Д.м.н. М.В. Будзинская
«Патология сетчатки…»

Д.м.н. М.В. Будзинская (Москва)
Предложение участвовать в «Рефракционных чтениях» всегда вызывает трепет: «Что же я могу сказать?» Когда я готовилась, в гайд-лайне Американской Ассоциации Оптометристов нашла термин «патологическая гиперметропия». Этот термин подразумевает аномалии развития глазного яблока во время пренатального или раннего послеродового периода; изменения роговицы или хрусталика; изменения хориоретинального профиля; воспаления или новоообразования орбиты; нейроофтальмологические изменения. Это те состояния, которые уменьшают переднезадний размер глаза.
Сейчас мы будем говорить об изменениях хориоретинального профиля, т.е. о состояниях, при которых возможно уменьшение переднезадней оси глаза и развитие так называемой «патологической гиперметропии». Что может утолщаться на глазном дне? Наиболее часто встречающаяся причина — любой макулярный отек, за счет чего увеличивается толщина нейросенсорной части сетчатки, что может приводить к незначительной гиперметропизации.
Второй признак — утолщение хориоидеи. Причем чем восточнее, тем чаще встречается утолщение хориоидеи. Пахихориоидальные заболевания, такие как полиповидная хориоваскулопатия, среди европейского населения встречаются в 3-5% случаев от всех пациентов с ВМД, в Японии и Китае — в 50%.
Онкологические заболевания — за счет роста новообразований происходит уменьшение переднезадней оси глаза, приводящее к патологической гиперметропизации.
Макулярный отек — это скопление внеклеточной жидкости в макулярной области в результате нарушения целостности гемато-ретинального барьера, воспаления, развития новообразованных сосудов, нарушения функции помпы РПЭ. Таким образом, сначала происходит нарушение гематоретинального барьера, затем — утолщение и лизис клеток Мюллера; внеклеточная жидкость аккумулируется в наружном плексиформном и внутреннем ядерном слоях, однако изменение остроты зрения еще не происходит, скотомы еще не появляются, но за счет утолщения нейросенсорной части происходит небольшая гиперметропизация, и на этом этапе возможна постановка ложного диагноза «гиперметропия» и назначение пациенту очковой коррекции, пренебрежение состоянием сетчатки, затем происходит разрушение фоторецепторов и снижение остроты зрения.
Повторю еще раз: макулярный отек развивается за счет повреждения наружного гематоофтальмического барьера (диабетическая ретинопатия, ретинальные венозные окклюзии), повреждения внутреннего гематоофтальмического барьера (новообразованные сосуды при ВМД, новообразованные сосуды при миопии), воспаления (увеиты), причем парспланит может дать макулярный отек. При обследовании молодых пациентов с макулярным отеком обязательно нужно смотреть периферию; синдром Ирвина-Гасса также может дать макулярный отек (МО).
Совершенно отдельно стоит витреоретинальная тракция. Это ни в коем случае не является макулярным отеком, это — то состояние, с которым чаще всего путают макулярные отеки. Диабетический макулярный отек может быть фокальным и диффузным. Фокальный МО развивается за счет ликеджа (экстравазальный выход флюоресцеина или жидкости) из микроаневризм. Достаточно часто фокальный МО возникает при гликогликемии. В настоящее время одним из ведущих направлений диабетологии является установка помп, и при установке помп гликогликемия развивается в большем проценте случаев, чем без помп, и в этом случае мы получаем фокальные МО. Первым признаком фокального МО является незначительная гиперметропизация.
Диффузный макулярный отек — более тяжелый, чем фокальный МО, т.к. начинают протекать капилляры, и при клинически значимом макулярном отеке необходимо назначение ингибиторов ангиогенеза.
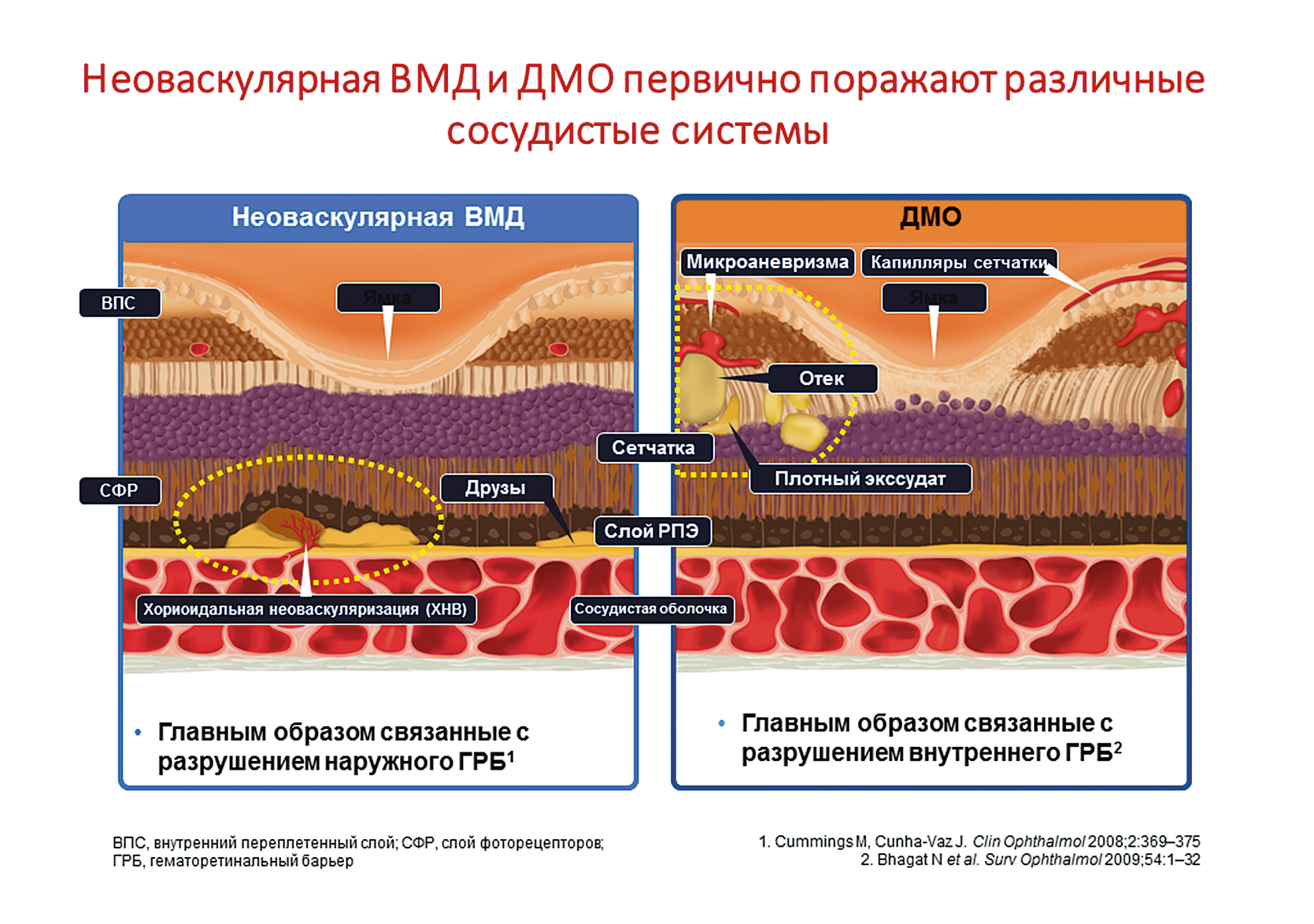
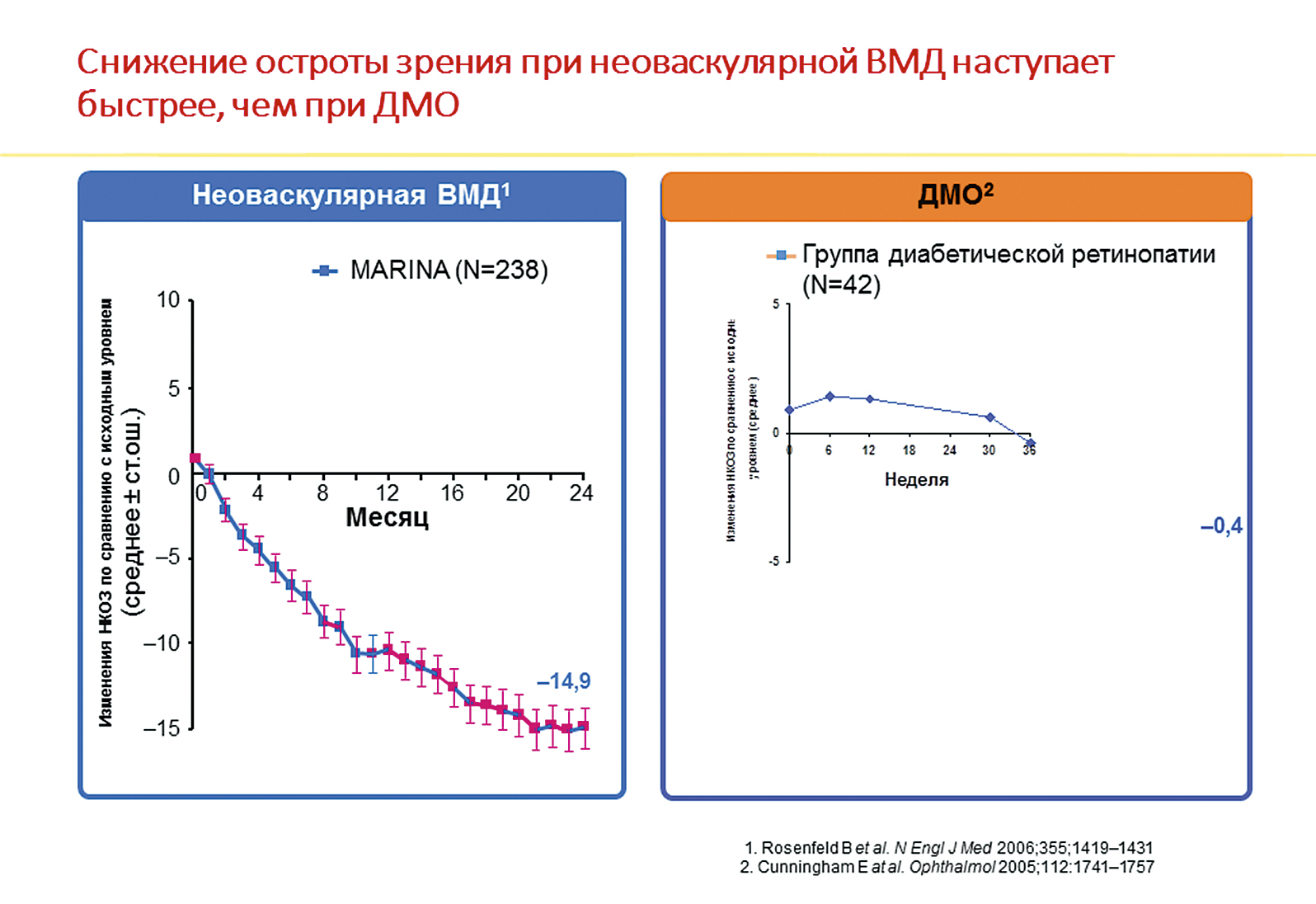
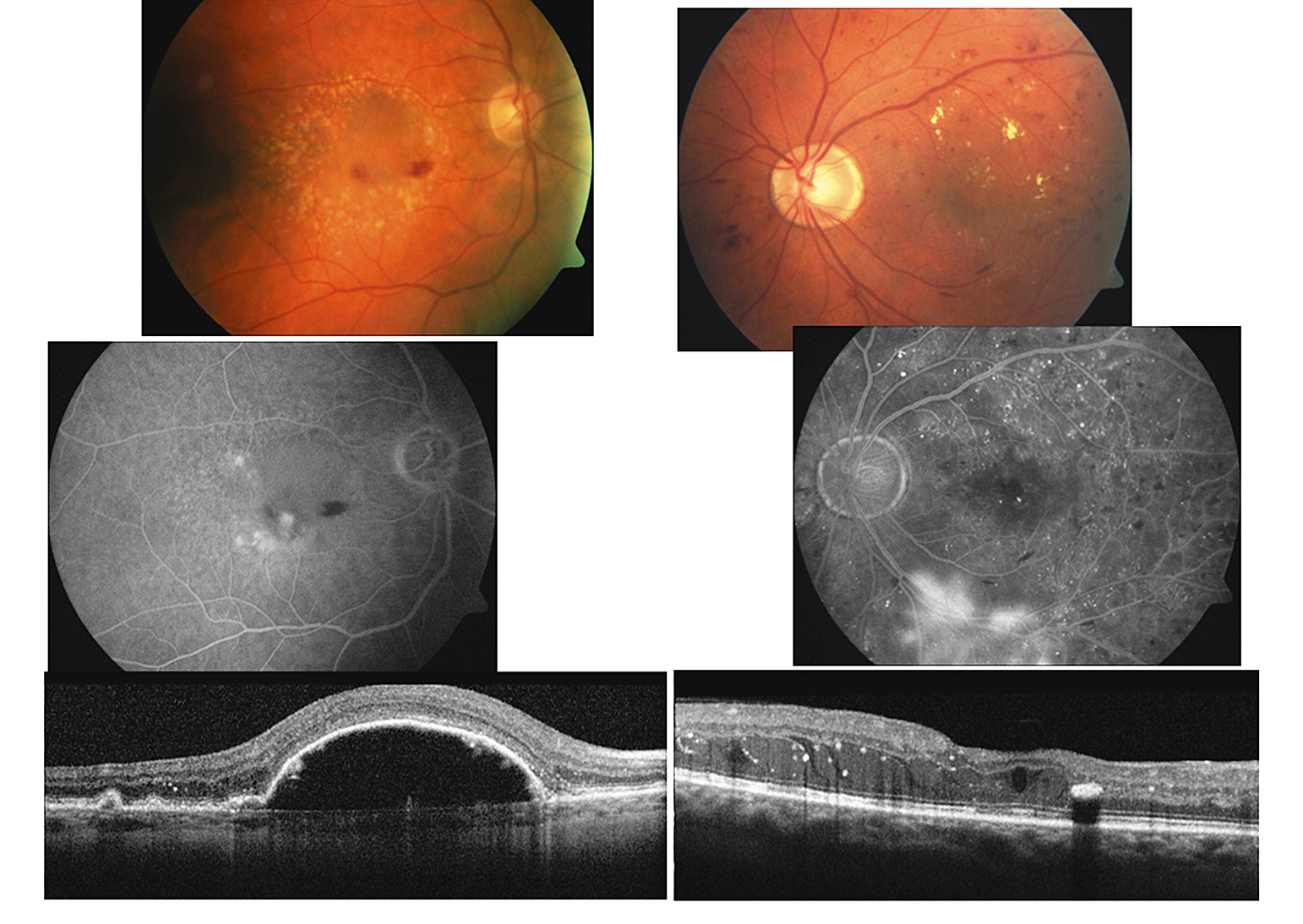
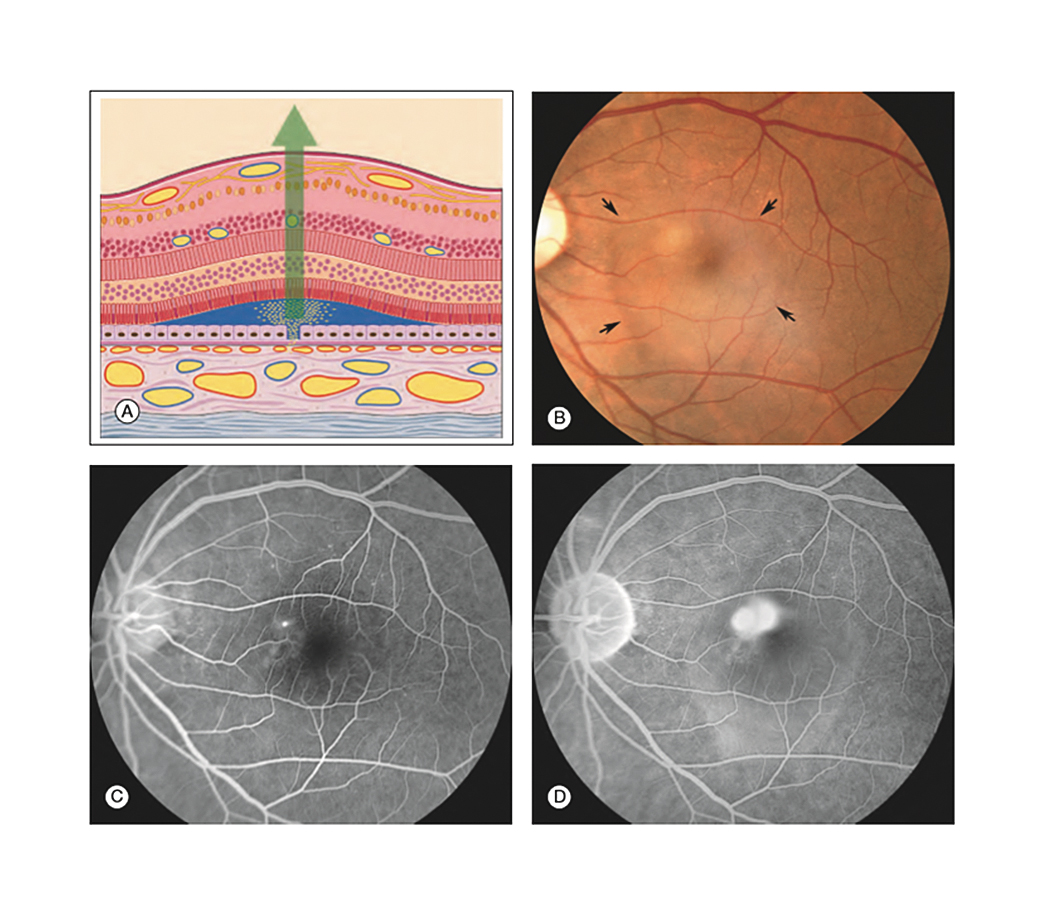
Какие два состояния чаще всего путают? Макулярные отеки при возрастной макулярной дегенерации и диабетический макулярный отек. Как видно на левой части рис. 1, при неоваскулярной форме ВМД происходит разрушение наружного гематоретинального барьера, врастание сосудов хорио-идеи непосредственно под сетчатку, что вызывает немедленное падение остроты зрения. При диабетическом макулярном отеке страдает внутренний гематоретинальный барьер. Сначала реагируют внутренние слои сетчатки, и только потом жидкость доходит до фоторецепторов и развивается снижение остроты зрения. Если мы посмотрим на тенденцию к снижению остроты зрения (рис. 2), при ВМД пациенты теряют до 14 букв по EDTRS, что приблизительно соответствует 4 строчкам по Снеллену, в течение первого года, причем потеря зрения, как правило, безвозвратная. При ДМО картина иная: гиперметропизация возникает при диабетическом макулярном отеке. И то и другое заболевание чаще всего (при диабете 2-го типа) касается пациентов старше 50 лет. ВМД — это заболевание, которое также касается пациентов старше 50 лет. Истинная пресбиопия также начинается в возрасте старше 50 лет. Когда пациент обращается к врачу с жалобой на то, что «для чтения ему не хватает руки», чаще всего ему назначается очковая коррекция без исследования глазного дна. При этом на глазном дне у пациента с диабетом могут быть начальные признаки диабетического макулярного отека, либо в случае возрастной маклярной дегенерации — возможно развитие отслоек пигментного эпителия или развитие новообразованных сосудов. На рис. 3 можно видеть отслойку пигментного эпителия. При такой высокой отслойке нейросенсорная часть еще не повреждена, поэтому первым признаком будет гиперметропизация. Через 5-7 месяцев существования отслойки начнет развиваться центральная скотома. При диабетическом макулярном отеке происходит утолщение сетчатки, что также приводит к возникновению легкой гиперметропизации.
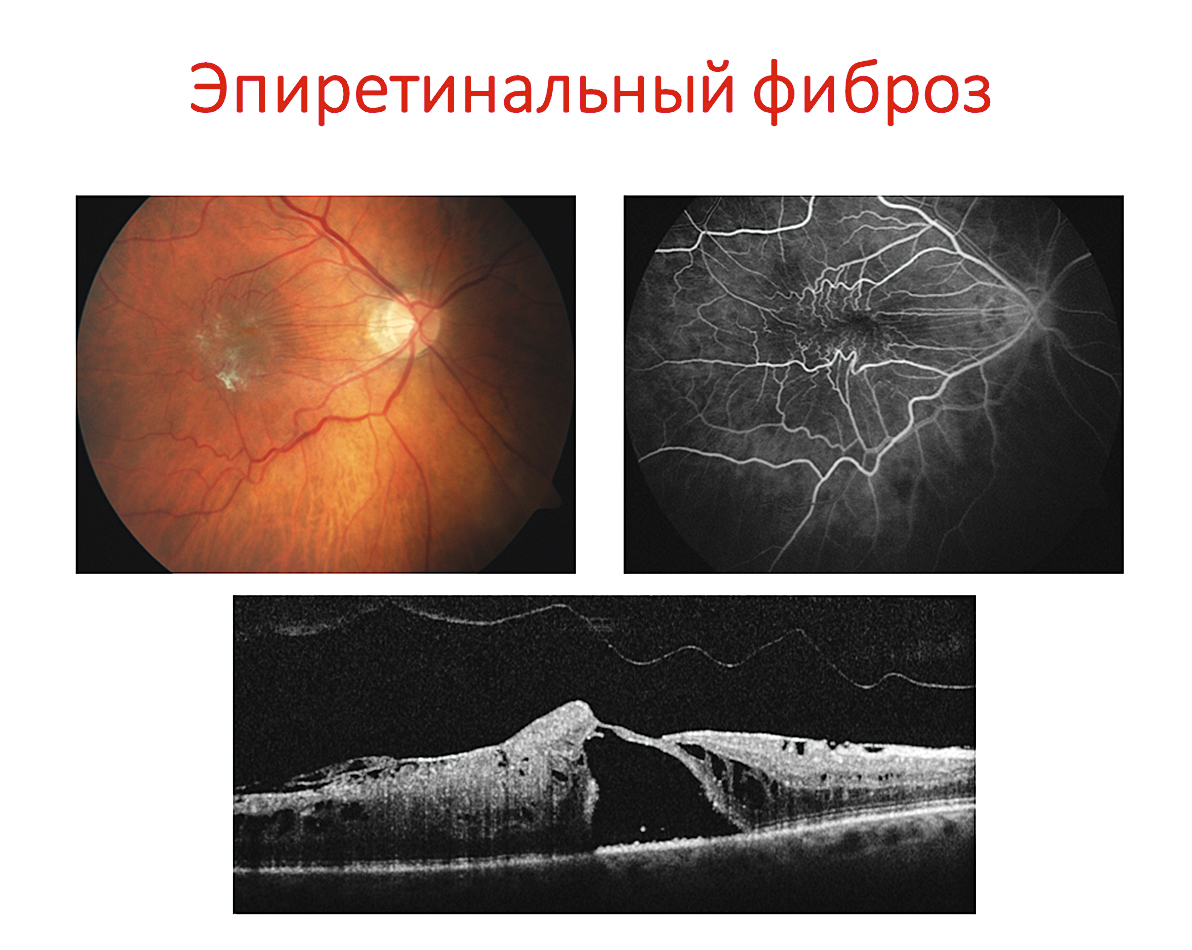
Эпиретинальный фиброз (рис. 4) — заболевание, не относящееся к макулярным отекам, характеризуется тракционным макулярным синдромом, но офтальмоскопически очень похоже на макулярный отек. Часто эпиретинальный фиброз путают с макулярным отеком, при этом применяются ингибиторы ангиогенеза, чего делать не следует, т.к. эпиретинальный фиброз представляет собой сугубо хирургическую патологию. На сегодняшний день не существует ни одного лекарственного препарата, который оказывал бы действие на эпиретинальный фиброз.
Второй блок заболеваний, приводящих к гиперметропизации, — пахихориоидальные заболевания.
Это — утолщение хориоидеи, причем не всей, а отдельных ее слоев. На сегодняшний день к пахихориоидальным заболеваниям относятся: центральная серозная хориоретинопатия, пахихориоидальная эпителиопатия ретинального пигментного эпителия, пахихориоидальная неоваскулопатия, полипоидная хориоваскулопатия, перипапиллярный пахихориоидальный синдром. Чаще всего мы встречаемся с центральной серозной хириоретинопатией.
«Пахихориоидальный фенотип» — это диффузное или очаговое утолщение хориоидеи; дилатация хориоидальных сосудов; на ОКТ — истончение или отсутствие хориокапилляров при наличии расширенных крупных сосудов хорио-идеи; истощение слоя Satter и хориокапилляров, и в этом случае абсолютная хориоидальная толщина может быть нормальной или даже меньшей. Оптические когерентные томографы (с ангио-режимом и без него) позволяют проводить глубокое сканирование хориоидеи, что дает возможность дифференцировать все слои хориоидеи — хориокапилляры, слой Саттлера и слой Галера. Когда мы видим крупные, зияющие сосуды в слое Галера, мы можем задуматься о пахихориоидальном фенотипе. Это важно, т.к. утолщение хориоидеи происходит только в момент обострения заболевания; в норме хориоидея может достигать нормальных значений, но крупные аномальные сосуды могут нас натолкнуть на мысль, что мы имеем дело с пахихориоидальным фенотипом.
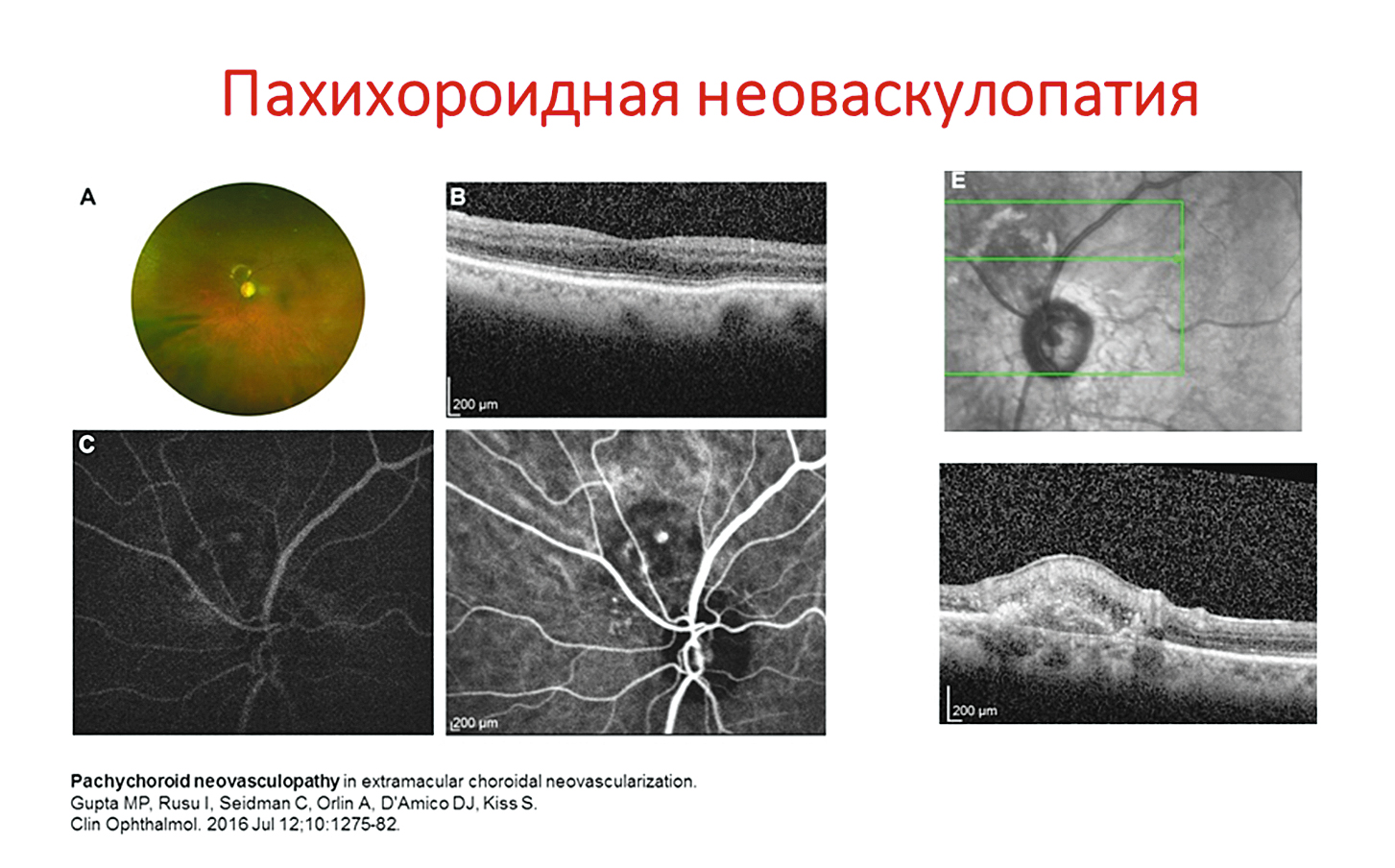
Пахихориоидальная неоваскулопатия характеризуется расширением хориоидеи; на рис. 5 можно видеть крупные зияющие сосуды слоя Галера и развитие неоваскуляризации рядом с диском зрительного нерва. Течение заболевания достаточно благоприятное, и часто, кроме нарушения рефракции, других симптомов нет. То есть у человека вдруг развивается гиперметропия в пределах 2,0-2,5 дптр, затем она проходит, потому что заболевание имеет обострение и период ремиссии. В период обострения гиперметропическая рефракция появляется (если до этого пациент был эмметропом), в период ремиссии гиперметропическая рефракция исчезает. Такие колебания гиперметропической рефракции должны натолкнуть вас на мысль о том, что вы имеете дело с пахихориоидальной неоваскулопатией, т.к. новообразованные сосуды рядом с диском, они «текут» достаточно благоприятно, если только не происходит кровоизлияния. Сосуды саморубцуются и не дают никакой клиники.
Перипапиллярный пахихориоидальный синдром. Преобладает у мужчин; более толстая хориоидея локализуется в нозальной зоне; в 40% случаев ПЗО у пациентов меньше 23 мм; гиперметропическая рефракция — в 86% случаев; в 77% случаев встречаются складки хориоидеи.
Центральная серозная хориоретинопатия — заболевание, с которым мы встречаемся чаще всего. Острая ЦСХ развивается в пределах 4-6 месяцев; рецидивирующая; хроническая (диффузная эпителиопатия). Относится к заболеваниям с высоким процентом саморезорбции: около 70% пациентов «уходят» в саморемиссию. Иногда пациенты могут не помнить первой атаки, потому что появляется либо пятно перед глазом, либо происходит гиперметропизация, и в течение недели или нескольких дней все встает на свои места. Поэтому когда к нам попадает пациент с ЦСХ с жалобами на впервые появившееся пятно и на снижение остроты зрения, разрушенные зоны ретинального пигментного эпителия, выявленные в результате проведения флюоресцентной ангиографии, показывают, что у пациента были многократные обострения. В этом случае важно правильно поставить: диагноз «острая центральная серозная хориоретинопатия» либо «хроническая центральная серозная хориоретинопатия».
Острая центральная серозная хориоретинопатия (ЦСХ) характеризуется точкой фильтрации и массивной отслойкой нейроэпителия, за счет чего уменьшается ПЗО и появляются жалобы на нарушение способности чтения, что хорошо компенсируется плюсовой коррекцией.
Вторым признаком острой ЦСХ является микропсия, жалобы на видение предметов в уменьшенном размере; чаще болеют мужчины (35-50 лет); ОКТ выявляет отслойку нейроэпителий, деструкцию пигментного эпителия, утолщение хориоидеи, отек фоторецепторов; ФАГ — утечка флюоресцеина в виде «чернильного пятна» или «дыма из трубы»; при первичной острой ЦСХ саморезорбция происходит в течение 3-4 месяцев без осложнений; рецидивы встречаются в 15-50% случаев; происходит в результате нарушения помповой функции пигментного эпителия. Пигментный эпителий может быть сохранен как монослой. Раньше считалось, что пигментный эпителий разрушается, образуется отверстие, через которое выходит жидкость. С появлением ОКТ мы стали понимать, что это не совсем так. Да, бывают случаи разрушения пигментного эпителия, но, как правило, мы встречаемся с альтерацией пигментного эпителия, т.е. он сохранен, но по каким-то причинам жидкость начинает фильтровать из-под сетчатки в субретинальное пространство (рис. 6).
На флюоресцентной ангиографии мы видим активную точку фильтрации, которая к поздним фазам увеличивается в размерах. В случае отсутствия саморезорбции в течение двух недель проводится лазеркоагуляция точек фильтрации.
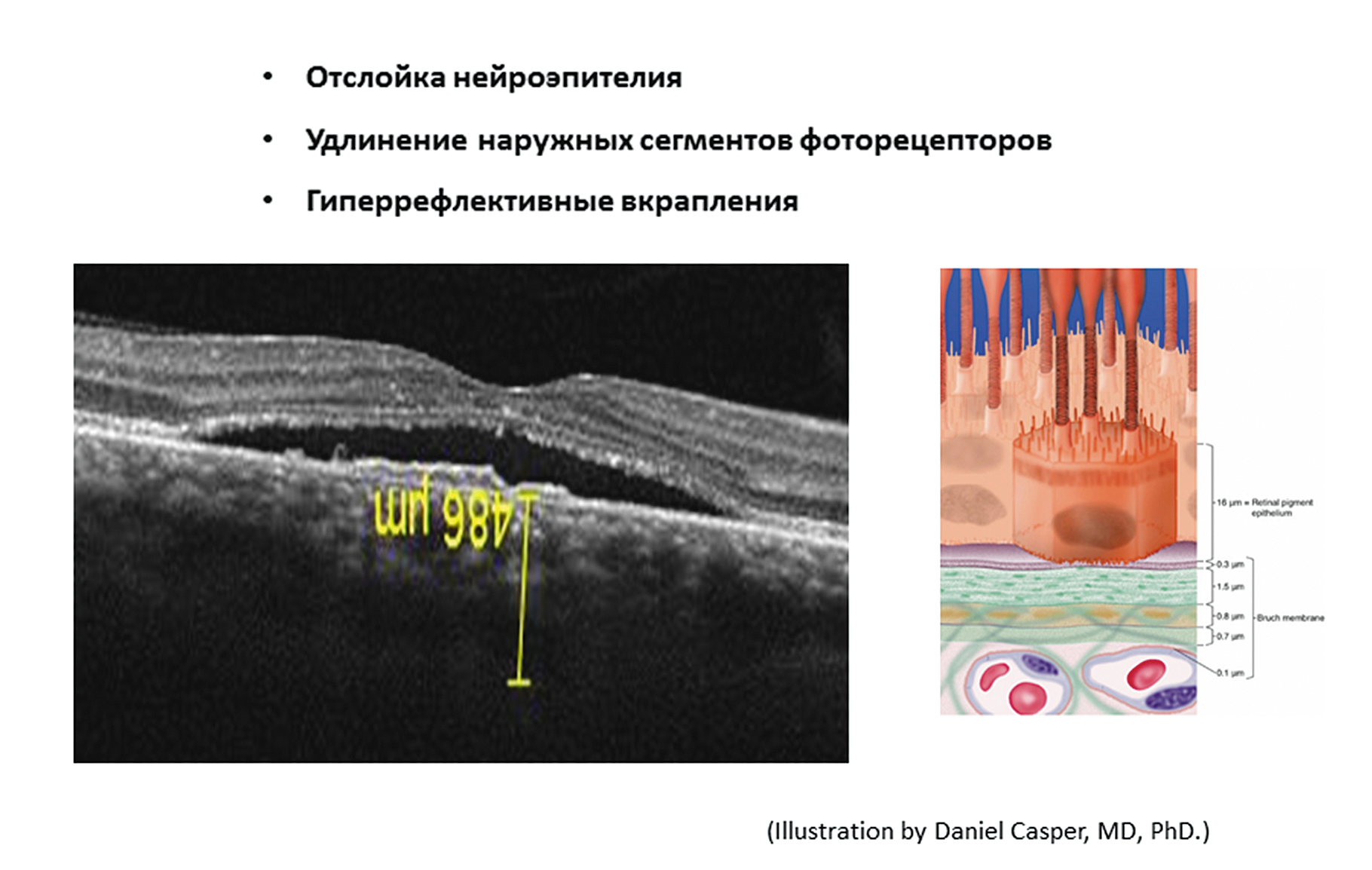
Отличительными признаками центральной серозной хориоретинопатии (рис. 7) являются: толстая хориоидея; удлинение наружных сегментов фоторецепторов; гиперрефлективные вкрапления. Почему важно правильно поставить диагноз? Часто пациентам после 50 лет с хронической центральной серозной хориоретинопатией ошибочно ставится диагноз «возрастная макулярная дегенерация», которая является другим заболеванием с совершенно другими подходами к лечению.
Центральная серозная хориоретинопатия, как и возрастная макулярная дегенерация, часто осложняется хориоидальной васкуляризацией и требует проведения анти-VEGF терапии, однако в случае ВМД мы предупреждаем пациента о том, что это — хроническое заболевание, анти-VEGF терапия назначается пожизненно в зависимости от ремиссии и активности хориоидальной неваскуляризации. При ЦСХ хориоидальная неоваскуляризация носит более благоприятный характер: иногда достаточно 1-3 инъекций для полного и окончательного закрытия новообразованных сосудов.
В заключение хотела бы остановиться на опухоли сетчатки. К сожалению, первыми жалобами пациентов при онкологическом заболевании, особенно при гемангиоме хориоидеи, является гиперметропизация. У пациента резко начинает расти «плюс», при этом рост не соответствует возрасту. В этом случае необходим либо осмотр глазного дна с применением ОКТ, либо проведение ультразвуковых исследований, чтобы не пропустить такой грозный пласт заболеваний, как онкологические заболевания сетчатки.
Спасибо за внимание!