В 2005 г. в США при вспышке ЭКК был выделен аденовирус типа 53, содержащий гены типов 8, 22, 37, который в экспериментальных исследованиях на мышах вызывал воспаление роговицы (Walsh M.P., 2009). Исследование генотипа АД, вызывающих ЭКК, показало отличие между серотипами по ряду гипервариабельных участков – белков пентона, оболочек и фибрилл. Предполагают, что тропизм к тканям глаза связан с приобретением вирусом именно такого генотипа.
Генотип изолята нового штамма аденовируса типа 19, вызывающего ЭКК, в последние годы стал рекомбинантом подобных типов (Kaneko H., 2004). Вероятность того, что глаз в инкубационном периоде может являться источником распространения инфекции, оказалась очень мала (Kimura R., 2009).
ЭКК является высококонтагиозным и тяжело протекающим заболеванием, способным поражать все население при вспышке и отсутствии соответствующих противоэпидемических мероприятий в глазных лечебных учреждениях, общежитиях, школах. Главным является контактный путь передачи инфекции через медицинские инструменты и приборы, лекарственные растворы, где аденовирус может длительно (до 15 дней и более) сохранять свою инфекционную активность, а также руки медицинского персонала, дверные ручки, белье и другие предметы, зараженные отделяемым из глаза больного ЭКК. Входными воротами возбудителя ЭКК служит конъюнктива глаза человека.
ЭКК наблюдается как у взрослых, так и у детей. Инкубационный период его колеблется от 4 до 12 дней (в среднем 8 дней). Как правило, острое течение заболевания сопровождается слезотечением, светобоязнью, чувством инородного тела или жжением за веками, зудом и болью в глазу.
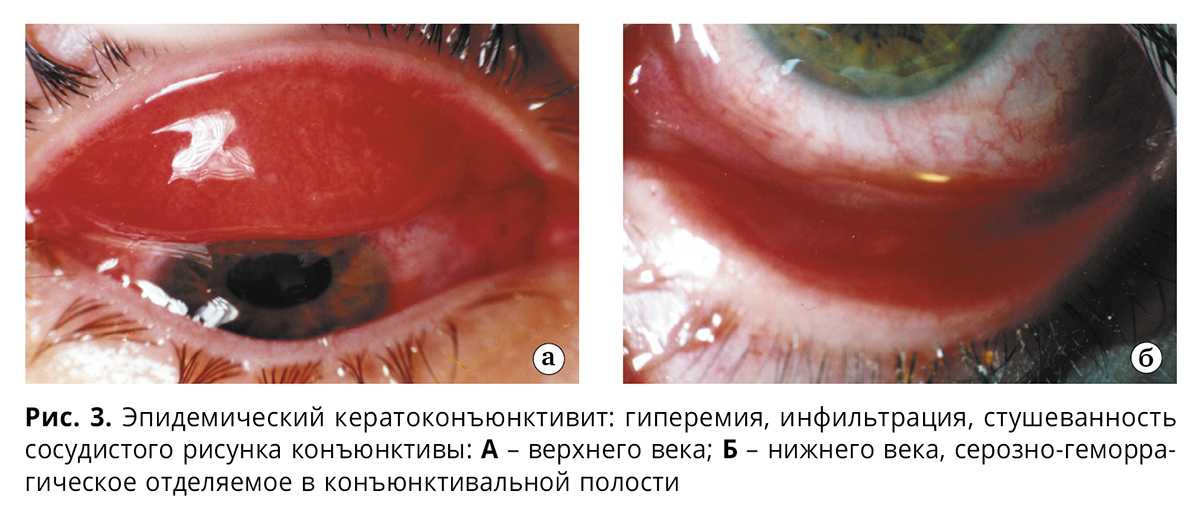
У больных ЭКК обнаруживают скудное слизистое, слизисто-гнойное или даже серозно-геморрагическое отделяемое (рис. 3), отек и гиперемию конъюнктивы век, переходной складки, глазного яблока, мелкие поверхностные фолликулы, в основном на конъюнктиве хряща нижнего века и переходной складки (в 91-93% случаев).
Через 5-12 дней от начала заболевания происходит поражение роговицы без какой-либо избирательности в локализации инфильтратов. Чаще роговица вовлекается в процесс у взрослых (в 60-90% случаев), реже – у детей (в 5-25%).
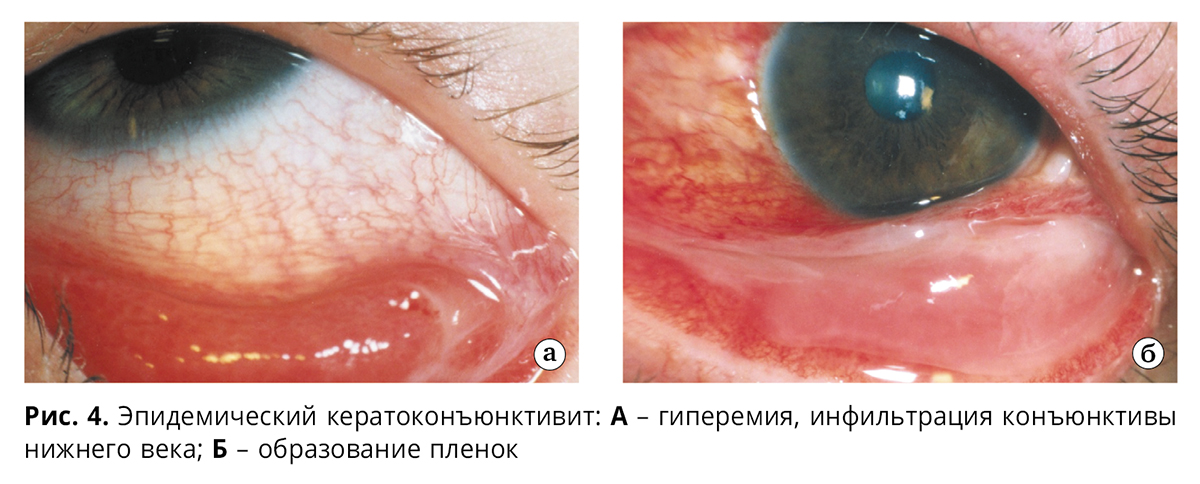
В течение первых 2-4 дней у 1-14% больных регистрируются конъюнктивальные точечные и петехиальные кровоизлияния (особенно часто при поражении аденовирусами типов 19 и 37 – в 42% случаев и более). В начале заболевания отмечают образование поверхностно располагающихся и легко снимающихся пленок на слизистой век: у детей – в 40-60% случаев, у взрослых – в 1-7% (рис. 4).
 На стороне больного глаза в 70-100% случаев обнаруживаются увеличенные регионарные лимфатические узлы (околоушные – в 10-78% случаев, подчелюстные и шейные – только в 2%). У некоторых больных (до 4%) развивается передний увеит. Нередки общие проявления заболевания в виде кратковременного повышения температуры тела, катаральных явлений со стороны верхних дыхательных путей, диспептических расстройств, которые наблюдаются чаще у детей.
На стороне больного глаза в 70-100% случаев обнаруживаются увеличенные регионарные лимфатические узлы (околоушные – в 10-78% случаев, подчелюстные и шейные – только в 2%). У некоторых больных (до 4%) развивается передний увеит. Нередки общие проявления заболевания в виде кратковременного повышения температуры тела, катаральных явлений со стороны верхних дыхательных путей, диспептических расстройств, которые наблюдаются чаще у детей.
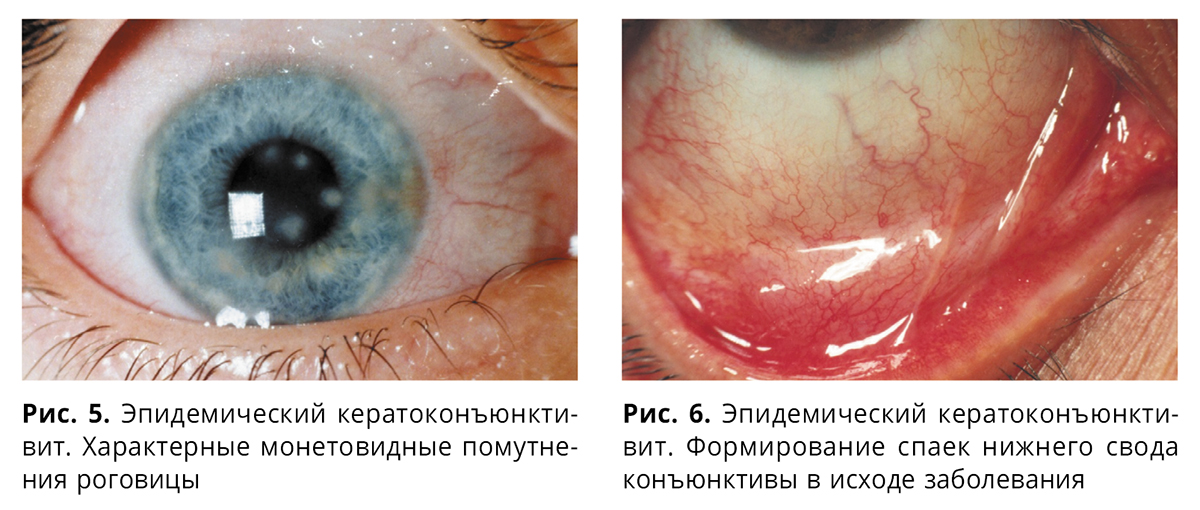
В клиническом течении ЭКК выделяют 3 основные стадии: острые конъюнктивальные проявления, поражение роговицы, выздоровление (Анджелов В.О., 1961). Явления острого конъюнктивита обычно длятся 7-16 дней, затем после небольшого периода (2-4 дня) мнимого улучшения состояния наступает период его обострения, связанный с появлением точечных подэпителиальных, не окрашивающихся флюоресцеином, инфильтратов роговицы (единичных или множественных), что нередко приводит к снижению остроты зрения. Некоторые из инфильтратов могут быть достаточно глубокими и иметь монетовидную форму (рис. 5).
 В течение 2 недель могут обнаруживаться также поверхностные мелкие эпителиальные инфильтраты, которые окрашиваются флюоресцеином. Как правило, к 3-4 неделе наступает регрессия инфильтратов роговицы, сопровождающаяся повышением остроты зрения. Частота развития субконъюнктивальных кровоизлияний, сосочковой и фолликулярной гиперплазии конъюнктивы, появления пленок и изъязвлений роговицы может варьировать в различные годы.
В течение 2 недель могут обнаруживаться также поверхностные мелкие эпителиальные инфильтраты, которые окрашиваются флюоресцеином. Как правило, к 3-4 неделе наступает регрессия инфильтратов роговицы, сопровождающаяся повышением остроты зрения. Частота развития субконъюнктивальных кровоизлияний, сосочковой и фолликулярной гиперплазии конъюнктивы, появления пленок и изъязвлений роговицы может варьировать в различные годы.
При ЭКК отмечается массивное воспаление в эпителии и строме роговицы. Так, методом прижизненной конфокальной микроскопии (HRT-II) на 1 неделе развития ЭКК в базальном слое эпителия были выявлены скопления гиперрефлективных клеток на уровне боуменовой мембраны, субэпителиальные скопления дендритных клеток, а в строме – группы гиперрефлективных клеток неправильной формы. На 2 неделе с развитием фолликулярного конъюнктивита и появлением субэпителиальных инфильтратов все еще определялись группы гиперрефлективных клеток эпителия в сочетании с лейкоцитами. В передних слоях стромы роговицы дендритные клетки образовывали запутанную сеть гиперрефлективных клеточных бляшек, собственно и представляющих собой субэпителиальные инфильтраты. Появление их на ранних этапах развития ЭКК свидетельствует о высокой степени активации иммунной системы (Dosso A.A., 2008).
Тяжесть и особенности клинического течения ЭКК могут быть связаны со способом заражения и типом аденовируса. Клиника ЭКК, вызванного аденовирусом типа 19, сходна с таковой, обусловленной типом 8, когда более выражены конъюнктивит и кератит, околоушная аденопатия, в отличие от 3 типа. Если этио-логический агент – аденовирус серотипа 37, то, как правило, имеет место абортивное течение ЭКК. Геморрагии наблюдаются значительно чаще при ЭКК, связанном с аденовирусами типов 19 и 37, реже – при типе 3. При ЭКК, обусловленном аденовирусом типа 11, кератит, ирит и конъюнктивальные кровоизлияния отмечаются соответственно в 33, 9 и 6-9% случаев, околоушная аденопатия – у 40-73% больных, фолликулы – у 8% и блефароптоз – у 3%. При ЭКК, связанном с аденовирусом типа 10, часто наблюдаются отек век, хемоз и смешанная инъекция конъюнктивы глазного яблока. Заболевание протекает около 1 месяца, максимального развития его симптомы достигают на 15 день. При этом наблюдаются многочисленные точечные участки десквамации эпителия роговицы, складки и разрывы десцеметовой мембраны. Течение ЭКК осложняется дисковидным кератитом, изъязвлением роговицы, увеитом, образованием конъюнктивальных рубцов (рис. 6) с формированием симблефарона.






