После введения пациента в медикаментозный сон и обработки операционного поля, хирург начинает операцию с удаления нативного хрусталика через роговичный или склеральный разрезы, оставляя глаз афакичным. В случае, если глаз изначально был артифакичным, то интраокулярную линзу оставляют на месте (при условии ее стабильной фиксации, отсутствия очевидных рисков ее дислокации и развития осложнений). Далее следует конъюнктивальная перитомия на 360°, при которой меридиональный разрез выполняется с носовой стороны, чтобы исключить лишние манипуляции в месте фиксации электронных частей импланта, после чего выделяются все прямые экстраокулярные мышцы. Фиксация устройства начинается с проведения склерального бандажа под прямыми мышцами взахлёст и фиксации его матрацными швами в верхне- и нижне-височном квадрантах (в 9 мм кзади от лимба), при этом РКИ располагается под латеральной прямой мышцей и фиксируется за один перфорированный «язычок», а ИССН – в центре верхне-височного квадранта с фиксацией за два «язычка» (Рисунок 3).
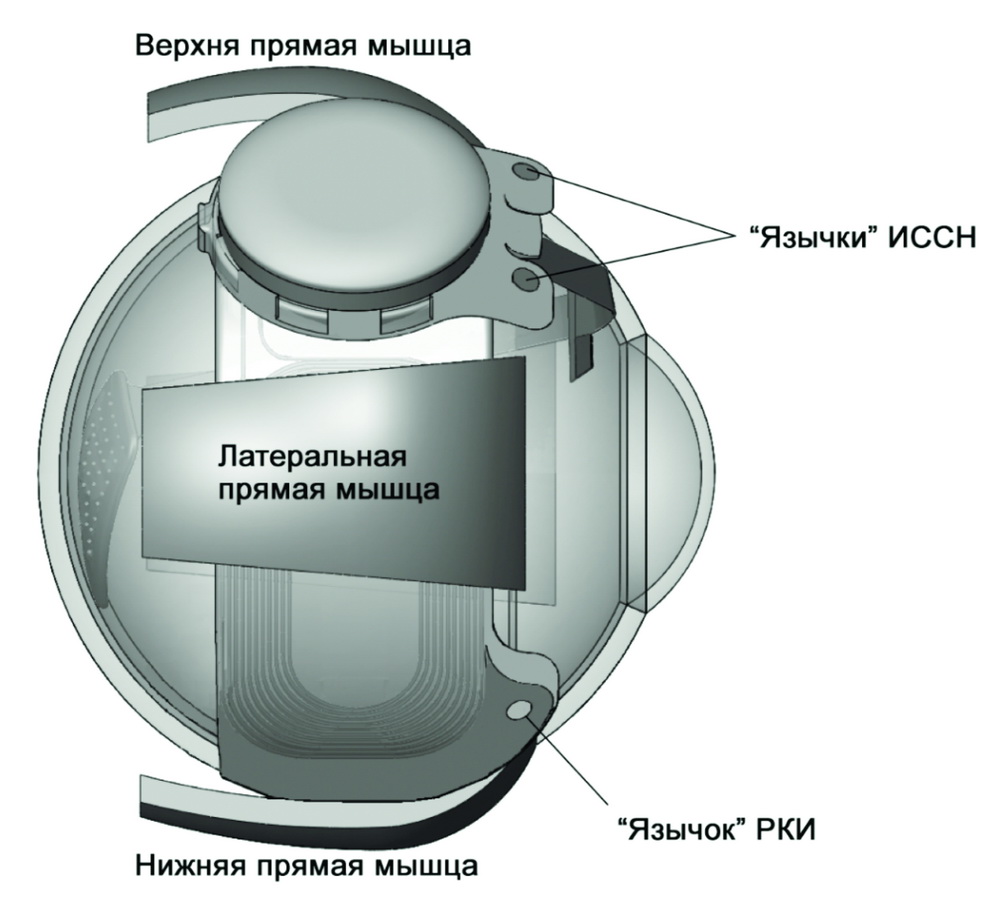
Рисунок 3. Расположение окулярной части ретинального
импланта «Argus II» в структурах глазного яблока
Инфузионная система и система освещения уста- навливается в нижне-височном квадранте, а склеральные порты для витрэктомии формируют в назальном и височном квадрантах в 3,5 мм кзади от лимба. Перед установкой импланта необходимо выполнить полную витрэктомию и удалить эпиретинальную мембрану на месте будущей фиксации устройства, а также удалить заднюю капсулу хрусталика, если изначально глаз был афакичен. После проведения вышеуказанных этапов в верхне-височном квадранте выполняют прямую склеротомию с длиной разреза 5,2 мм, при этом лезвие скальпеля позиционируют и ведут перпендикулярно поверхности склеры. Далее хирург помещает массив электродов с кабелем в полость глаза и закрывает склеральный разрез узловыми швами (например, 7-0 Vicryl или 8-0 Nylon) до состояния герметизации. Массив электродов с помощью зажимного пинцета размещается таким образом, чтобы его центр соответствовал проекции фовеа и располагался под углом в 45° относительно горизонтального меридиана, после чего фиксируется ретинальным гвоздем. Когда имплант успешно фиксирован, хирург заканчивает операцию: накладывает матрацный шов на экстраокулярную часть кабеля для надежной его фиксации, покрывает РКИ с ИССН аллотрансплонтатом (человеческий трупный перикард или аналог) размером 9 мм × 7 мм с шовной фиксацией и зашивает тенонову капсулу.
4. Первое включение ретинального импланта
Первое включение ретинального импланта – крайне важный и ответственный момент как для самого пациента, так и для команды специалистов. Ему предшествует процесс настройки ретинальной протезной системы, который включает в себя измерение ряда параметров (импеданс, пороговая чувствительность сетчатки и др.) под каждым электродом с последующим созданием на основе полученных данных персональной программы стимуляции. Данный этап выполняется специалистами компании-производителя в условиях стационара в затемненном помещении и требует активного участия пациента.
Процесс настройки начинается с определения порога чувствительности сетчатки последовательно под каждым электродом и создания на основании полученных данных карты порогов чувствительности. Для этого на электрод подается электрический ток, начиная с минимального значения с повышением его силы до тех пор, пока пациент не отметит появление визуального ощущения (фосфена) и не зажмет специальную клавишу. При этом усиление может не выходить за безопасно допустимые пределы. При отсутствии какой-либо чувствительности зона стимуляции расценивается как нефункциональная. Если же чувствительность имеется, то программа производит ряд последовательных стимуляций в определенном диапазоне и определяет оптимальное значение, соответствующее 50% положительных ответов. Получив данные по всем электродам, с помощью программного обеспечения формируется карта значений электростимуляции, на основе величин которой создается индивидуальная стратегия обработки видеосигнала и стимуляции. При этом равномерный визуальный стимул, например, белый экран, должен вызывать одинаковый по интенсивности и ощущениям фосфен под каждым электродом.
5. Комплексная методика реабилитации
Стандартные реабилитационные сессии проводятся закрепленным за пациентом специалистом-реабилитологом, обученным и сертифицированным по программе компании-производителя ретинального импланта и включают в себя:
- «оттачивание» навыков работы с ретинальной протезной системой
- обучение интерпретации новых зрительных стимулов и базовым навыкам, необходимым для эффективного пользования устройством
- тренировки, направленные на локализацию объектов и определение их форм, направлений движений
- техническую проверку работы протезной системы и ее окончательную настройку.
Плановое реабилитационное занятие предполагает ряд мероприятий, включающих в себя сбор анамнеза с получением информации о самочувствии, субъективной оценке качества изображения, и, при наличии, характера ее изменений (искажения, яркость, контрастность, мерцания и т.д.), офтальмологический осмотр переднего и заднего отрезков глаза, блок мероприятий по функциональной реабилитации, а также работу пациента с психо- логом.
5.1. Офтальмологический осмотр
Офтальмологическое обследование проводится на базе референтного центра ежемесячно в ходе реабилитационных сессий и включает следующие мероприятия:
- биомикроскопия
Проводится осмотр придаточного аппарата (кожи и конъюнктивы век), бульбарной конъюнктивы, а также переднего отрезка глазного яблока (роговицы, передней камеры, радужки и области зрачка) с помощью световой щели высокой яркости. Особое внимание уделяется наличию отделяемого из конъюнктивальной полости, а также наличию/отсутствию признаков воспаления.
- медикаментозный мидриаз
Проводится однократная инстилляция мидриатика в исследуемый глаз.
- офтальмоскопия на фоне медикаментозного мидриаза
После достижения медикаментозного мидриаза, оценивают состояние стекловидного тела, сетчатки, диска зрительного нерва и самого ретинального импланта (его положение). Предпочтительно использование линз с оптической силой 60 D и 78 D.
- цветная фоторегистрация глазного дна
Используя цифровую фундус-камеру либо другие устройства для фоторегистрации, производят снимки макулярной области с ретинальнымимплантом. Предпочтительно использование программного обеспечения с монтажом широкопольного изображения глазного дна.
- спектральная оптическая когерентная томография макулярной области сетчатки и всего ретинального импланта
Оценивают прилегание ретинального импланта к сетчатке, расстояние от электродов до сетчатки.
Все полученные данные регистрируются в электронной карте пациента с целью мониторинга функциональных и топографо-анатомических изменений, влияющих на качественные характеристики изображения, в динамике.
При возникновении негативных последствий (например, послеоперационной воспалительной реакции) необходимо назначение необходимых лечебных мероприятий.






