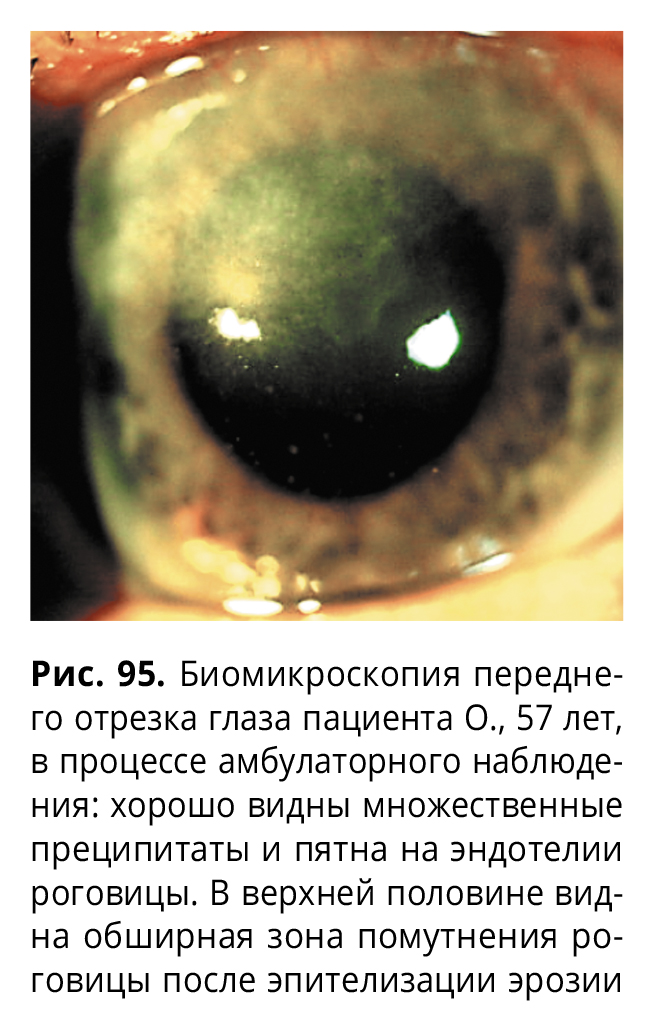
В соответствии с принятой гипотезой постепенно и осторожно больному назначили препараты из группы кортикостероидов, проводили гипотензивную, противоотечную терапию, что позволило снизить внутриглазное давление и купировать отек. Активное применение репарантов способствовало полной эпителизации. Пациент был выписан под амбулаторное наблюдение с остротой зрения, равной 0,1, впоследствии она улучшилась до 0,3 н/к (рис. 95). Внутриглазное давление составило 18-20 мм рт.ст. без применения гипотензивных капель.
Следующий эпизод обострения синдрома Чандлера у этого пациента возник через два года. Процесс повторился по предыдущей схеме, но справиться с ним удалось гораздо быстрее и эффективнее. Интересен тот факт, что, несмотря на длительный период высокой внутриглазной гипертензии, зрительный нерв сохранил физиологическую бледно-розовую окраску.
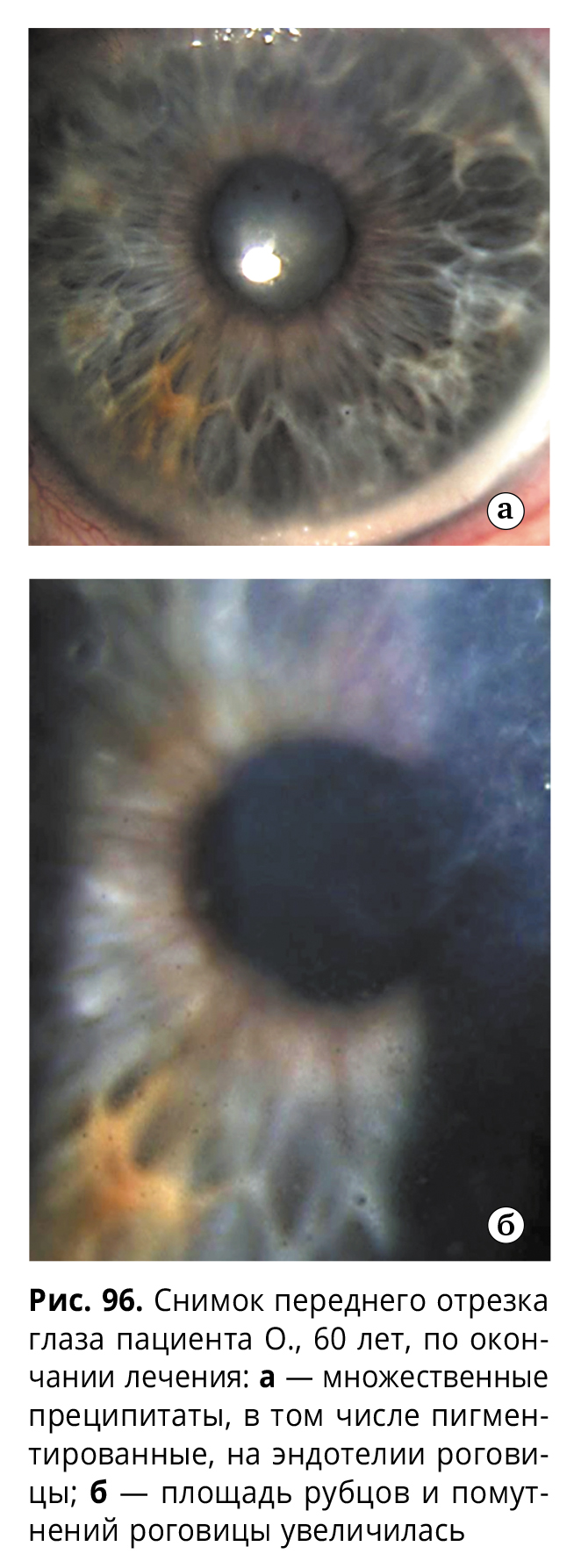
При выписке острота зрения составляла 0,08, внутриглазное давление равнялось 20 мм рт.ст. Результаты обследования этого пациента в возрасте 60 лет представлены на рис. 96-98. За прошедший трехлетний период площадь помутнений и рубцов роговицы увеличилась, преципитатов стало больше, появились пигментированные.
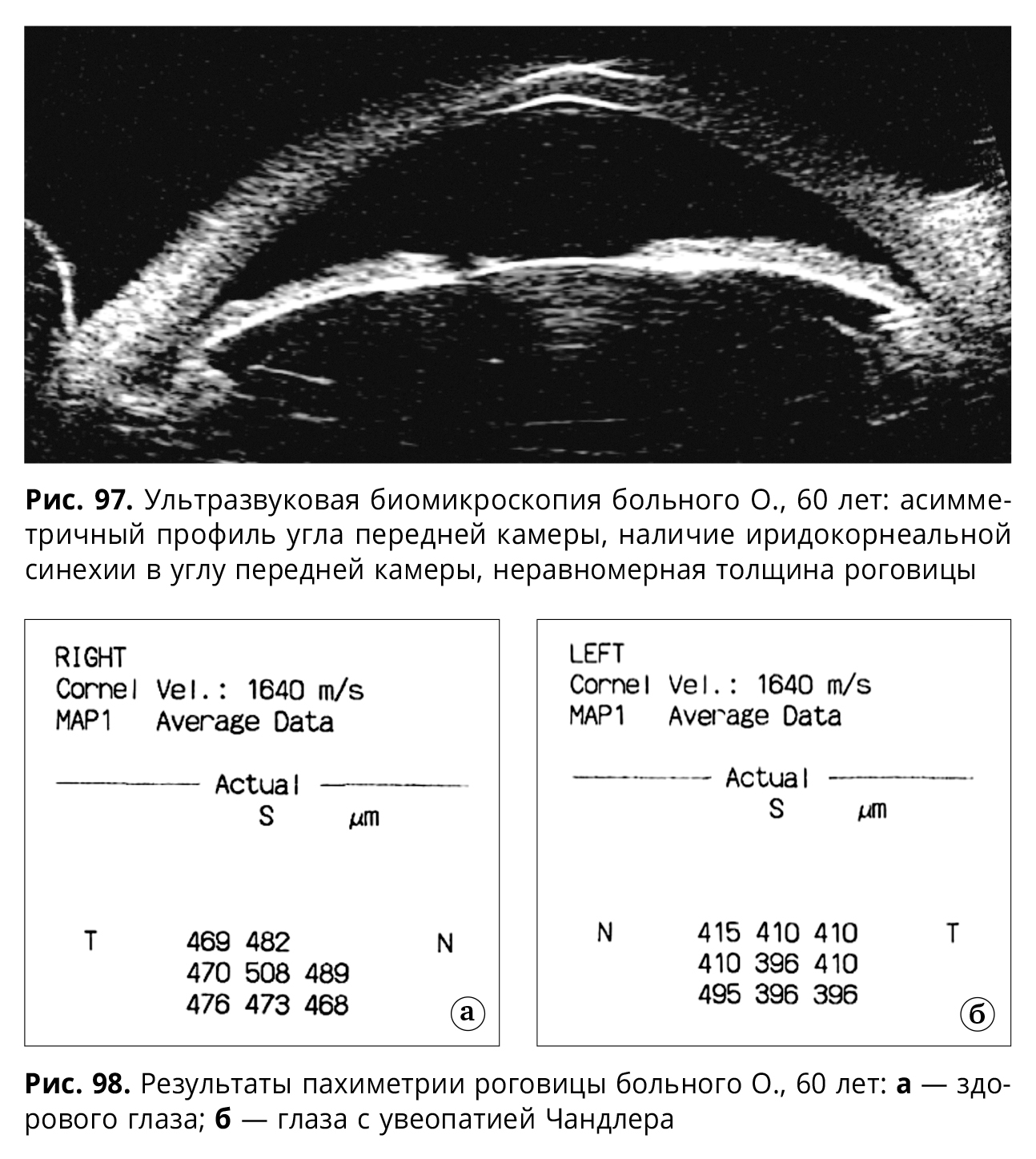
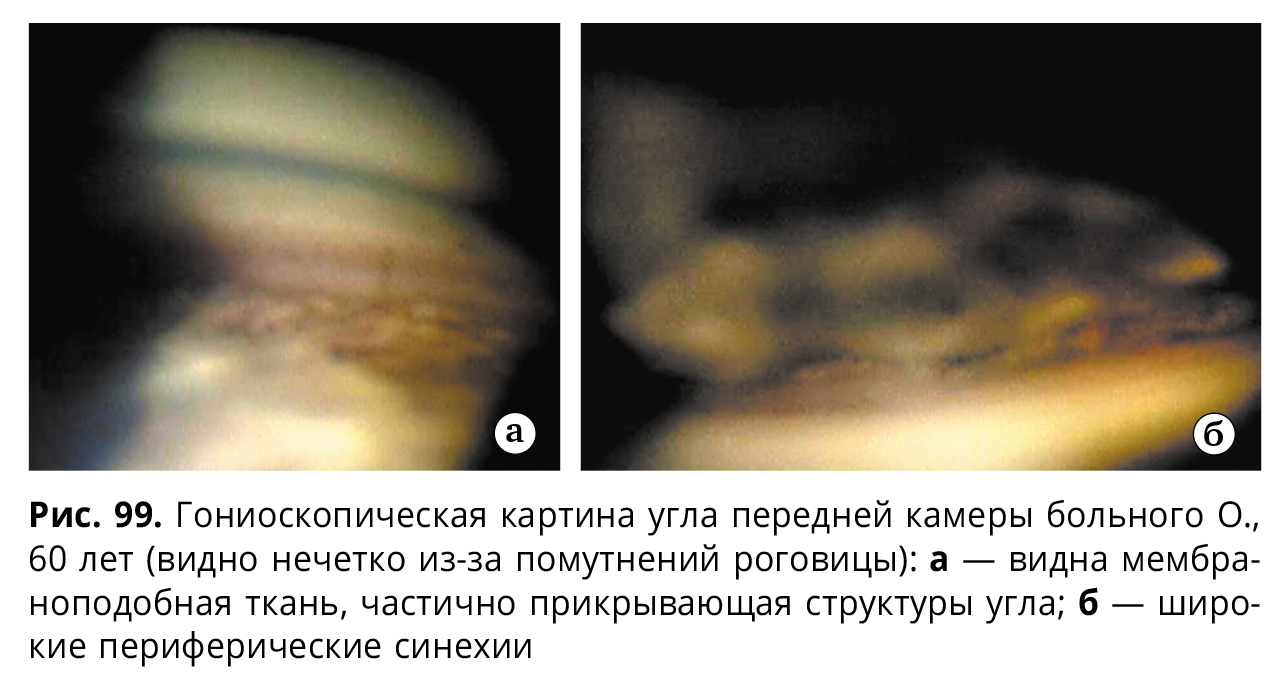
Результаты ультразвуковой биомикроскопии (рис. 97) демонстрируют асимметричный профиль угла передней камеры, наличие иридокорнеальных синехий и неравномерную толщину роговицы, что также подтверждают данные, полученные при проведении пахиметрии (рис. 98). При гониоскопическом исследовании было выявлено наличие грязно-белой мембраноподобной ткани, частично прикрывающей структуры угла (рис. 99).
На снимках, полученных в результате В-сканирования левого глаза, хорошо видна деструкция стекловидного тела, которую невозможно увидеть при биомикроскопии из-за выраженных изменений роговицы (рис. 100).
Таким образом, во всех трех рассмотренных примерах основные сложности возникали на этапе постановки правильного диагноза, который растягивался от нескольких месяцев до нескольких лет, что существенно ухудшало состояние пациентов и затягивало сроки их лечения.