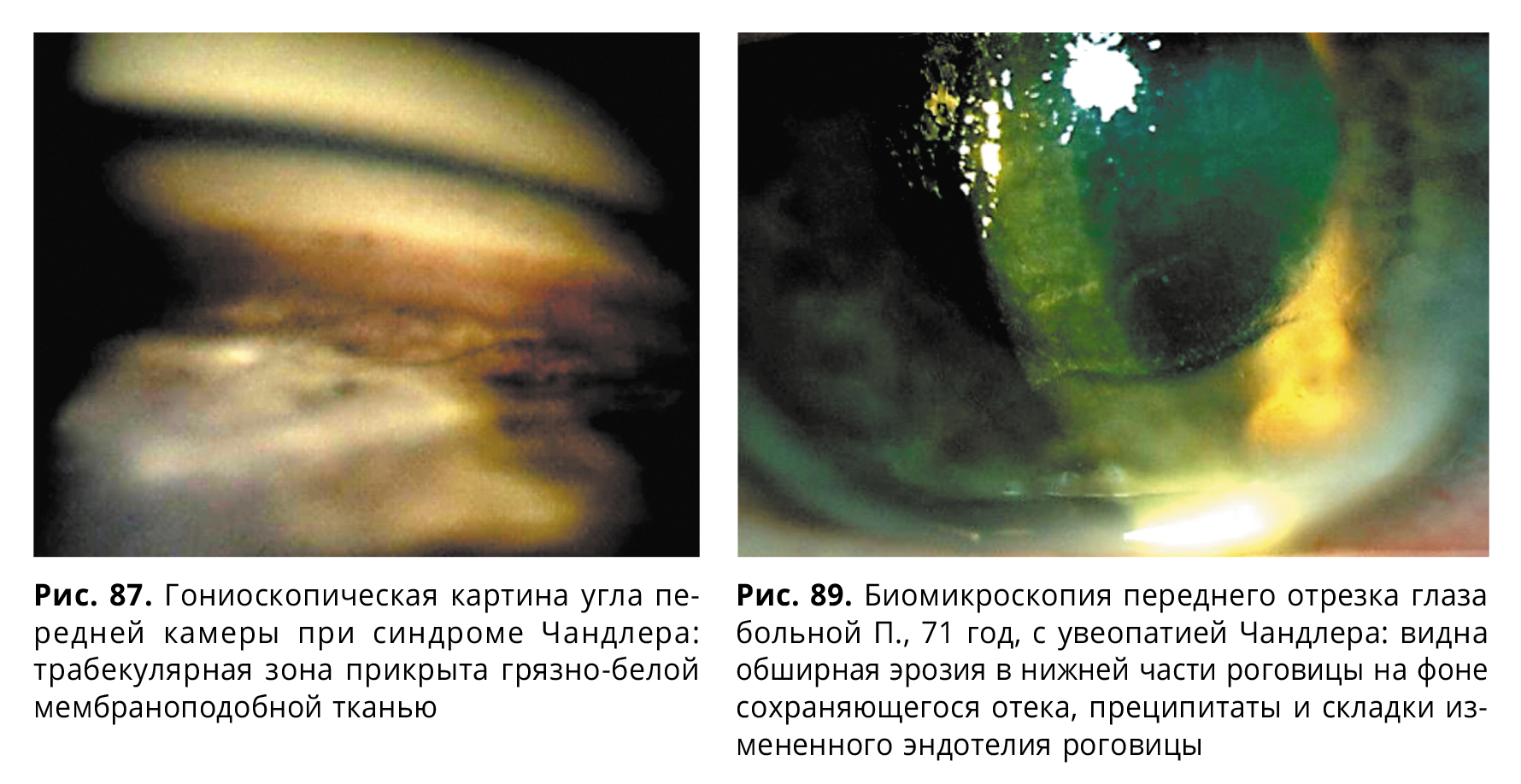
Измененные эндотелиальные клетки роговицы приобретают свойство мигрировать и оседать на структурах передней камеры в виде мембран, которые можно обнаружить гониоскопически (рис. 87) и при помощи ультразвуковой биомикроскопии.
Причиной высокого уровня внутриглазного давления может быть как органическая блокада путей оттока периферическими синехиями, так и наличие патологической мембраны с аномальным эндотелием, которая покрывает трабекулу и препятствует оттоку внутриглазной жидкости. Развившаяся вторичная глаукома приводит к частичной или полной утрате зрения.
В качестве иллюстраций приводим случаи из нашей практики.
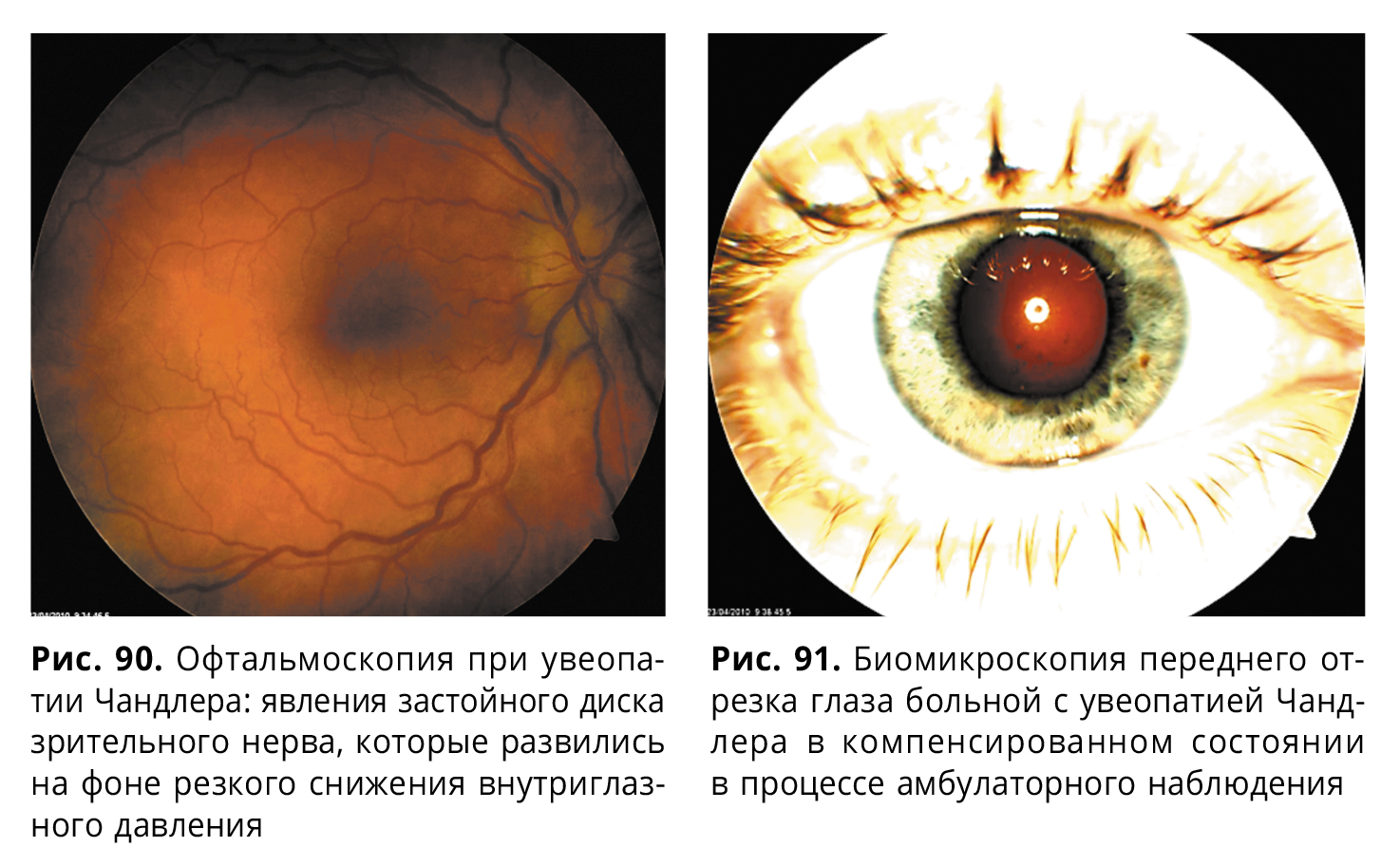
Случай 1. Больная П., 71 год, госпитализирована в ККОБ с жалобами на внезапное снижение зрения и боли в правом глазу. Длительно наблюдалась у офтальмолога с диагнозами: эндотелиально-эпителиальная дистрофия, первичная открытоугольная глаукома; консультировалась в других офтальмологических центрах. При поступлении острота зрения правого глаза составила 0,01 н/к, внутриглазное давление выше 40 мм рт.ст. Правый глаз был раздражен, выражен тотальный отек роговицы, буллезные изменения и эрозии эпителия (рис. 89), на эндотелии множественные преципитаты, жирные точки, разнокалиберные нашлепки и многочисленные складки десцеметовой мембраны. Хрусталик частично мутный. Глазное дно не офтальмоскопируется. На фоне проводимой симптоматической терапии внутриглазное давление снижено до 21 мм рт.ст., буллезные изменения и отек роговицы купированы, эрозии эпителизировались полностью, отложения на эндотелии роговицы частично рассосались. Острота зрения восстановлена до 0,1 н/к. Поставлен диагноз: иридокорнеальный эндотелиальный синдром (синдром Чандлера). Пациентка в настоящее время находится под амбулаторным наблюдением, в процессе которого зрение улучшилось до 0,3 н/к.
Случай 2. Еще один интересный случай синдрома Чандлера мы наблюдали в течение нескольких лет до постановки диагноза. За это время женщина обращалась в клинику дважды, ей выставляли диагноз буллезной кератопатии с назначением соответствующего лечения (по данным амбулаторной карты). По поводу третьего обращения больная была госпитализирована в стационарное отделение больницы с жалобами на внезапное снижение зрения и боли в правом глазу. Острота зрения составляла 0,4 без коррекции, внутриглазное давление было очень высоким. При биомикроскопии обращал на себя внимание выраженный отек роговицы и наличие буллезных изменений в нижней ее половине.
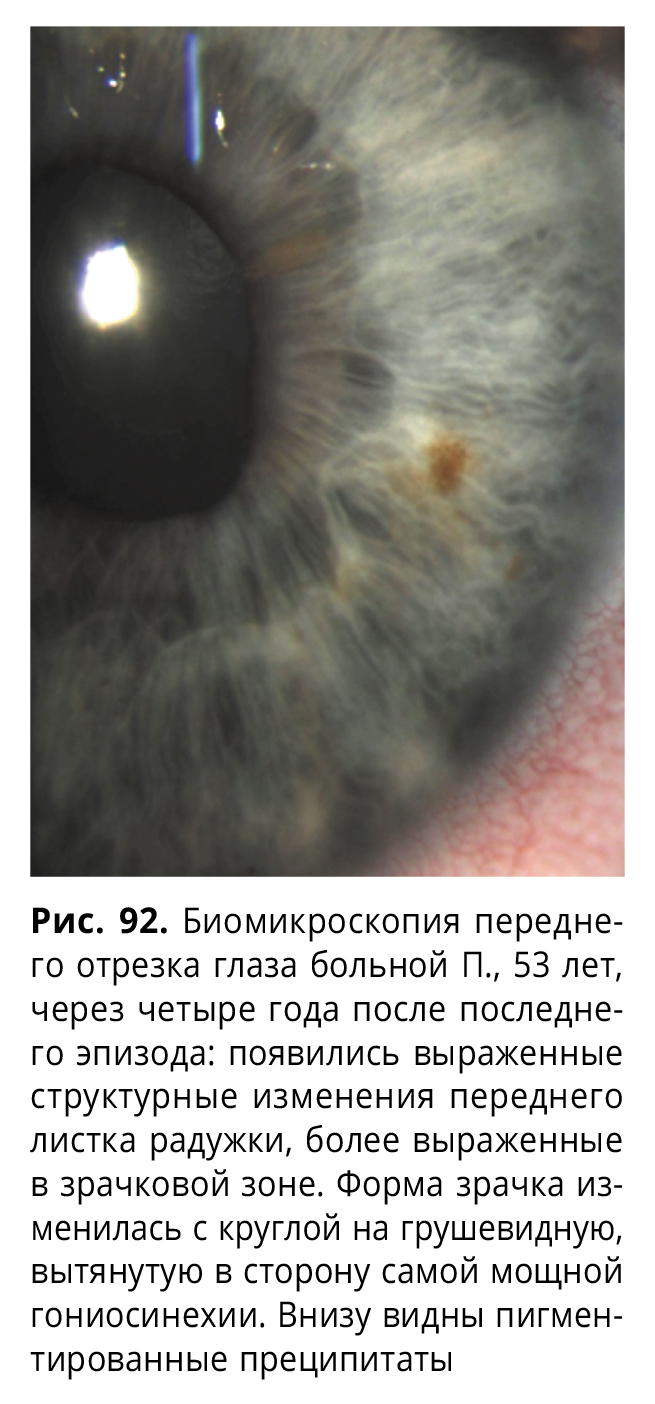
По всему эндотелию определялись множественные разнокалиберные преципитаты. На фоне лечения по мере купирования отека удалось снизить внутриглазное давление до 16 мм рт.ст. Через пять дней на глазном дне развились явления застойного диска зрительного нерва, что случается иногда при резком перепаде внутриглазного давления (рис. 90).
Пациентка была выписана в компенсированном состоянии с остротой зрения, равной 0,9, под амбулаторное наблюдение (рис. 91). При контрольном осмотре картина глазного дна была в норме.
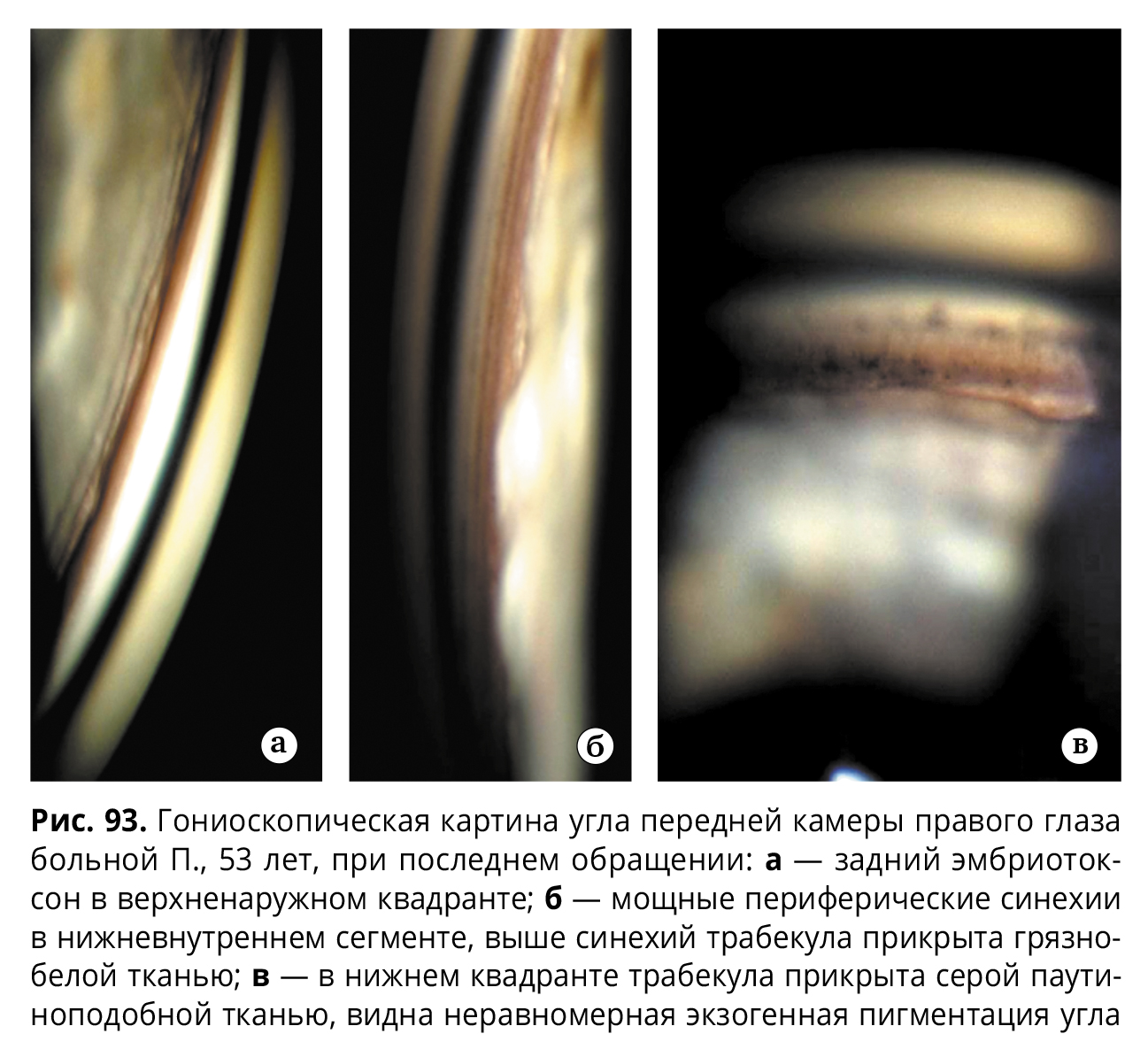
Через четыре года после последнего эпизода у пациентки вновь появились жалобы на боли и снижение зрения на правом глазу. Больная обратилась сразу и была госпитализирована с остротой зрения 0,6 на больном глазу. Вновь визуализировали единичные преципитаты на фоне отека роговицы на умеренно раздраженном глазу, внутриглазное давление не повышалось. По сравнению с предыдущими годами обратило на себя внимание прогрессирование атрофии стромы радужки, особенно сильно выраженное в зрачковой зоне. Кроме того, форма зрачка, подтянутого в сторону мощной периферической синехии, изменилась с круглой на грушевидную (рис. 92).
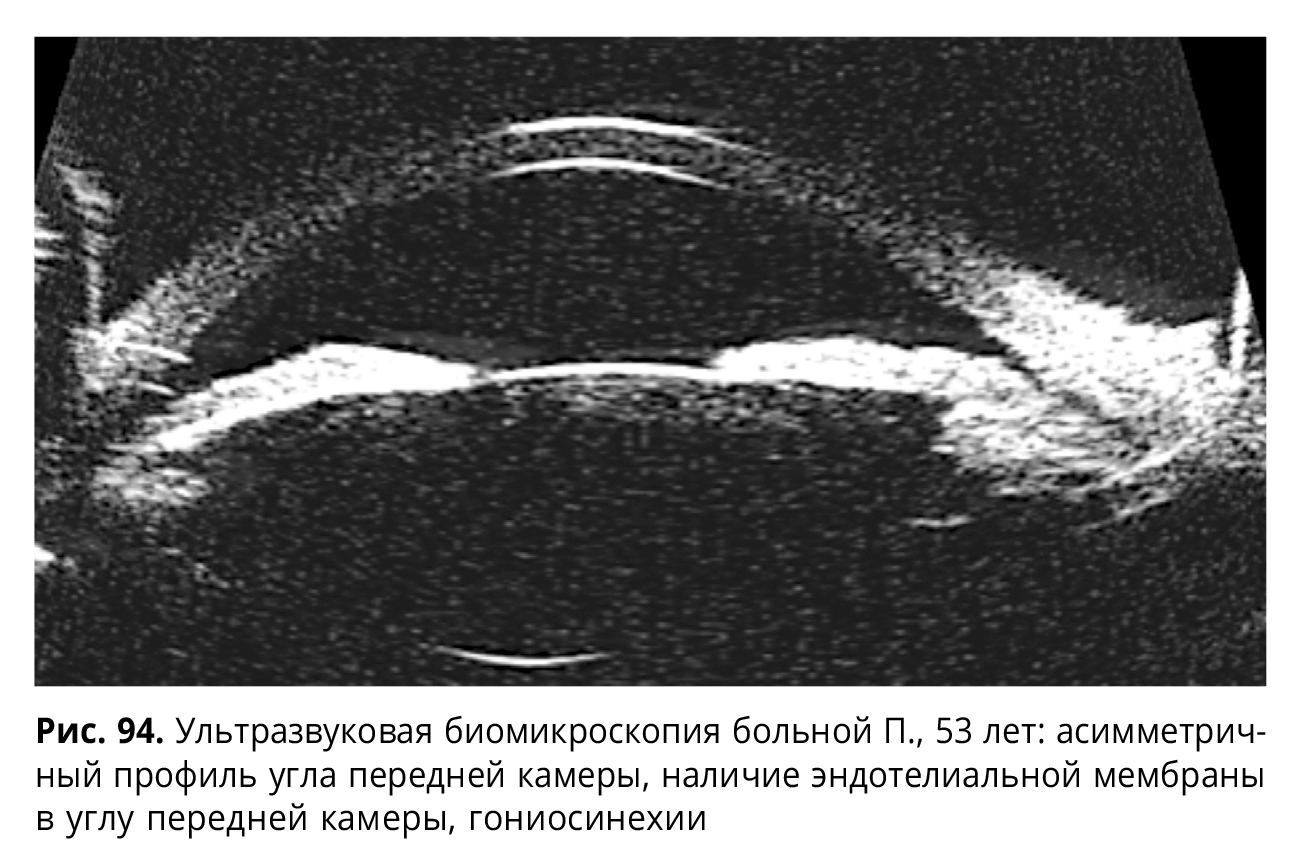
На рис. 93, 94 приведены данные обследования больной П., 53 лет, при последнем обращении, которые позволили выявить наличие предполагаемых мощных гониосинехий, а также эндотелиальной мембраны в виде серой паутиноподобной ткани и заднего эмбриотоксона.
На фоне симптоматической и кортикостероидной терапии в течение трех дней удалось нормализовать состояние глаза, больная была выписана с остротой зрения 1,0 на спокойном глазу, внутриглазное давление составило 18 мм рт.ст. без гипотензивных капель. Состояние глазного дна при офтальмоскопии можно считать вариантом возрастной нормы, признаков глаукомной оптической нейропатии выявлено не было.
Случай 3. Наибольшие сложности в постановке правильного диагноза возникли у пациента О., 57 лет, который поступил в клинику с диагнозом кератоувеит левого глаза. При поступлении острота зрения левого глаза составила 0,01, внутриглазное давление превышало 40 мм рт.ст. Обращал на себя внимание тотальный отек роговицы с обширным по площади эрозированием и наличием субэпителиальных булл в местах сохранного эпителия на фоне выраженной светобоязни и болей. Положительный эффект не был достигнут ни на фоне проводимой антибактериальной и симптоматической терапии, ни на противовирусной терапии. Предположение о буллезной кератопатии (синдроме Чандлера) возникло после совместных коллегиальных осмотров больного ведущими специалистами больницы.