Забавно, что несколько лет назад, делая эксперименты, сходные с таковыми, что проводил д-р Дуа, мы с д-ром Э.Э. Айбой, в ряде случаев наблюдали эти остаточные слои стромы, расположенные на поверхности ДМ. Однако, к чести д-ра Дуа, следует отметить, что он не только констатировал данный феномен, но углубленно его изучил, с использованием различных методик электронной микроскопии, и опубликовал полученные данные.
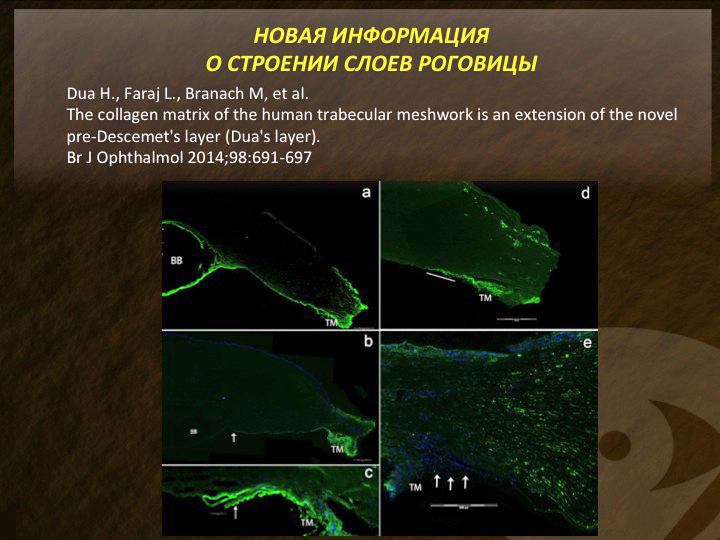
Результаты исследований, опубликованных в самом начале этого года, показали, что преддесцеметовый слой коллагеновых волокон не ограничен краем ДМ и распространяется на трабекулу, принимая участие в ее формировании. Это было доказано с использованием методов иммуно-гистохимии и специальной окраской роговицы на предмет выявления ламинина и коллагена 6-го типа. Иллюстрации из статьи представлены на рис. 11. Возможно, новые знания об анатомии путей оттока внутриглазной жидкости в будущем позволят по-новому подойти к вопросам хирургического и терапевтического лечения глаукомы.
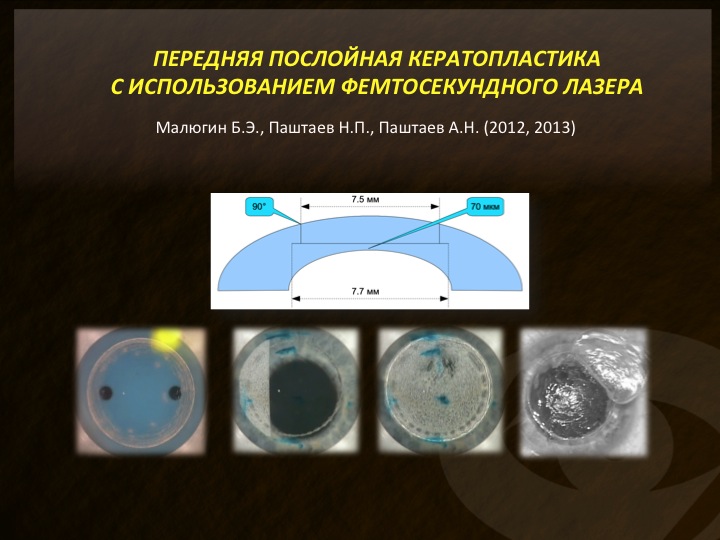
С появлением фемтосекундного лазера нам показалось логичным изучить его возможности для использования в ходе передней послойной кератопластики. На рис. 12 схематически представлена технология выкраивания трансплантата фемтосекундным лазером, с помощью которого можно делать кольцевой и горизонтальный резы. Горизонтальный рез мы осуществляли на глубину 90% от толщины роговицы, так что уровня ДМ мембраны при помощи лазера достичь не удавалось.
В итоге использование данной технологии, к сожалению, не дало ожидаемых результатов. Так, у больных с кератоконусом, которые были прооперированы методом послойной кератопластики с использованием фемтосекундного лазера, острота зрения в отдаленные сроки после операции не превысила 0,1-0,2.
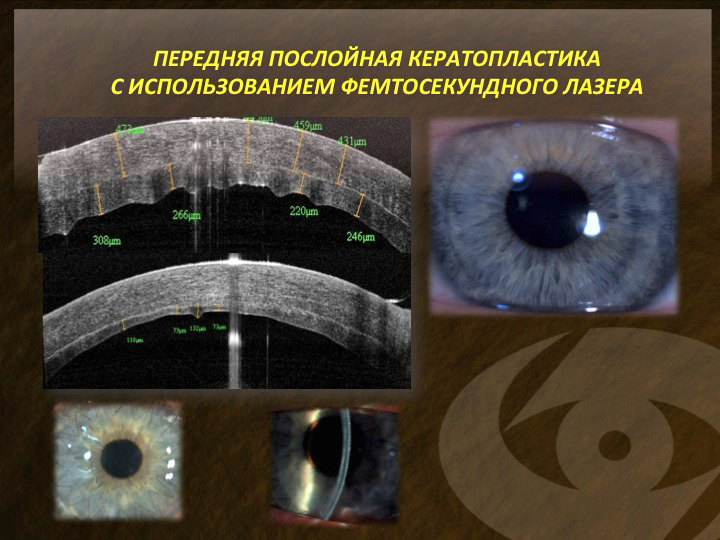
Этот факт нами был детально проанализирован. В результате мы с коллегами (Н.П. Паштаев, А.Н. Паштаев, Н.А. Поздеева) пришли к выводу о его связи с рядом причин. Во-первых, горизонтальный срез лазер производит параллельно передней поверхности роговицы, которая для этого специально уплощается апланационной головкой. Мы знаем, что роговица и в норме имеет неравномерную толщину, будучи в центре тоньше, чем на периферии, а при далеко зашедших стадиях кератоконуса эта разница еще более значима. На снимке передней ОКТ (Visante, Carl Zeiss) у пациента после операции передней послойной кератопластики видно, что толщина задних слоев роговицы крайне неравномерна. Она наиболее тонка в центре, чуть толще на периферии слева и практически в 2 раза толще на периферии с правой стороны (рис. 13). Такая нерегулярность поверхности вызывает оптические аберрации, не позволяющие пациентам получить высокую остроту зрения. Кроме того, неполное совпадение размеров трансплантата и его ложа дает образование длительно существующей складчатости задних слоев роговицы. При биомикроскопии она проявляется выраженным рефлектированием задних слоев и также сопровождается снижением остроты зрения.
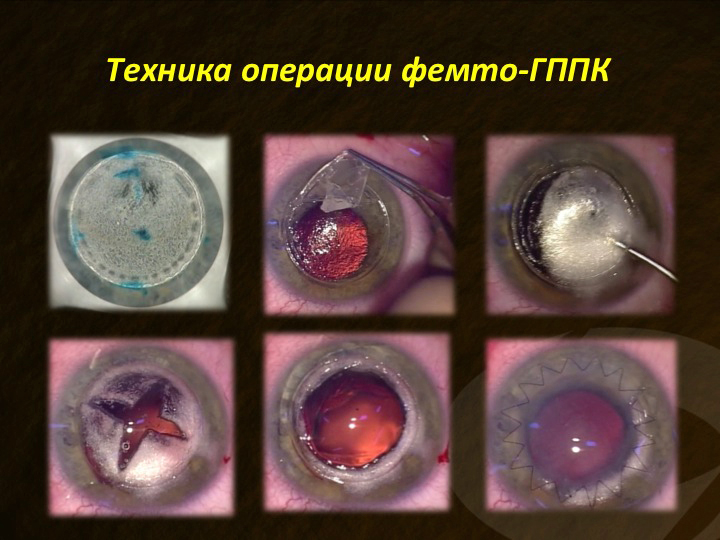
Следует подчеркнуть, что мы нашли фемтосекундный лазер весьма полезным при выполнении передней глубокой послойной кератопластики (рис. 14). Данная технология, детально отработанная нами с использованием системы IntraLase (AMO) на базе Чебоксарского филиала, позволила получить великолепные результаты.
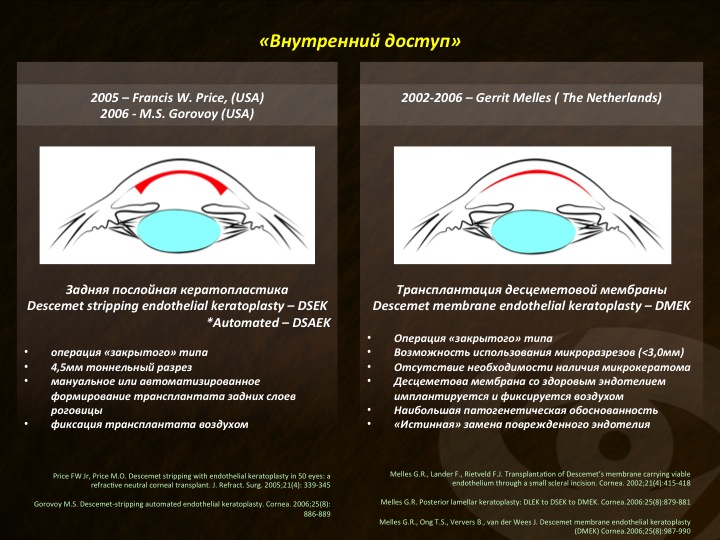
Давайте теперь перейдем к селективной замене эндотелиального слоя роговицы. Операции данного типа получили в литературе название «эндотелиальной кератопластики». Эндотелиальная кератопластика (ЭК) имеет богатую историю, а истоки берет в 50-х годах прошлого столетия. Исторически развитие данной технологии можно разделить на этап преимущественного применения наружного доступа, который затем сменился более современным, предполагающим обеспечение хирургического доступа к задней поверхности роговицы изнутри передней камеры глаза — это так называемый «внутренний» доступ. При наружном доступе (рис. 15) поверхностные слои роговицы надсекались и откидывались, после чего хирург выделял глубокие слои роговицы и заменял их на донорский трансплантат. Наружный доступ, к сожалению, не давал высоких функциональных результатов, технически был достаточно сложен и не нашел широкого клинического применения.
Детальной разработке технологии внутреннего доступа (рис. 16) мы обязаны доктору Герриту Меллесу (Нидерланды). Им была доказана возможность отделения ДМ от задних слоев роговицы реципиента in situ, а также возможность полноценной адгезии их со стромальной поверхностью послойного трансплантата с образованием интерфейса, обладающего высокими оптическими качествами.
В итоге наиболее распространенная техника ЭК в ее модификации, названной «задней автоматизированной послойной кератопластикой» (ЗАПК), предполагает ручное отделение ДМ диаметром 7-8 мм от роговицы пациента, имплантацию и фиксацию воздухом донорского роговичного диска, предварительно выкроенного при помощи механического микрокератома.