Остановлюсь на технологиях ПГПК и ЭК, которые за последние полтора десятилетия претерпели глубочайшие изменения. Они и на сегодняшний день продолжают бурно развиваться, но, к сожалению, пока еще далеки от повсеместного внедрения в клиническую практику.
Итак, передняя глубокая послойная кератопластика (ПГПК). Она, как правило, используется в хирургическом лечении далеко зашедшей стадии кератоконуса, при которой в патологический процесс еще не вовлечена десцеметова мембрана, а также при ряде стромальных дистрофий роговицы. Операция направлена на полную замену 3-х из 5-ти слоев роговицы, включая всю толщу стромы.
Впервые данный вид операций был предложен достаточно давно, доктором Вальтером (1830). Существенно позднее, в 1980 году, по предложению доктора Арчиллы введена новая терминология, и операция получила название, близкое к современному — «глубокая послойная кератопластика». Будучи великолепным оператором, доктор Арчилла доходил в процессе расслаивания практически до десцеметовой мембраны, он же предложил отделять ее при помощи воздуха. Однако с технической точки зрения данное вмешательство было крайне сложным и не нашло широкого круга сторонников.
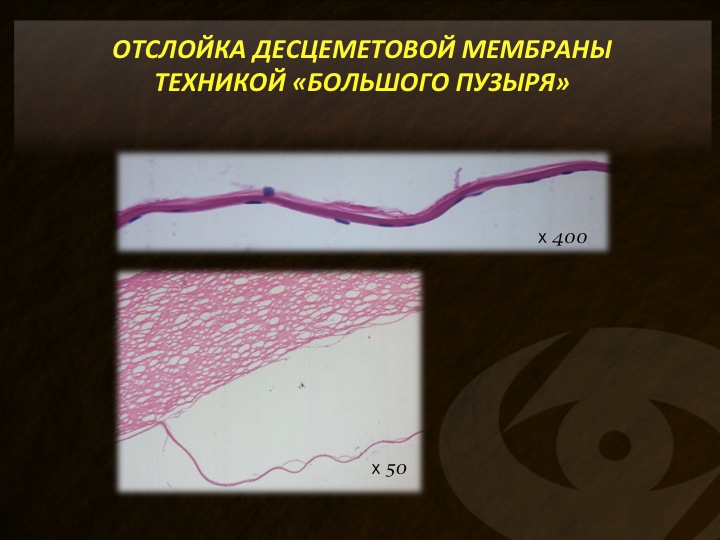
Реальный прогресс ПГПК начался с 2002 года, когда два офтальмолога (Анвар и Тейчманн), работающие в Саудовской Аравии, где, как известно, огромное количество пациентов с кератоконусом, опубликовали технику формирования так называемого «большого пузыря» (рис. 6), которая заключается в отслоении пузырем воздуха десцеметовой мембраны (ДМ) от стромы. При формировании пузыря воздуха, расположенного между задними слоями стромы и ДМ, последняя отделялась достаточно быстро и без особых технических ухищрений.
Ряд других исследователей пробовали отделять ДМ при помощи физиологического раствора, вискоэластика, красителей, на фоне введения пузырька воздуха в переднюю камеру (техника «двойного пузыря»), механическими борами или же используя сочетание нескольких оперативных приемов (рис. 7).
На личном опыте хочу подчеркнуть, что форсированная аэрация стромы роговицы наиболее эффективна и с наибольшим процентом успеха приводит к формированию пузыревидной отслойки ДМ. На гистологических препаратах видно, что при этом ДМ отделяется от стромы достаточно полноценно, однако в ряде случаев мы все же отмечаем небольшое количество коллагеновых фибрилл на ее поверхности. О деталях этого феномена я скажу позднее.
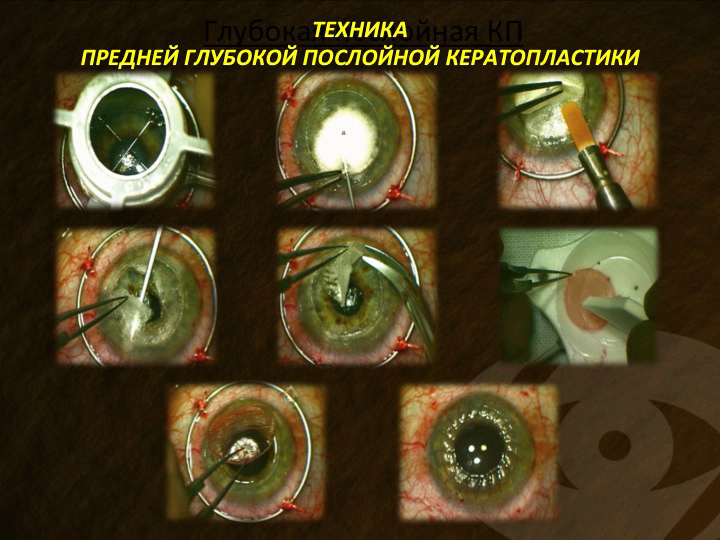
Итак, наша техника заключается в несквозной трепанации роговицы, выполняемой, как правило, на глубину от ½ до 2/3 толщины роговицы. Далее производим удаление поверхностных слоев стромы при помощи одноразового расслаивателя со скругленным кончиком. Тонким шпателем в остаточной строме делаем радиальный канал, направленный к центру роговицы, в который вводим канюлю, соединенную со шприцем, наполненным воздухом. Инъекция примерно 1,0 мм3 воздуха в строму роговицы приводит к отслоению ДМ. Чтобы защитить ее от разрыва при схлопывании «большого пузыря», непосредственно в него инжектируем 0,1-0,2 мл вискоэластика (1% гиалуронат натрия — микровиск, Швеция), после чего глубокие слои крестообразно надсекаем и удаляем микроножницами со скругленными браншами. Трепанируем диск донорской роговицы нужного диаметра, отделяем от него ДМ с эндотелием, укладываем в ложе и фиксируем при помощи временных узловых (шелк 8/0), а затем — непрерывного обвивного шва (нейлон 10/0), который снимаем через 6-8 мес. после операции (рис. 8).
Сохранение собственного эндотелия пациента дает возможность существенно снизить частоту реакций отторжения роговичного трансплантата. По нашим данным, при передней глубокой послойной кератопластике в течение двух лет наблюдения удается констатировать прозрачное приживление трансплантата у 100% пациентов, в то время как при сквозной кератопластике — только в 93,5% случаев. На рис. 9 приведены данные литературы по результатам ПГПК, выполненной по поводу кератоконуса.
Очевидно, что любое хирургическое вмешательство на роговице сопровождается потерей ее эндотелия. Но мы убедились в том, что передняя послойная кератопластика дает возможность сохранить в два раза больше эндотелиальных клеток, чем кератопластика, выполняемая по сквозной технологии. Математическая модель, описывающая скорость уменьшения количества эндотелиальных клеток роговицы в послеоперационном периоде, дала возможность предсказать, что критические значения его плотности (500 кл/мм2) будут достигнуты после ПГПК лишь к 49-му году после операции. Соответственно, срок службы трансплантата, по сравнению со сквозной кератопластикой, увеличен практически в 3 раза.
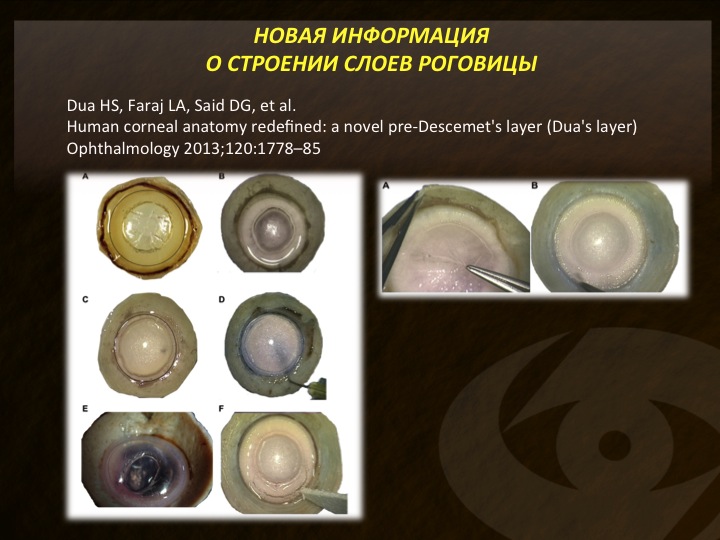
Углубленное изучение закономерностей формирования «большого пузыря» дало новую ценную информацию о строении роговицы. Так, в 2013 году появилась статья профессора Харминдер Дуа (Великобритания), который в эксперименте на донорских глазах открыл и доказал существование так называемого «преддесцеметового» слоя роговицы (рис. 10). Этот слой он, как мне кажется, не совсем скромно, назвал своим именем. Слой Дуа, конечно же, не является абсолютно обособленным анатомическим образованием, а представляет собой исключительно плотно упакованный пласт коллагеновых волокон, в котором практически отсутствуют клеточные элементы. В ходе инъекции воздуха в строму он, как правило, отделяется вместе с ДМ, располагаясь на ее поверхности и имея толщину примерно 30-40 мкм.