При контрольном обследовании через 6, 12 и 18 месяцев после операции правого глаза роговица сохраняла свою прозрачность, передняя камера была глубокая, влага прозрачная. Радужка спокойная, швы чистые, края радужки адаптированы, зрачок в центре, ИОЛ в задней камере (рис. 3). На глазном дне диск зрительного нерва бледно-розовый, границы четкие, сосуды сетчатки без изменений, в макулярной области имел место легкий эпиретинальный фиброз сетчатки.
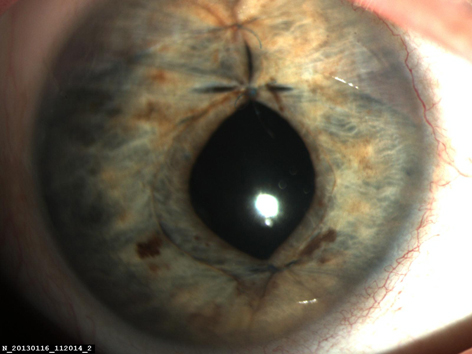
Рис. 3. Глаз больной через 18 месяцев после операции: артифакия, зрачок в центре, швы чистые, влага передней камеры прозрачная, ИОЛ в задней камере
Левый глаз спокоен. ИОЛ в правильном положении, задняя капсула рассечена. На глазном дне без патологии.
Данные обследования через 12 месяцев:
Острота зрения:
ОD=0,6 – 0,5 cyl – 0,5 ах 70°=0,9-1,0.
ОS=1,0
Кератометрия:
ОD=45,00 ах 35°, 45,12 ах 125°
ОS=44,75 ах 64°, 45,00 ах 154°
Тонометрия:
ОD=20 мм рт.ст. (на гипотензивном режиме – препарат косопт по 1 капле 2 раза в день).
ОS=18 мм рт.ст.
Эндотелиальная микроскопия: ОD=1647 клеток на 1 мм2, потеря эндотелиальных клеток после ОРО составила 2,5%,
ОS=2048 клеток на 1 мм2
Оптическая когерентная томография:
ОD – положительная динамика по сравнению с дооперационным обследованием. Профиль фовеа сглажен, признаки начального эпиретинального фиброза. Сетчатка умеренно отечна, дистрофические изменения в слое фоторецепторов и пигментном эпителии. Задняя отслойка стекловидного тела. Толщина сетчатки в центральной зоне – 260 мкм (рис. 4).
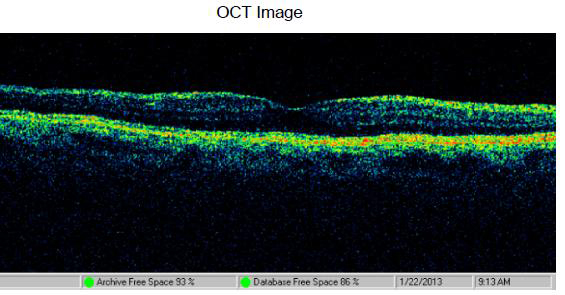
Рис. 4. Оптическая когерентная томография больной М. через 21 месяц после операции: уменьшение толщины сетчатки до 260 мкм
OS – профиль фовеа сохранен, слои сетчатки структурны (рис. 5).
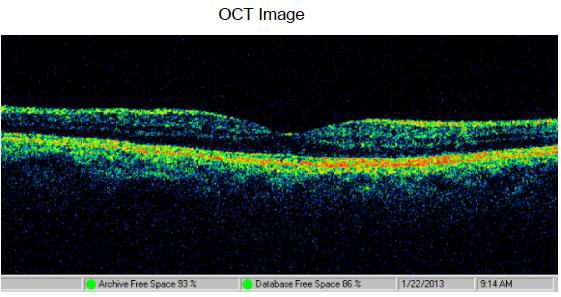
Рис. 5. Оптическая когерентная томография больной М. парного глаза: толщина сетчатки – 218 мкм
Пациентка находится под динамическим наблюдением, на гипотензивном режиме достигнута компенсация внутриглазного давления, острота зрения стабильна.
Обсуждение результатов
Целесообразно выделять несколько факторов развития макулярного отека после экстракции катаракты. К дооперационным предрасполагающим факторам следует отнести патологию сосудов сетчатки и стекловидного тела с явлениями его разжижения, формирования витреоретинальных тяжей, отслойкой задней пограничной мембраны [7]. Экстракция катаракты, выполненная даже без осложнений, может стимулировать прогрессирование уже имеющихся изменений или играть роль пускового механизма в развитии отека сетчатки макулярной области. Это связано с тем, что любая хирургическая травма неизбежно приводит к стрессу органа зрения и травме увеального тракта, при которых происходит нарушение микроциркуляции, индуцируется синтез простагландинов, повышается интенсивность окислительных реакций. В результате этого происходит образование свободных радикалов и продуктов перекисного окисления липидов, которые, наряду с воспалительными явлениями в переднем и заднем отделе глаза, вызванными операционной травмой, способствуют развитию макулярного отека [4].
Из провоцирующих факторов развития отека сетчатки следует выделить операционные и послеоперационные осложнения, такие как выпадение стекловидного тела в переднюю камеру при разрыве задней капсулы хрусталика во время проведения экстракции катаракты или после ИАГ-лазерной дисцизии задней капсулы, особенно при нарушении диафрагмальной функции радужки. При этом нарушается взаимоотношение структур в переднем отделе глазного яблока, а также структура стекловидного тела с увеличением его подвижности на фоне огрубления волокон и появления тракционного синдрома, что и зафиксировано по данным оптической когерентной томографии в рассматриваемом случае. Травматичность хирургического вмешательства с формированием различного рода осложнений усугубляют выраженность воспалительной реакции, которая во всех случаях сопровождается экссудацией, порозностью сосудов и усиливают течение осложнения [2].
После внедрения метода ультразвуковой факоэмульсификации число больных с кистозным макулярным отеком значительно сократилось и не превышает 0-4% случаев [4, 6]. Диагностика послеоперационного МО не всегда возможна при офтальмоскопии. На сегодняшний день основную роль в диагностике играет оптическая когерентная томография (ОКТ), позволяющая оценить патологические изменения в заднем полюсе глаза [3]. По данным обследования в рассматриваемом случае толщина сетчатки макулярной области до операции по данным ОКТ составила 721 мкм. При этом определялся тракционный синдром с выраженным отеком сетчатки в центральной зоне.
Длительно существующий или рецидивирующий отек сетчатки ведет к повреждению фоторецепторов с необратимым снижением зрения [1]. Консервативный подход к данной патологии включает терапию кортикостероидами, нестероидными противовоспалительными препаратами в сочетании с дегидратационными и антигистаминными средствами. При упорном течении осложнения авторы предлагают различные способы введения пролонгированных кортикостероидов в субтеноновое пространство к заднему полюсу глаза или интравитреальное введение, назначение ударных доз кортикостероидов внутривенно, лазеркоагуляцию сетчатки [5, 11]. В нашем случае предпринимаемые попытки такого лечения оказались безуспешными. Причиной этого, на наш взгляд, явилось то, что при нарушении анатомического взаимоотношения структур в переднем отделе глазного яблока все вышеперечисленные методы носят паллиативный характер, а патогенетически обоснованным является проведение реконструктивных вмешательств [8, 9]. В итоге удаление огрубевшей части стекловидного тела из передней камеры при проведении передней витрэктомии и закрытая иридопластика с формированием зрачка способствовали регрессу тракционного синдрома и отеку сетчатки макулярной области, устранению косметического недостатка. Передняя витрэктомия и иридопластика в представленном случае выполнены атравматично без дополнительных осложнений с минимальной потерей клеток эндотелия роговицы (2,5%).
Динамическое наблюдение (до 1,5 лет) с однократным курсом консервативного лечения после операции (парабульбарно кортикостероиды и инстилляции индоколлира до 6 недель) способствовали уменьшению экссудации сетчатки макулярной области, что отразилось на ее толщине (снижение в центре до 260 мкм) и сохранению высокой остроты зрения в отдаленном послеоперационном периоде.
Заключение
Таким образом, данный клинический пример, с одной стороны, подчеркивает необходимость определения причины возникшего отека сетчатки макулярной области, а с другой, демонстрирует возможности современной хирургии по реконструкции переднего отдела глаза, что привело к регрессу макулярного отека, устранению косметического недостатка и улучшению остроты зрения.
Литература
1. Астахов С.Ю., Гобеджишвили М.В. Послеоперационный макулярный отек, синдром Ирвина-Гасса // Клиническая офтальмология.– 2010.– Том 11.– № 1.– С. 5-8.
2. Галоян Н.С. Влияние хирургической травмы на морфофункциональное состояние центральной зоны сетчатки при различных способах современной хирургии катаракты: Автореф. дис. … канд. мед. наук.– М., 2004.– 24 с.
3. Гобеджишвили М.В. Состояние центральной зоны сетчатки после факоэмульсификации: Автореф. дис. … канд. мед. наук.– СПб., 2011.– 24 с.
4. Иошин И.Э. Факоэмульсификация.– М., 2012.– 102 с.
5. Магарамов Д.А., Шлыкова П.А., Будыка М.Ф. Экспериментально-клиническое обоснование метода субтенонового введения кортикостероидов при лечении макулярных отеков // Современные технологии лечения витреоретинальной патологии: Сб. науч. работ.– М., 2008.– С. 115-117.
6. Малюгин Б.Э., Шпак А.А., Морозова Т.А. Фармакологическое сопровождение современной хирургии катаракты.– М., 2010.– 23 с.
7. Федоров С.Н., Егорова Э.В. Ошибки и осложнения при имплантации искусственного хрусталика.– М., 2002.– 386 с.
8. Худяков А.Ю., Сорокин Е.Л., Руденко В.А. Результаты хирургического лечения пациентов с синдромом Ирвина-Гасса после факоэмульсификации катаракты // Современные технологии катарактальной и рефракционной хирургии.– 2010.– С. 221-223.
9. Шантурова М.А., Сташкевич С.В., Щуко А.Г., Малышев В.В. Микроинвазивная хирургия переднего отрезка глаза.– М.: ГЭОТАР-Медиа, 2010.– 128 с.
10. Irvine S.R. Macular edema after cataract extraction / Am. J. Ophtalm.– 1953.– Vol. 36.– P. 599-619.
11. Abe T., Hayasaka S., Nagaki Y. et al. Pseudophakic cyctoid macular edema treatment with high-dose intravenous metylprednisolone // J. Cataract Refract. Surg.– 1999.– Vol. 25.– P. 1286—1288.
Страницы: 1 2






