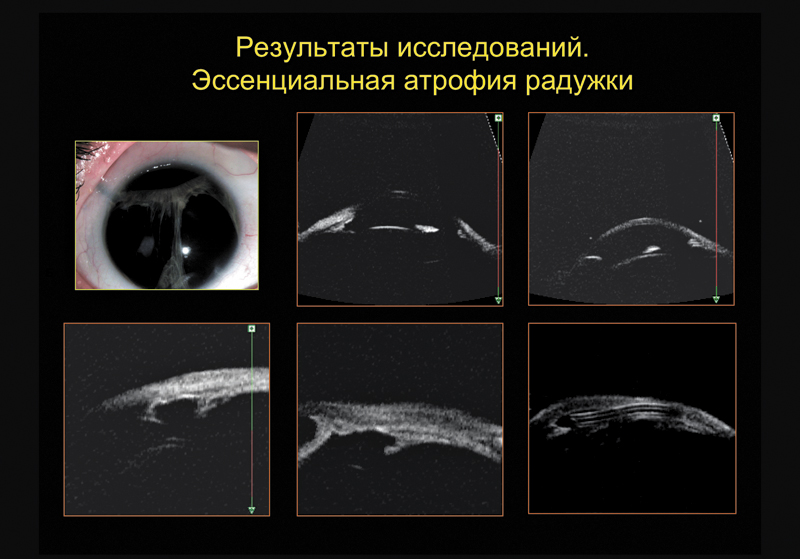
При эссенциальной атрофии радужки (слайд 12), как ясно из названия, превалирующим симптомом является выраженная атрофия радужки вплоть до образования сквозных отверстий в ней.
Слайд 12
На сканограммах визуализировали редуцированные «остатки» прикорневых участков радужки, спаянных с роговицей по всей окружности. УБМ в представленном случае позволила оценить еще и состояние проксимальной части дренажной трубки, имплантированной в связи с тяжелой рефрактерной глаукомой.
Мониторинг пациентов с ИКЭС проводится с целью контроля ВГД. Лечение синдрома направлено на улучшение трофики тканей и компенсацию офтальмотонуса при вторичной глаукоме. Медикаментозная терапия часто оказывается неэффективной, а хирургическое лечение глаукомы затруднительно и рискованно, так как через дефекты в радужке процесс может распространиться на связки и передний отдел стекловидного тела. Так что прогноз заболевания неблагоприятный.
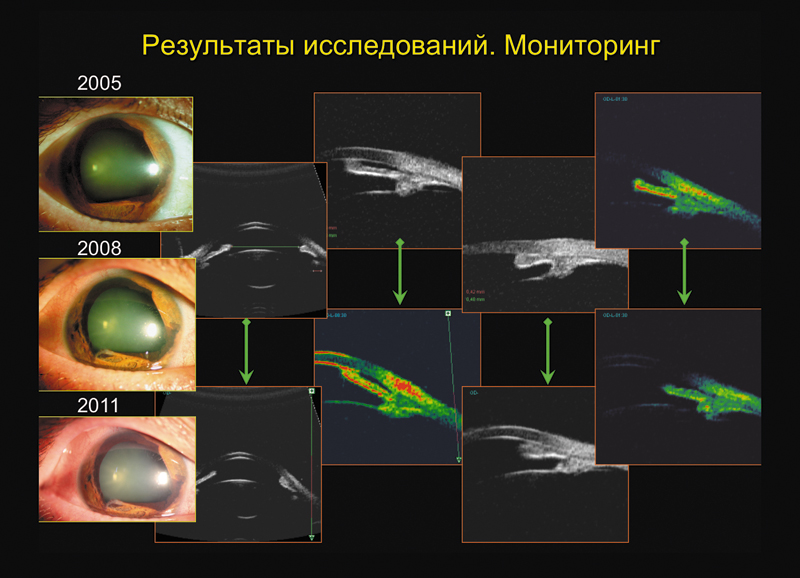
Роль УБМ в мониторинге пациентов с ИКЭС довольно значительна (слайд 13). 3 пациентам обследование было проведено повторно 2-3 раза через каждый год. При осмотрах в динамике сравнивали качественные и количественные характеристики полученных сканограмм с предыдущими. УЗ-исследование позволило объективно зафиксировать стабильность процесса у этих пациентов.
Слайд 13
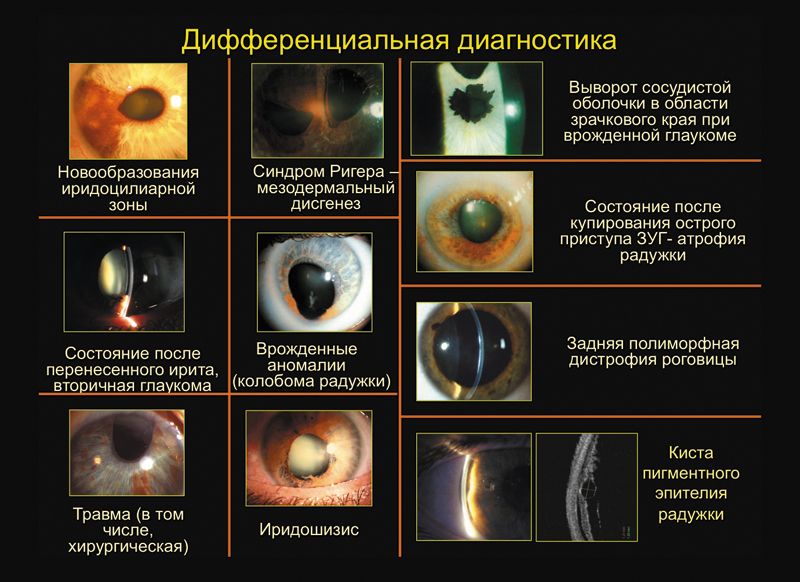
B дифференциально-диагностический ряд могут быть включены состояния, в клинической картине которых имеют место похожие изменения переднего отрезка глаза (слайд 14):
Слайд 14
• во-первых, это могут быть опухоли иридоцилиарной области с дисторсией зрачка и выворотом пигментной каймы;
• состояния после перенесенного ирита или иридоциклита с формированием задних, а потом и передних синехий, деформирующих зрачок;
• травма, в том числе в результате неудачных хирургических вмешательств (например, при экстракции катаракты);
• синдром Ригера с гипоплазией переднего листка радужки, эмбриотоксоном, мезодермальными перемычками и вторичной глаукомой;
• различные врожденные аномалии – колобома радужки, выворот пигментной каймы;
• иридошизис – с атрофией передней стромы и ее расщеплением на волокна;
• синдром глаукомоциклитических кризов или закрытоугольная глаукома после купирования острых приступов, когда имеет место атрофия радужки, могут появиться гониосинехии;
• другие патологические состояния с изменениями роговицы, например задняя полиморфная дистрофия роговицы, а также – дистрофия Фукса;
• киста пигментного эпителия радужки.
Мы предлагаем следующий алгоритм исследования при первичной диагностике и мониторинге пациентов с иридокорнеальным эндотелиальным синдромом. Особое внимание следует обращать на тщательный сбор анамнеза, позволяющий уточнить многие нюансы клинического течения заболевания. Известные базисные методы диагностики (биомикроскопия, тонометрия, тонография, периметрия, ЭФИ, зеркальная микроскопия роговицы, пахиметрия, гониоскопия) направлены на выявление изменений в роговице, дренажной системе глаза и радужке.
Для более детального исследования и проведения дифдиагностики предназначены специальные методы, такие как УБМ и конфокальная микроскопия, ценность которых при этой патологии очевидна.
И наконец, поскольку клиническое развитие болезни имеет прогрессирующий характер и картина переднего отрезка глаза меняется, для мониторинга очень ценна фоторегистрация.
Таким образом, резюмируя полученные результаты, можем заключить, что:
1) анализ сканограмм пациентов (рельефа профиля поверхности, рефлективности, гомогенности, количественных параметров и пространственных взаимоотношений анатомических структур) при ИКЭС, основанный на УБМ, обеспечивает объективную и достоверную визуализацию патологически измененного переднего отрезка глаза;
2) благодаря возможности визуализации пространственных взаимоотношений структур переднего отрезка глаза высокочастотная УБМ позволяет не только оценить степень патологических изменений, индуцированных ИКЭС, но и провести дифференциальную диагностику с другими нозологическими состояниями, имеющими схожую клиническую картину;
3) во избежание диагностических ошибок и для объективизации динамического наблюдения при иридокорнеальном эндотелиальном синдроме (в том числе после хирургического лечения) УБМ (наряду с рутинными методами диагностики, гониоскопией и конфокальной микроскопией роговицы) должна быть включена в алгоритм обследования пациентов.






