Профессор В.П. Еричев
Большое спасибо, Евгений Алексеевич! Слово предоставляется второму эксперту, д.м.н. Марии Викторовне Будзинской.
Д.м.н. М.В. Будзинская (Москва)

Д.м.н. М.В. Будзинская (Москва)
Смертность на фоне ретинальных венозных окклюзий даже в такой стране, как США, очень высокая — каждый пятый пациент после перенесенной ретинальной окклюзии умирает от острого инфаркта миокарда, каждый 18-й — от цереброваскулярных заболеваний. Вы прекрасно знаете, что не все пациенты, перенесшие инсульты и инфаркты, умирают: в США большинство выживают, тем более сейчас, когда в клиническую практику активно внедряется тромболизис. Из этого можно сделать вывод, что ретинальные венозные окклюзии — не офтальмологическое заболевание. Ведь никому не придет в голову лечить диабетическую ангиоретипатию без эндокринолога. Почему же мы лечим офтальмологическую патологию без терапевта и без кардиолога? И то, что нельзя договориться — это наш с вами большой минус.
Какие существуют факторы риска развития ретинальной венозной окклюзии? Артериальная гипертензия, гиперлипидемия и гиперхолестеролемия. В прошлом веке в клинической практике стал широко применяться лазер, и мы принялись коагулировать все подряд, не задумываясь о последствиях. В 1997 году были опубликованы результаты большого проспективного исследования, в котором давалась оценка профилактической панретинальной лазеркоагуляции при венозных окклюзиях. Был сделан следующий вывод: профилактической панретинальной лазеркоагуляции быть не может. В группе, где была проведена панретинальная коагуляция, как и в группе, в которой процедура не проводилась, количество неоваскулярных осложнений было одинаково. Однако различие наблюдалось в гиперлипидемии и гиперхолестеролемии. С 1997 года известно, что основным фактором риска развития неоваскулярных осложнений при ретинальных венозных окклюзиях являются гиперлипидемия и гиперхолестеролемия, или системный атеросклероз. Но коррекцией системного атеросклероза должны заниматься не мы, офтальмологи, а кардиологи. Поэтому когда мы встречаемся с пациентами с ретинальными венозными окклюзиями, прежде всего мы должны направить его к кардиологу. Если пациент возвращается, при этом ему не сделаны биохимический анализ крови, эхография сердца и внутренних сонных артерий (иногда требуется эхография почек), мы думаем, что такой кардиологический осмотр был профанацией, и тогда у этого пациента есть риск развития неоваскулярных осложнений. Кто виноват? Неоваскулярные осложнения и неоваскулярная глаукома — это наши с вами ошибки, наши недоработки.
На втором месте среди факторов риска развития неоваскулярных осложнений при ретинальных венозных окклюзиях — сахарный диабет, тромбофилия. Что касается тромбофилии, сейчас идет огромное количество молодых пациентов с ретинальными венозными окклюзиями. Когда мы направляем их в гематологические стационары, у них, прежде всего, выявляется патология — гомоцистеинемия, а также генетические тромбофилии. Без коррекции этого состояния из ретинальной венозной окклюзии мы не выберемся. Также среди факторов риска — антифосфолипидный синдром, оральные контрацептивы, патологический климакс. Оральные контрацептивы, как правило, вызывают венозные окклюзии у молодых женщин, т.е. гипертонии там нет и быть не может, но есть ретинальные венозные окклюзии. На вопрос, как подбирала оральные контрацептивы, отвечают: «соседка подсказала». Указания инструкции на возможные венозные окклюзии девушки, однако, понимают как проблемы с ногами, о глазах не думает никто, но когда окклюзии развиваются, бывает уже достаточно поздно.
На фоне патологического климакса, особенно если есть метаболический синдром, развивается повышенная вязкость крови, склонность к гипертонии, к кризам, особенно на фоне эмоциональной лабильности. Что мы получаем? Ретинальные венозные окклюзии. Можем ли мы, офтальмологи, справиться со всем этим спектром заболеваний? Нет, не можем. Значит, хотим мы того или нет, но нам придется договариваться. Если мы посмотрим на патогенез заболевания, то можем задать вопрос: почему сейчас термин «тромбоз» не совсем уместен? Дело в том, что далеко не все окклюзии являются результатом тромбоза. Окклюзии бывают первичные — эссенциальная гипертония, тромбофилия, вторичные — отек диска зрительного нерва, воспаления. Все это приводит к ретинальным венозным окклюзиям. Здесь мы видим два круга (рис. 1).
В результате первого патологического круга происходит увеличение венозного давления. Увеличение венозного давления внутри ретинальных вен является причиной ишемии. Чем больше давление, тем больше ишемия. Можем ли мы, воздействуя только на это звено — VEGF, медиаторы воспаления, которые также играют заметную роль в ретинальных венозных окклюзиях, — говорить о том, что мы боремся с ретинальными венозными окклюзиями? Нет, не можем. Количество эндовитреальных инъекций превысит 100. Когда мы делаем эндовитреальные инъекции, мы должны понимать, для чего мы это делаем. Если мы не уберем первый патологический круг, если не снизим венозное давление в системе центральной вены сетчатки, получим персистирующий отек. Вы говорили (обращается к д.м.н. Е.В. Карловой) о пациентке, у которой достаточно быстро развилась неоваскулярная глаукома, но у этой пациентки шунты на ДЗН. Если есть шунты, первая ретинальная венозная окклюзия случилась минимум 7-8 месяцев назад. Она пришла с возвратным отеком, т.е. повторная возвратная ретинальная венозная окклюзия случается очень редко. Чаще мы сталкиваемся с рецидивом макулярного отека, что не есть то же самое, что ретинальные венозные окклюзии.
Когда к нам приходит пациент, мы должны прежде всего понять, в какую из этих двух групп мы его поместим. На первом этапе мы должны определить тактику острого периода заболевания. Жалобы пациента не совпадают с развитием ретинальной венозной окклюзии. Меньше слушайте, больше смотрите. Если есть шунты на диске, пациент закрыл один глаз, глаз не видит, но второй глаз — ведущий. Второе — борьба с глазными осложнениями, приводящими к снижению остроты зрения (макулярный отек, неоваскуляризация переднего и заднего отрезков, неоваскулярная глаукома). Что касается первого этапа, у этих пациентов высокий риск развития инсультов и инфарктов. На сегодняшний день существует мнение, что единственным патогенетическим способом помочь этим пациентам является нормоволемическая гемоделюция, и выполняют процедуру врачи-трансфузиологи, т.е. не мы с вами. Задача процедуры заключается в срочном снижении ретинального и венозного давления, и выполняется такая процедура в условиях реанимации. У таких пациентов часто находятся флотирующие тромбы, и им проводится тромболизис, который мы, офтальмологи, сделать не можем.
Следующее — макулярный отек и неоваскуляризация переднего и заднего отрезков. По поводу макулярного отека мы работаем по европейским рекомендациям. Для купирования макулярного отека в 1997 году, как я говорила, применялась лазеркоагуляция по типу решетки. Мы знаем, что существует коагуляция по типу решетки и панретинальная коагуляция. Панретинальная — применяется при неоваскулярном осложнении, «решетка» — для борьбы с макулярным отеком. В 1995 году (рис. 2) было показано, что «решетка» при окклюзии ЦВС неэффективна. При окклюзии ветви — да, «решетка» в том же 1995 году показала свою эффективность, но было оговорено, что при хорошем морфологическом эффекте функциональный эффект оставляет желать лучшего.
С появлением стероидов, анти-VEGF терапии и стероидов-имплантов вопрос «решетки» отошел в историю. Таким образом, сегодня для купирования макулярного отека мы используем те подходы, которые приведут не только к улучшению морфологических, но и к улучшению функциональных показателей. Пациенту нужно видеть.
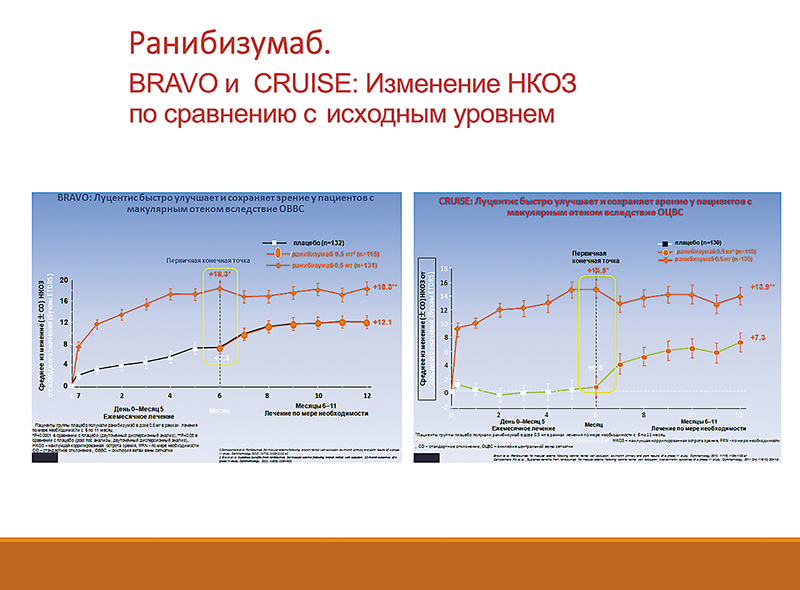
Рассмотрим результаты клинических исследований трех препаратов, разрешенных к применению при макулярном отеке (рис. 3), — ранибизумаб, афлиберцепт и имплант дексаметазона. Мы видим достаточно хороший эффект эндовитреального введения ранибизумаба как при окклюзии ветви, так и при окклюзии ствола. Однако мы должны помнить, что при изучении результатов клинических исследований, необходимо обращать внимание на выборку пациентов, так как выборка и реальная клиническая практика — совсем не одно и то же. В представленное исследование не было включено ни одного пациента с ишемическим типом. Таким образом, если у нас пациент с неишемическим типом, мы должны ждать от него плюс 18 строчек по EDTRS и около 3-4 строчек по Снеллену. Но при ишемии это может не работать. Глаукома — это отдельная тема, которой мы коснемся позже.
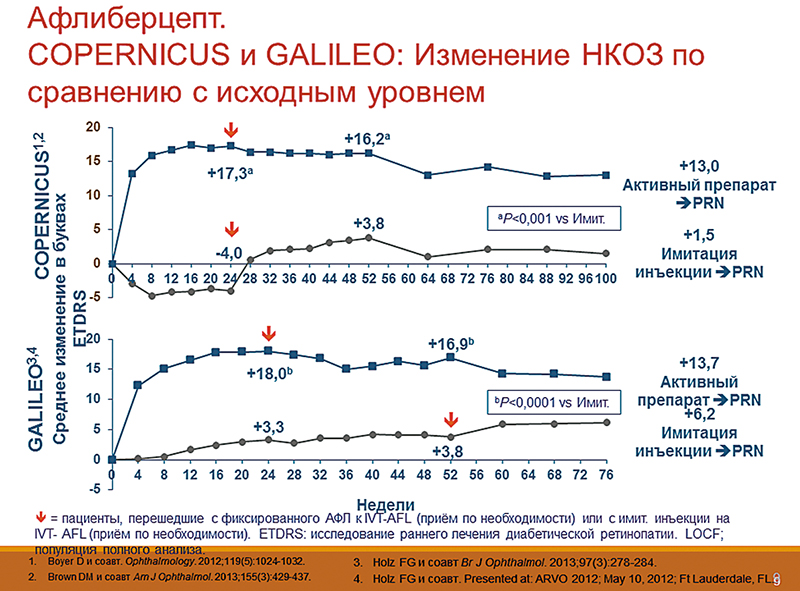
Исследование COPERNICUS и GALILEO было проведено с препаратом афлиберцепт (рис. 4). Здесь были учтены ошибки предыдущих исследований, и в него были включены пациенты с ишемическим типом. Как вы видите, результат примерно тот же: +17 – +18. Здесь есть пациенты с ишемией, которые, как известно, дают худшие клинические результаты по сравнению с пациентами без ишемии. Отсюда можно сделать вывод, что данный препарат может дать прибавку зрения и пациенту с ишемическим типом.