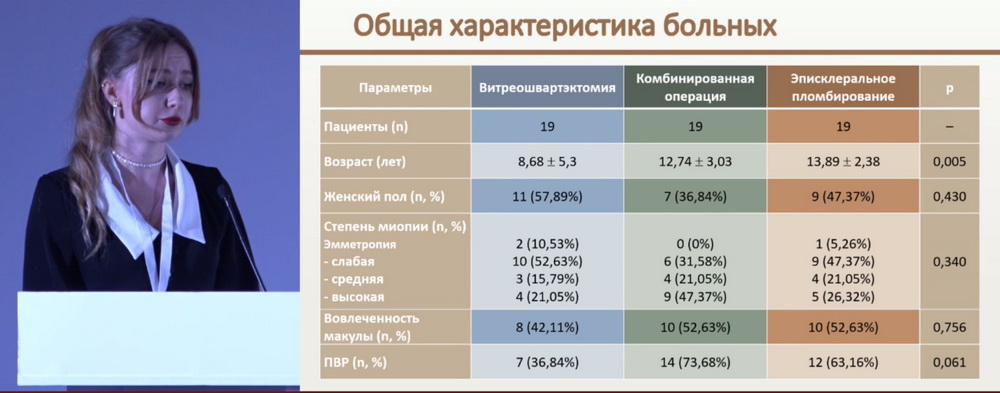
Оценка эффективности оперативного вмешательства определялась по МКОЗ после операции и через 6 месяцев, наличию анатомического прилегания сетчатки, наличию рецидива отслойки. На рис. 1 представлена статистика исходных данных пациентов с выделенными основными параметрами, определившими выбор хирургического метода.
Автор обратила внимание, что пациенты в группах несопоставимы по возрасту: самым маленьким пациентам проводилось витреоретинальное вмешательство, т.к. таким пациентам практически никогда не проводится эписклеральное пломбирование из-за высокой эластичности склеры, малого объема орбиты и активного процесса роста глазного яблока. По остроте зрения ожидаемые лучшие результаты были в группе эписклерального пломбирования. Частота встречаемости нижних разрывов превалировала в группе комбинированного оперативного вмешательства. Это связано с тем, что часто ввиду недостаточности тампонады силиконовым маслом нижние разрывы блокируются хуже, что решается добавлением циркляжной ленты в проекции разрыва. По этиологии отслойки сетчатки в группах комбинированного вмешательства и эписклерального пломбирования лидировала миопия.
Таким образом, в группе «витреошватэктомия» проведена субтотальная витреошвартэктомия 25G с эндолазеркоагуляцией, эндовитреальной заменой ПФОС на силикон; в группе «комбинированная операция» — эписклеральное пломбирование с использованием циркляжной ленты шириной 4 мм + субтотальная витреошвартэктомия с эндолазеркоагуляцией, эндовитреальной заменой ПФОС на силикон; в группе «эписклеральное пломбирование» проведено эписклеральное пломбирование с использованием циркляжной ленты шириной 4 мм.
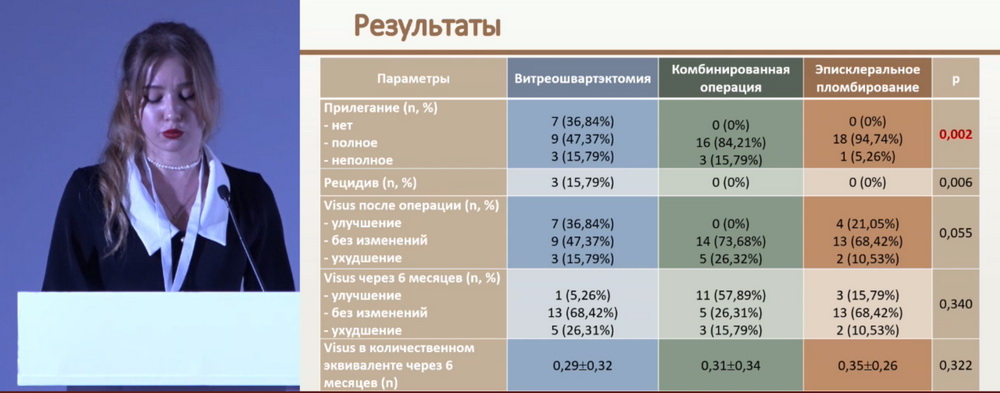
На рис. 2 можно видеть результаты проведенного лечения.
Подводя итог, Н.К. Репина отметила, что сочетание эндовитреального вмешательства и эписклерального пломбирования зачастую дает синергический эффект, позволяя добиться ослабления тракционного компонента, снизить частоту рецидивов и дает возможность избежать выполнения послабляющей ретинотомии, провоцирующей фиброваскулярную пролиферацию у детей. Исследование продемонстрировало достаточно высокие анатомические результаты, его можно рассматривать в качестве хорошего варианта лечения наиболее отягощенных случаев отслойки сетчатки.
К.м.н. Д.В. Черных (Новосибирск) представил сообщение на тему «Хирургическое лечение ВИЧ-ассоциированной отслойки сетчатки». По данным литературы, до 20% больных СПИДом теряют зрение по причине цитомегаловирусного ретинита (ЦМВ-ретинита), который развивается у 70% ВИЧ-инфицированных. У части больных с ВИЧ-инфекцией слепота наступает из-за развития острого ретинального некроза ЦМВ-этиологии. Адекватное применение антиретровирусной терапии привело к росту количества людей, живущих с ВИЧ, что приводит к росту осложнений.
В период с 2020 по 2023 год прооперировано 11 человек (9 мужчин, 2 женщины), средний возраст составил 36 лет, острота зрения варьировала от 0,001 до 0,05, в 3 случаях прооперирован единственный видящий глаз. Пациентам выполнялась 4-портовая витрэктомия с установкой дополнительного источника света. На начальных этапах удалялись центральные отделы стекловидного тела с контрастированием и отделением задней гиалоидной мембраны (ЗГМ); производилось прокрашивание и удаление преретинальных мембран; вводилось ПФОС до нижнего края ретинального разрыва с целью мобилизации сетчатки; производилось удаление остатков периферических отделов стекловидного тела; в 6 случаях проведена локальная, либо круговая ретинотомия. После проведения ретинотомии в витреальной полости оставлялся ПФОС с целью снижения отека, дополнительной мобилизации, более полного проведения ЛКС на втором этапе хирургического лечения; сроки краткосрочной тампонады составили 3-4 дня. в остальных случаях проводилась тампонада силиконовым маслом. На втором этапе хирургического лечения проводилась ЛКС и замена ПФОС на силиконовое масло.
В послеоперационном периоде прилегание сетчатки наблюдалось в 10 случаях; во всех случаях выполнена тампонада силиконовым маслом; срок наблюдения составил от 1 мес. до 2 лет; 7 пациентов находятся на постоянном наблюдении; 4 пациентам произведено удаление силиконового масла; в 1 случае произошел рецидив отслойки сетчатки; МКОЗ в п/о периоде составила 0,01-0,3.
«Двухэтапная хирургия регматогенной отслойки сетчатки с нижним разрывом» — тема доклада Н.С. Рязанцева (Москва). Регматогенная отслойка сетчатки характеризуется наличием разрыва и скоплением субретинальной жидкости, попадающей через разрыв сетчатки в пространство между нейросенсорными клетками и подлежащим пигментным эпителием. В зависимости от локализации разрыва и степени пролиферации применяются газ, силикон, ПФОС.
Докладчик привел клинический случай пациентки 44 лет с диагнозом OS – регматогенная отслойка сетчатки, газ в витреальной полости, миопия высокой степени, начальная катаракта; Visus OS 0,02 н/к, ВГД 16 мм рт.ст. Ранее у пациентки диагностирована верхняя отслойка, выполнена пневморетинопексия с последующей лазеркоагуляцией; достигнуто прилегание сетчатки в верхнем сегменте, однако пневморетинопексия вызвала опускание жидкости в нижние отделы, что вызвало разрыв сетчатки в нижнем сегменте. Проведено хирургическое вмешательство: проведено удаление остаточного после пневморетинопексии газа; центральная витрэктомия, обработка базиса стекловидного тела; дополнительное контрастирование с учетом молодого возраста пациентки; введение ПФОС до нижнего края разрыва; повторная обработка базиса стекловидного тела с применением склерокомпрессии; путем введение воздуха проведено дренирование остаточной субретинальной жидкости; после полной тампонады ПФОС проведена эндолазеркоагуляция сетчатки с формированием лазеркоагулятов вокруг разрыва; первый этап завершен ушиванием склеростомы. В первые сутки после операции сетчатки прилежит, и формируются лазеркоагуляты в нижнем отделе (рис. 1). Через 1 неделю проводится второй этап: проводится микроинвазивная ревизия витреальной полости, контроль прилегания сетчатки, полное удаление ПФОС через воздух. На следующий день Visus OS 0,5, ВГД 15 мм рт.ст., сетчатка прилежала на всем протяжении.
Таким образом, двухэтапная хирургия отслойки сетчатки с фитрэктомией и временной тампонадой ПФОС с эндолазеркоагуляцией с последующим удалением ПФОС позволяет добиться прилегания сетчатки, избежать применения силиконового масла и ускорить сроки реабилитации пациентов.
С докладом на тему «Динамика зрительных функций и биометрических показателей глаза после успешной эписклеральной хирургии регматогенной отслойки сетчатки» от группы авторов выступил А.Н. Семенов (Киров). Проведено ретроспективное исследование 24 пациентов (5 мужчин, 19 женщин); всем больным выполнялось локальное или круговое склеральное пломбирование по поводу первичной регматогенной отслойки сетчатки (РОС). Контрольные данные фиксировались до операции, через неделю, месяц, 3 месяца и 6 месяцев после эписклерального пломбирования.
Исследования проводилсь путем ультразвуковой и оптической биометрии, автоматической кератометрии, кинетической периметрии, определялась центральная световая чувствительность; расчет выполнялся для трех видов ИОЛ.
Согласно полученным данным, у всех пациентов через 6 месяцев достигнуто улучшение остроты зрения (рис. 1), при этом наиболее выраженные изменения выявлены при секторальном пломбировании, минимальные – после кругового пломбирования; МКОЗ после круговой хирургии достигала максимума через 1 месяц, затем не менялась. На рис. 2 – изменения показателей полей зрения на цвета, наилучшая динамика выявлена после секторального пломбирования, особенно на зеленый и белый цвета; обнаружено непрерывное улучшение центральной световой чувствительности, которая достигает нормы (20 Дб) к первому месяцу п/о и в дальнейшем не меняется; длина глазного яблока постепенно увеличивается и к 6 месяцам достигает максимальных значений, при этом максимальные значения получены после кругового пломбирования; изменение глубины передней камеры представлено на рис. 3; преломляющая сила роговицы возрастает через 1 неделю после радиального и кругового пломбирования, с дальнейшим снижением к концу срока наблюдения, при секторальном пломбировании этот показатель постоянно растет и достигает максимума к 6 месяцам.
Для всех типов ИОЛ наблюдается ослабление оптической силы к 6 месяцам после хирургии, при этом наибольшие изменения наблюдаются после кругового пломбирования, наименьшие – после радиального пломбирования.
Подводя итог, А.Н. Семенов отметил, что эписклеральная хирургия является эффективным способом лечения регматогенной отслойки сетчатки. После оперативного вмешательства наблюдается восстановление зрительных функций в течение 6 месяцев. В то же время присходит увеличение длины глазного яблока и колебания глубины передней камеры. Локальное и круговое эписклеральное пломбирование влияет на преломляющую силу роговицы и ослабляет оптическую силу ИОЛ. Эти изменения необходимо учитывать при дальнейшем лечении пациентов, при проведении рефракционной и катарактальной хирургии.
А.С. Фирсов (Оренбург) выступил с заключительным докладом секции. Тема – «Субретинальное кровоизлияние. Тактические подходы». Субретинальное кровоизлияние – скопление крови между нейросенсорной сетчаткой и пигментным эпителием. Сопровождается геморрагической отслойкой сетчатки, токсическим действием продуктов распада крови, приводящим к образованию плотного фиброза, приводящего к необратимым последствиям. Причинами могут быть активная субретинальная неоваскулярная мембрана; телеангиоэктазии, сосудистые аневризмы; пролиферативная ретинопатия; разрыв сосудистой оболочки; интраоперационные осложнения.
Далее автор представил клинические случаи, иллюстрирующие тактические подходы в хирургическом лечении субретинальных кровоизлияний и в заключение обратил внимание на то, что выбор тактики зависит от сроков возникновения кровоизлияния и его причины; при выборе активной субретинальной хирургической тактики необходимо учитывать тяжесть сопутствующей глазной патологии, социальный статус пациента.
(Продолжение в следующем номере)
Материал подготовил Сергей Тумар
Фото Сергея Тумара