А.Ю. Корниенко (Москва) от группы авторов выступила с докладом «Первичная ретинотомия с кратковременной тампонадой ПФОС и отсроченной ЭЛК в хирургии отслойки сетчатки, осложненной выраженной ПВР». Хирургическое лечение отслойки сетчатки, осложненной пролиферативной витреоретинопатией (ПВР), сопряжено с высоким риском рецидивирования. Попытки освободить сетчатку от сращений с пролиферативной тканью часто оказываются невозможными или приводят к повторным хирургическим вмешательствам. Круговая ретинотомия позволяет удалить участки тракций и нефункционирующей сетчатки, однако чаще всего хирургическое лечение проводится в один этап, в ходе которого выполняется массивная эндолазеркоагуляция (ЭЛК) сетчатки, являющаяся фактором риска более выраженного дальнейшего прогрессирования ПВР.
Цель работы – продемонстрировать способ хирургического лечения отслойки сетчатки, осложненной ПВР, с применением первичной круговой ретинотомии по модифицированной методике.
Хирургическое лечение с применением круговой ретинотомии по стандартной методике включает витрэктомию, круговую ретинотомию, ЭЛК в 3-5 рядов по границе ретинотомии и тампонаду силиконом. Такая чрезмерная лазеркоагуляция связана с ригидностью краев сетчатки, склонностью краев сетчатки к заворачиванию, а также с отеком сетчатки после травматичной процедуры ретинотомии. В свою очередь, чрезмерная лазеркоагуляция может приводить к более выраженному дальнейшему прогрессированию ПВР и нежелательным п/о воспалительным явлениям.
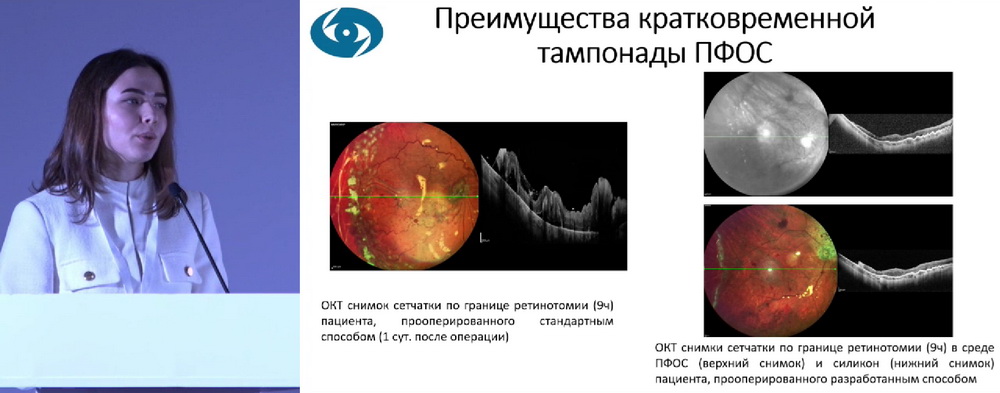
На базе МНТК «Микрохирургия глаза» разработана методика двухэтапного лечения. На первом этапе выполняется круговая ретинотомия, временная тампонада ПФОС (3-7 суток); на втором этапе выполняется ЭЛК сетчатки в среде ПФОС (1-2 ряда по границе ретинотомии), замена ПФОС на силикон. На рис. 1 представлены преимущества кратковременной тампонады ПФОС, которая позволяет вызвать максимальную адаптацию краев сетчатки и снижение отека, что позволяет в дальнейшем выполнить ЭЛК в уменьшенном объеме.
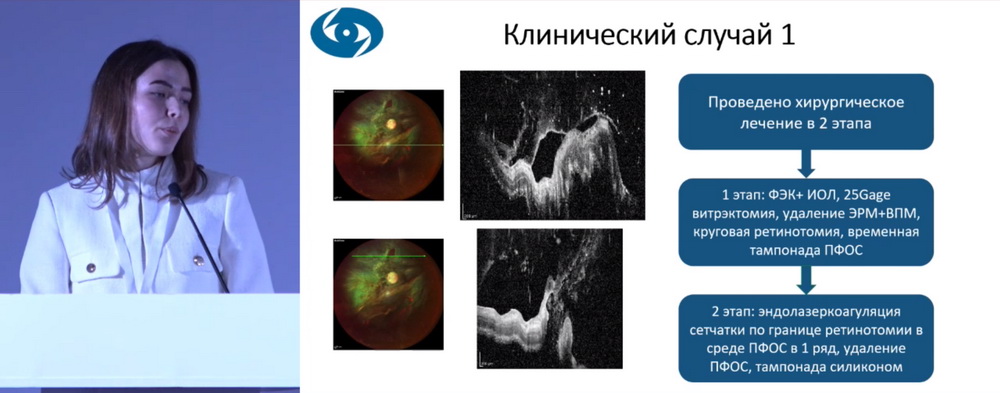
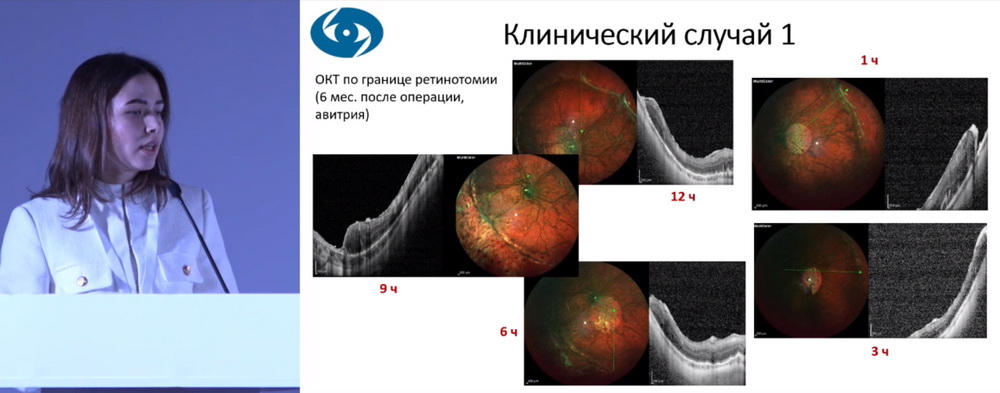
Далее автор представила клинический случай пациента 42 лет с диагнозом: OD – тотальная отслойка сетчатки, осложненная ПВР стадии С, осложненная катаракта; острота зрения OD – pr.certae. Пациенту проведено хирургическое лечение в 2 этапа (рис. 2). На первые сутки после операции МКОЗ составляет 0,1, через 6 месяцев (авитрия) МКОЗ – 0,2, сетчатка прилежит, что подтверждается данными ОКТ (рис. 3).
Клинический случай пациента 48 лет с аналогичным диагнозом также продемонстрировал благополучный исход вмешательства по модифицированной методике.
Таким образом, подвела итог своему докладу А.Ю. Корниенко, при отслойке сетчатки, осложненной ПВР, выполнение круговой ретинотомии позволяет повысить анатомические результаты и избежать многократных повторных хирургических вмешательств с целью удаления пролиферирующей ткани с поверхности сетчатки. Наиболее предпочтительным является проведение хирургического лечения в два этапа с кратковременной тампонадой ПФОС, что позволяет достичь максимальной адаптации сетчатки на все ее протяжении. Проведение эндолазеркоагуляции в среде ПФОС наиболее оправдано во время второго этапа хирургии, что позволяет провести ее полноценно и в минимальном объеме.
С докладом на тему «Патогенез отслойки нейроэпителия, вызванной ямкой диска зрительного нерва» выступил к.м.н. Я.В. Байбородов (Санкт-Петербург). Клинические исследования показали существование причинно-следственной связи между развитием отслойки нейроэпителия (ОНЭ) при ямке ДЗН, мутациями в гене РАХ6 и гидроцефалией. В одной точке на клапане происходит «встреча» двух сил, внутричерепного давления (ВЧД) и ВГД; при разрушении перегородки работает закон сообщающихся сосудов. Ток жидкости идет из головного мозга по зрительному нерву в витреальную полость глаза, если ВЧД выше ВГД. При повышении ВГД возможен обратный ток жидкости из витреальной полости под нейроэпителий.
В отличие от общепринятых методик (покрытие ямки лоскутом ВПМ и имплантация в ямку фрагментов склеры) авторам предлагается два альтернативных способа хирургии: 1. Локальное удаление ВМП; 2. Удаление клапана, которое представляется более эффективным.
К.м.н. К.В. Соколов (Владивосток) представил клинический случай ретинальной артериальной макроаневризмы. Ретинальная артериальная микроаневризма (РАМ) – мешотчатое или веретенообразное расширение ретинальных артериол первого, второго или третьего порядков размером 100-200 мкм. Чаще заболевание носит односторонний храктер. Факторами риска развития РАМ являются атеросклероз, гипертоническая болезнь, сахарный диабет, возраст старше 60 лет, женский пол (в 3 раза чаще, чем мужчины), ревматоидный артрит, саркоидоз.
Патогенез развития РАМ: замена мышечных волокон сосудистой стенки коллагеном, развитие гиалиновой дегенерации, повреждение эндотелиальных клеток; эмболия или интраартериальный тромбоз с повреждением эндотелия сосудов – пусковой механизм развития РАМ; отсутствие в месте артерио-венозного перекреста отдельной адвентициальной оболочки артерии и вены приводит к слабости артериальной стенки, что является причиной развития РАМ; мешотчатые макроаневризмы на фоне высокого систолического давления (выше 200 мм рт.ст.) вызывают геморрагические осложнения; веретенообразные макроаневризмы являются причиной возникновения венозных окклюзий и экссудативных изменений.
Классификация по форме течения: бессимптомные (протекают без снижения центрального зрения, могут быть диагностированы только при офтальмоскопии глазного дна или ангиографии, проведенной по поводу другого заболевания); экссудативные (протекают с массивным отложением твердых экссудатов в макулярной области, отличаются медленным, постепенным снижением зрения); геморрагические (характеризуются резким снижением зрения, наличием частичного гемофтальма, суб- или преретинального кровоизлияния).
Классификация по локализации и функциональным нарушениям: ретинальная артериальная макроаневризма, расположенная в пределах сосудистых аркад с вовлечением макулярной области (отек сетчатки, твердые экссудаты, геморрагии); ретинальная артериальная макроаневризма в пределах сосудистых аркад без вовлечения макулярной области с осложнениями или без них; ретинальная артериальная макроаневризма на периферии сосудистой аркады без вовлечения макулярной области с осложнениями или без них.
Диагностика. Офтальмоскопия: мешковидные или веретенообразные расширения артериол чаще в области бифуркаций или артериовенозных перекрестов вдоль сосудистых аркад; множественные макроаневризмы по ходу одних или разных аретриол; множественные сопутствующие пре- или субретинальные кровоизлияния. Флуоресцентная ангиография: изменения в микроаневризме; изменения в окружающей РАМ капиллярной сети; изменения в артериоле. Ангио-ОКТ: круглая полость с гиперрефлексивной стенкой и темным просветом в области РАМ; прекращение кровотока на поверхности РАМ и усиление кровотока в глубоких слоях РАМ.
Дифференциальная диагностика: гемангиома при ангиоматозе Гиппеля-Линдау, ретинит Коатса, субретинальная неоваскулярная мембрана, тромбозы ЦВС и ее ветвей, пролиферативная диабетическая ретинопатия, телеангиоэктазии сетчатки, меланома хориоидеи, метастазы хориоидеи.
Осложнения ОАМ: частичный или полный гемофтальм; субгиалоидное кровоизлияние под внутреннюю пограничную мембрану, субретинальное макулярное кровоизлияние; кистозная макулопатия; атрофические изменения макулярной области; фиброз внутренней пограничной мембраны с тракционным макулярным отеком; формирование эпиретинальной мембраны, макулярного разрыва; развитие тракционной или экссудативной отслойки сетчатки.
Лечение: лазерная коагуляция, ингибиторы VEGF-A, витреоретинальная хирургия.
Далее автор представил клинический случай пациентки 68 лет. Диагноз: частичный гемофтальм, незрелая возрастная катаракта OS; Vis OS 0,02 н/к. Выполнено: ФЭК с имплантацией ИОЛ, эндовитреальное вмешательство.
К.м.н. К.В. Соколов обратил внимание на возможность наличия активного кровотока и необходимость особо внимательного отношения к магистральному сосуду, т.к. его повреждение вызовет массивное интраоперационное кровотечение.
Через 1 месяц после лечения острота зрения левого глаза – 1,0.
На рис. 1 и 2 представлен другой клинический случай с благополучным исходом вмешательства.
В заключение автор отметил, что РАМ является достаточно редкой нозологией, требующей дифференциального подхода как на диагностическом, так и на хирургическом этапах, часто является интраоперационной находкой.