Профессор А.А. Кожухов (Москва) от группы авторов представил модификацию метода репозиции и склерокорнеального подшивания ИОЛ, люксированной на глазное дно в сочетании с витреоретинальной патологией. Показаниями к склеральной фиксации ИОЛ являются подвывих или вывих хрусталика в стекловидное тело, обширные повреждения капсулы во время экстракции катаракты, сублюксация или люксация ИОЛ в стекловидное тело. При этом необходимо выбирать минимально травматическую технику с целью профилактики специфических осложнений, которые могут возникнуть в ходе фиксации ИОЛ.
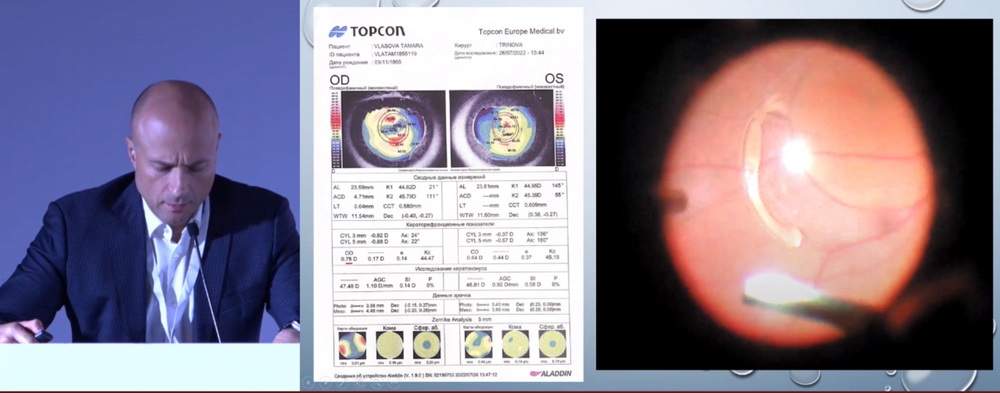
Автор представил клинический случай пациентки 66 лет с жалобами на снижение зрения OS. В 2014 году выполнена ФЭК на OS с имплантацией ИОЛ. Острота зрения OS – 0,8; роговица и влага передней камеры прозрачны; OS п/к глубокая, радужка субатрофична, ИОЛ дислоцирована в стекловидное тело, в стекловидном теле плавающие нитчатые помутнения. Диагноз: OD ‒ артифакия; OS – полный вывих ИОЛ в витреальную полость (рис. 1). На ОКТ – обе сетчатки без грубых изменений.
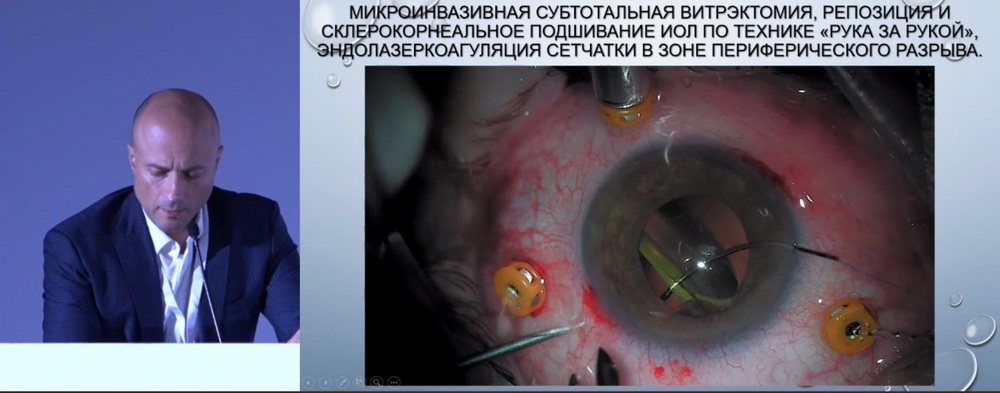
Пациентке проведена микроинвазивная субтотальная витрэктомия, репозиция и склерокорнеальное подшивание ИОЛ по технике «рука за рукой», эндолазеркоагуляция сетчатки в зоне периферического разрыва. Техника «рука за рукой» заключается в том, одна рука хирурга всегда фиксирует линзу (рис. 2).
У края оптики ИОЛ была проколота иглой, через проводник игла была выведена наружу, при этом линза фиксировалась другой рукой. Та же манипуляция проводилась с противоположной стороны. На краю оптики сформирован фланец, которым удерживалась линза, и через фланец ИОЛ выведена на склеру. Затем интрасклерально и интракорнеально проводится игла с нитью методом склерокорнеальной фиксации; нить таким образом проходит через склеру, роговицу и через парацентез, с двух сторон выходит наружу; хирург оставляет короткие участки нити, коагулятором формируются фланцы, скрываемые в роговицу. Во время операции важно соблюдать принцип максимальной симметрии. При склерокомпрессии, которая, по мнению автора, должна проводиться в любых ситуациях, обнаружен застарелый разрыв на периферии.
Через 2 недели после операции: острота зрения OS 0,9; активных жалоб пациентка не предъявляет; ВГД OS – 22 мм рт.ст.; оптические среды прозрачны, ИОЛ в капсульном мешке подшита склерокорнеально, центрирована по зрачку, авитрия, оболочки прилежат, частично пигментированные лазеркоагуляты в зоне периферического разрыва.
Таким образом, предложенная методика позволяет избежать использование ПФОС, упрощает процесс и увеличивает точность фиксации ИОЛ, не требует выведения фрагментов ИОЛ в переднюю камеру; тщательный осмотр периферических отделов сетчатки со склерокомпрессией позволяет выявить «немые» ретинальные разрывы на раннем этапе.
К.м.н. М.Р. Каланов (Оренбург) сделал доклад на тему «Эндолазеркоагуляция сетчатки в практике офтальмохирурга». В практике офтальмохирурга используются диодные лазеры, преимущества которых заключаются в длине волны 532 нм, требующей более низкой мощности по сравнению с аргоновым лазером, в высоком уровне безопасности, надежности и эффективности; эффект поглощения на длине волны 532 нм значительно выше в гемоглобине и меланине и ниже в ксантофилле; излучение происходит в ИК-диапазоне, пациенты не ощущают слепящего эффекта во время коагуляции; п/п диодные лазеры компактнее, могут питаться ль батареек, не требуют водяного охлаждения; могут использоваться амбулаторно.
Среди осложнений, связанных с чрезмерной эндолазеркоагуляцией сетчатки (ЭЛКС), автор отметил отек роговицы, кератопатию, повышение ВГД, развитие вторичной глаукомы, макулярного отека, избыточное рубцевание, экссудативную отслойку сетчатки, кровоизлияние в стекловидное тело, прогрессирование ПВР, формирование эпиретинального фиброза, снижение остроты зрения, уменьшение полей зрения, снижение световой и контрастной чувствительности.
Были проведены исследования, имевшие цель уменьшить лазерное воздействие в ходе эндолазерной коагуляции при отслойке сетчатки. Первые два исследования сравнивали ЭЛКС круговую и локальную и не выявили достоверных различий. Третье исследование показало, что проведение круговой ЭЛКС снижает частоту рецидива отслойки сетчатки после удаления силикона. Ретроспективный анализ операций, проведенных автором, показал, что ЭЛКС 360º в 2 ряда в шахматном порядке обеспечивает больший процент прилегания сетчатки по сравнению с локальной.
Исследования, проведенные с целью определения оптимального количества рядов и снижения суммарной лазерной энергии, показали, что ЭЛКС в 1-2 ряда в шахматном порядке с расстоянием 0,5-1 диаметр коагулята, мощностью лазера от 150 до 220 Вт, экспозицией 0,2-0,25 сек. и суммарной лазерной энергии 23 Дж снижает риски осложнений и рецидивы отслойки сетчатки.
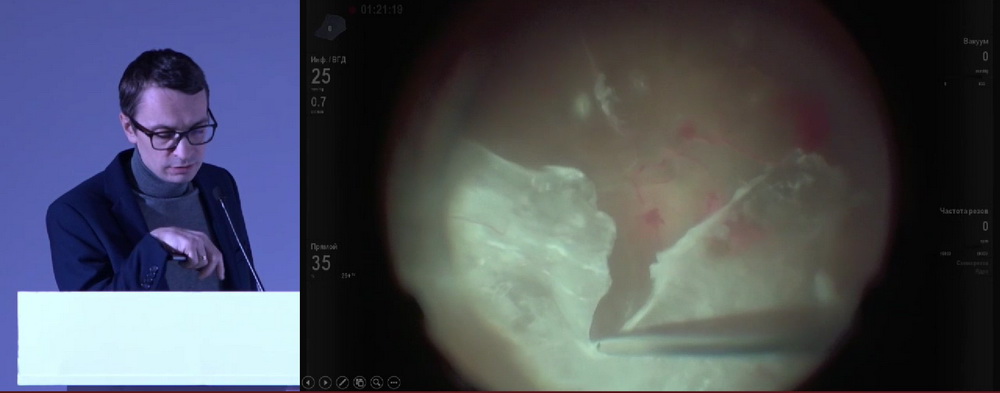
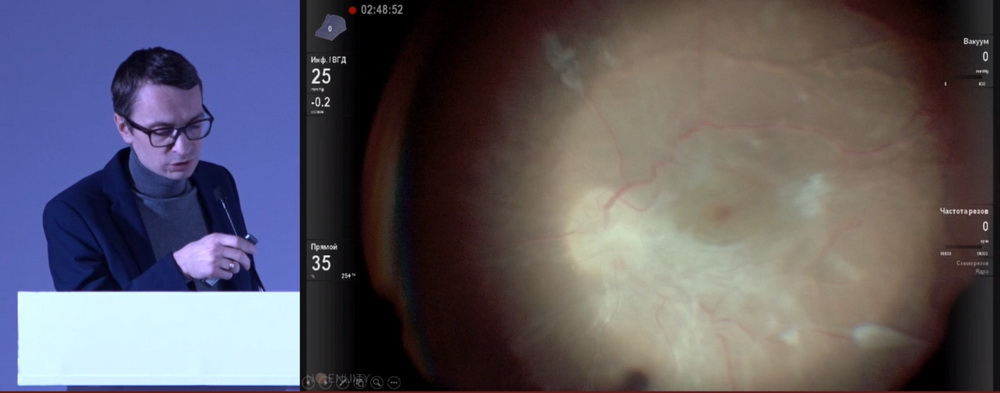
А.С. Головин (Санкт-Петербург) в своем докладе представил анализ случаев репролиферации после витреоретинальной хирургии у пациентов с пролиферативной диабетической ретинопатии (ПДР). В исследовании участвовало 9 пациентов (9 глаз) 23-39 лет с сахарным диабетом 1 типа. Во всех случаях выполнялась ФЭК+ИОЛ+витрэктомия 25G, тампонада силиконовым маслом. Во всех случаях репролиферация по ходу магистральных сосудов диагностирована в срок от 1 до 3 месяцев. Во время операции проводилось сегментирование фиброзной ткани и по возможности ее удаление (рис. 1), на завершающем этапе ‒ тампонада силиконовым маслом. Через 3 месяца после операции (рис. 2) пролифератиная ткань наблюдалась на всем заднем полюсе, что потребовало повторного вмешательства и воздушной тампонады.
В заключение автор отметил, что факторами риска возникновения репролиферации являются молодой возраст, сахарный диабет 1 типа, далекозашедшая стадия ПДР, длительность вмешательства, тампонада силиконовым маслом.
Н.К. Репина (Москва) от группы авторов выступила с докладом «Комбинация эписклерального пломбирования и витреоретинальной хирургии у детей». У взрослых пациентов не редки случаи витреоретинальной хирургии и эписклерального пломбирования.
Цель исследования заключалась в изучении возможности применения комбинированного вмешательства у детей, определении алгоритма ведения маленьких пациентов в зависимости от возраста, этиологии и степени ПВР.
Актуальность исследования объясняется трудностями сбора жалоб и анамнеза у детей, поздним обращением, агрессивным течением с нарастанием ПВР, а также техническими трудностями, связанными с оперативными вмешательствами, что повышает вероятность отрицательного исхода операции.
В исследование включено 57 пациентов (57 глаз), разделенных на 3 группы наблюдения по 19 человек: «витреошвартэктомия», «комбинированное оперативное вмешательство», «эписклеральное пломбирование». Выбор хирургического метода для каждого пациента производился по усмотрению оперирующего хирурга в зависимости от тяжести состояния отслойки.
Критерии включения: возраст 0 – 17 лет, ПВР стадии А-С2; критерии невключения: увеит в стадии обострения; критерии исключения: активная ретинопатия, наличие макулярного разрыва, сахарный диабет, ПВР ‒ С тип 3,5.