Важно значение имеет понимание, с чем связан ССГ ‒ с повышенной испаряемостью или со снижением слезопродукции. На старте заболевания 85% случаев ССГ связано с повышенной испаряемостью, и только 15% — со снижением слезопродукции. По мере развития заболевания большинство пациентов попадают в mixed, смешанную зону, выделенную рабочей группой DEWS-II.
Среди методов исследования объема слезной пленки – оценка профиля слезного мениска, исследования слезопродукции с помощью нитей, тест Ширмера I и II.
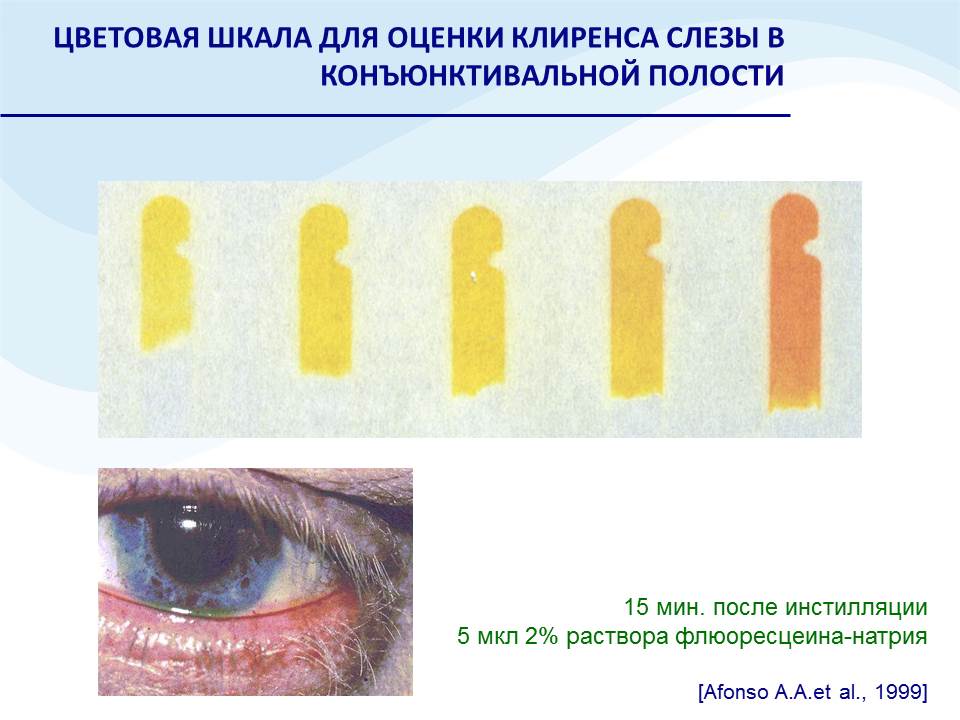
Клиренс слезной жидкости в конъюнктивальной полости определяется по цветовой шкале (рис. 13) и сравнивается с эталонным. Лучший вариант ‒ средняя полоска.
Оценка дисфункции мейбомиевых желез: состояние краев век ‒ утолщение, васкуляризация, телеангиэктазии, неровности; оценка протоков желез ‒ оценка количества открытых протоков, оценка количества закупоренных протоков; оценка секрета мейбомиевых желез ‒ объем, качество (прозрачный, мутный, гранулярный, густой), легко ли экспрессируется (легко, трудно, требуется надавливание); прочие нарушения ‒ отсутствие желез (число нефункционирующих желез в средней 2/3 нижнего века).
Исследование функции мейбомиевых желез включает оценку липидного слоя слезной пленки, оценку наличия эпителиопатии заднего ребра века, мейбографию, оценку мигательных движений век.
Если ССГ связан со снижением слезопродукции, пациенты хуже себя чувствуют к вечеру; при повышенной испаряемости пациенты, как правило, утром ощущают резь, жжение, слезотечение, к вечеру наступает улучшение состояния.
Оказалось, что разрывы слезной пленки выглядят по-разному (рис. 14). Однако грань очень тонкая.
Кристаллография слезной жидкости. Этот тест постоянно пропагандируется. Правда, у нас ничего не получалось. Необходимо иметь хорошую фантазию, чтобы определить к какому случаю следует отнести данную картинку (рис. 15).
Естественно, на результатах диагностики строится лечебный процесс, который, согласно DEWS-II, должен проводиться поэтапно.