Существует целый ряд диагностических тестов, разработанных в различных учреждениях и странах. DEWS-II рекомендует оценивать параметры ССГ следующим образом: клинические симптомы – опросники; стабильность слезной пленки – время разрыва слезной пленки, термография, осмолярность слезной пленки, испаряемость слезной пленки; объем жидкости в конъюнктивальной полости – менискометрия, проба по Kurihashi, тест Ширмера; композиция слезной пленки – осмолярность слезной пленки, кристаллография слезной пленки; ксеротические изменения эпителия глазной поверхности – прокрашивание эпителия витальными красителями, LIPCOF, чувствительность глазной поверхности, конфокальная микроскопия in vivo, импрессионная цитология эпителия глазной поверхности; воспаление тканей глазной поверхности – оценка гиперемии бульбарной конъюнктивы, исследование содержания в слезе матриксных металлопротеаз, исследование содержания в слезе цитокинов и хемокинов, конфокальная микроскопия in vivo; состояние век – анатомо-функциональное состояние, эпителиопатия края век, мейбография, возможность опорожнения мейбомиевых желез и их протоков при компрессии, оценка толщины липидного слоя слезной пленки, конфокальная микроскопия in vivo; оценка век в динамике – достаточность мигательных движений, тактильная чувствительность век.
Возвращаясь к методологии диагностики ССГ, необходимо оценить важность того или иного теста. Международная рабочая группа предлагает пользоваться положительным результатом любого из трех тестов: время разрыва слезной пленки, повышенная осмолярность слезной пленки, прокрашивание глазной поверхности. Достаточно одного теста в сочетании с жалобами, чтобы поставить диагноз синдрома «сухого глаза».
В настоящее время используется «золотой стандарт» 2007 года: оценка стабильности слезной пленки по Норну, исследование суммарной слезопродукции по Ширмеру, осмометрия слезной пленки. Методическая рекомендация 2017 года (TFOS DEWS II – 2017) предлагает исключить из этого перечня тест Ширмера и внести оценку степени повреждения глазной поверхности.
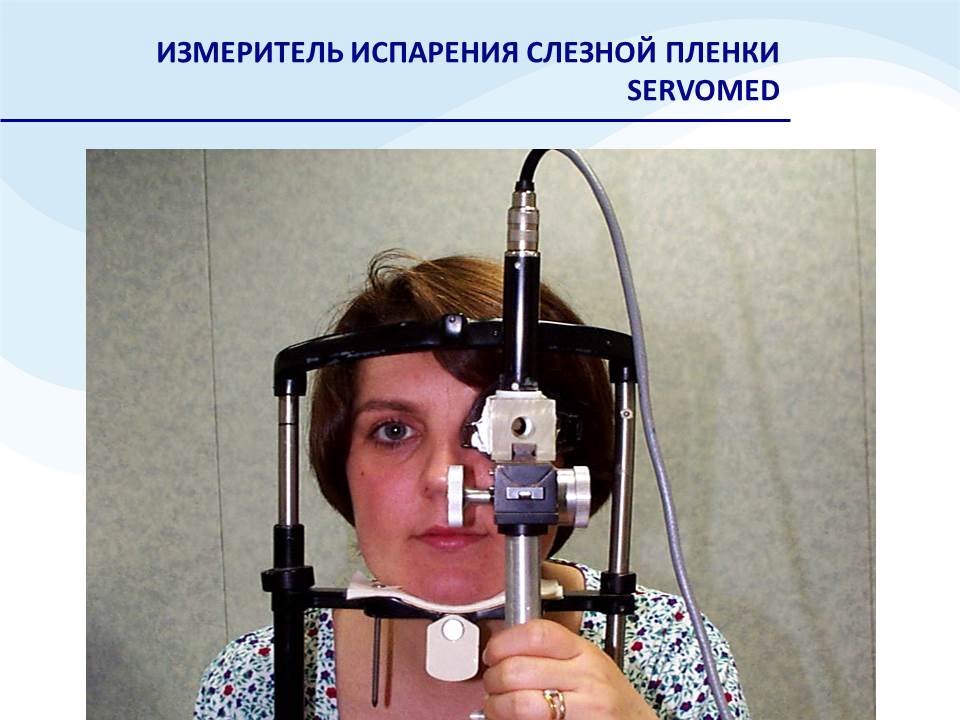
Стабильность прероговичной слезной пленки оценивается с помощью пробы Норна; существуют и другие тесты, не предполагающие применение флуоресцеина. Существует метод, когда при оценке функциональной остроты зрения больному предлагается визуализировать оптотипы, через 20 секунд без мигания повторить определение остроты зрения, снижение ОЗ свидетельствует о недостаточной стабильности слезной пленки. Толщину липидного слоя слезной пленки стало возможным оценивать с помощью тиаскопа, при проведении аберрометрии; измерить испарение слезной пленки можно при помощи прибора Servomed (рис. 9): холодная пластина взвешивается до и после контакта с открытой глазной поверхностью; чем тяжелее пластина, тем выше испаряемость прероговичной слезной пленки.
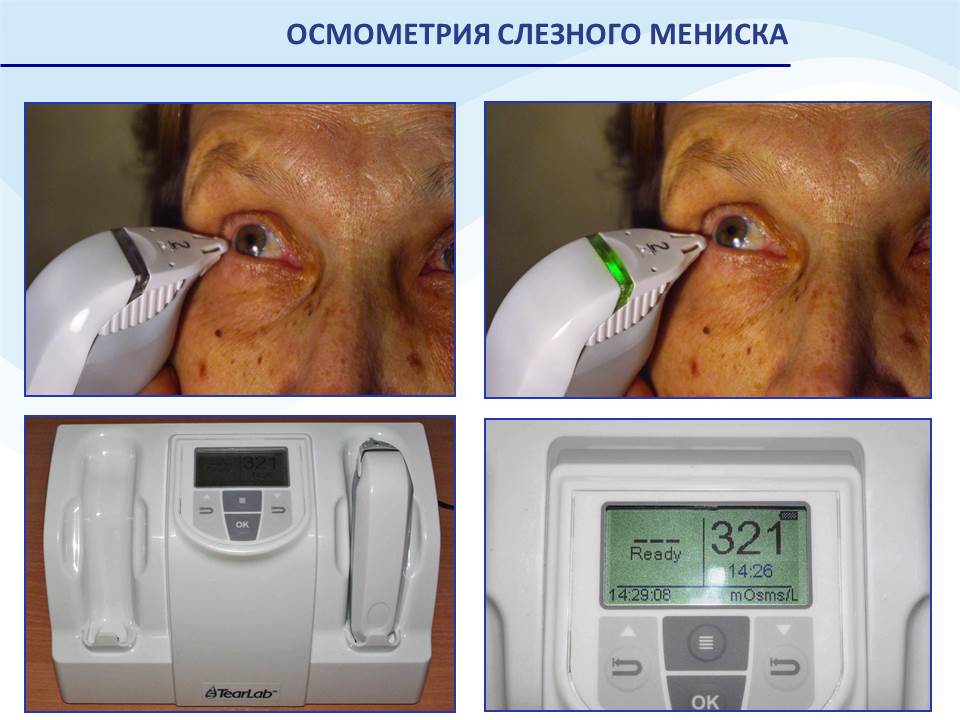
Осмолярность слезной пленки. Многие клиники в настоящее время оснащены таким прибором (рис. 10). Тест легкий, но дорогостоящий. Осмолярность – это общая концентрация всех растворенных частиц в 1 л раствора. До 308 мОсм/л – нормальная осмолярность слезы; 310-320 мОсм/л – незначительное проявление ССГ; ˃320 мОсм/л – средний и тяжелый ССГ.
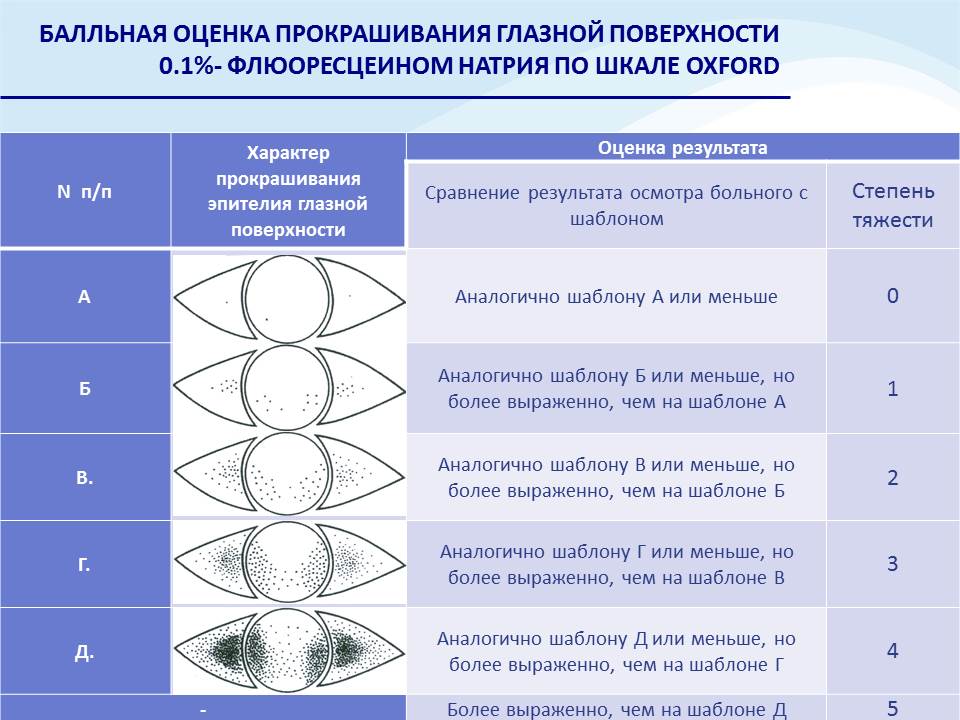
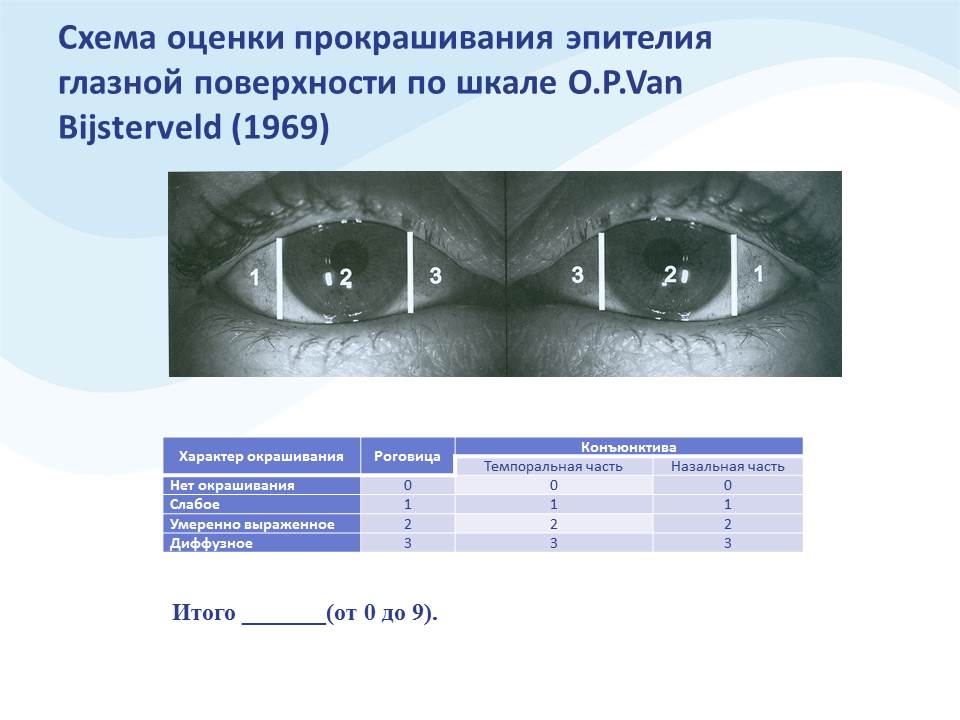
Оценка степени повреждения глазной поверхности. Прокрашивание проводится с помощью таких красителей, как флуоресцеин-натрия, бенгальский розовый, лиссаминовый зеленый. Прокрашивание в пределах открытого глаза является признаком ССГ, прокрашивание в закрытых зонах исключает наличие ССГ. Степень прокрашивания можно оценить количественно: по шкале Oxford (рис. 11), по шкале O.P. Van Bijsterveld (рис. 12).