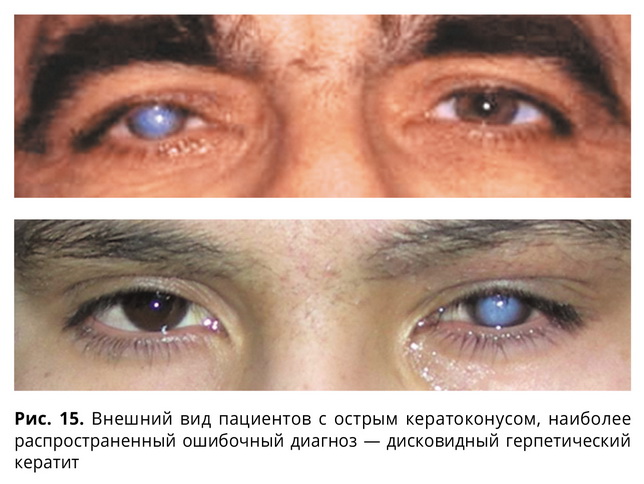
Самый распространенный ошибочный диагноз при гидропсе роговицы — дисковидный герпетический кератит (рис. 15) и острый бактериальный кератит. Пациентам назначались препараты, которые не только не помогали, но и могли привести к ряду серьезных осложнений.
Говоря о дифференциальной диагностике, необходимо помнить, что в большинстве случаев острый гидропс роговицы развивается у пациентов с далеко зашедшей стадией кератоконуса и называется при этом «острый кератоконус». Состояние острого отека роговицы, возникающее при прогрессировании пеллюцидной маргинальной дегенерации (ПМД) роговицы (в нашем материале — 2 случая за 5 лет), обозначается как «острый гидропс роговицы».
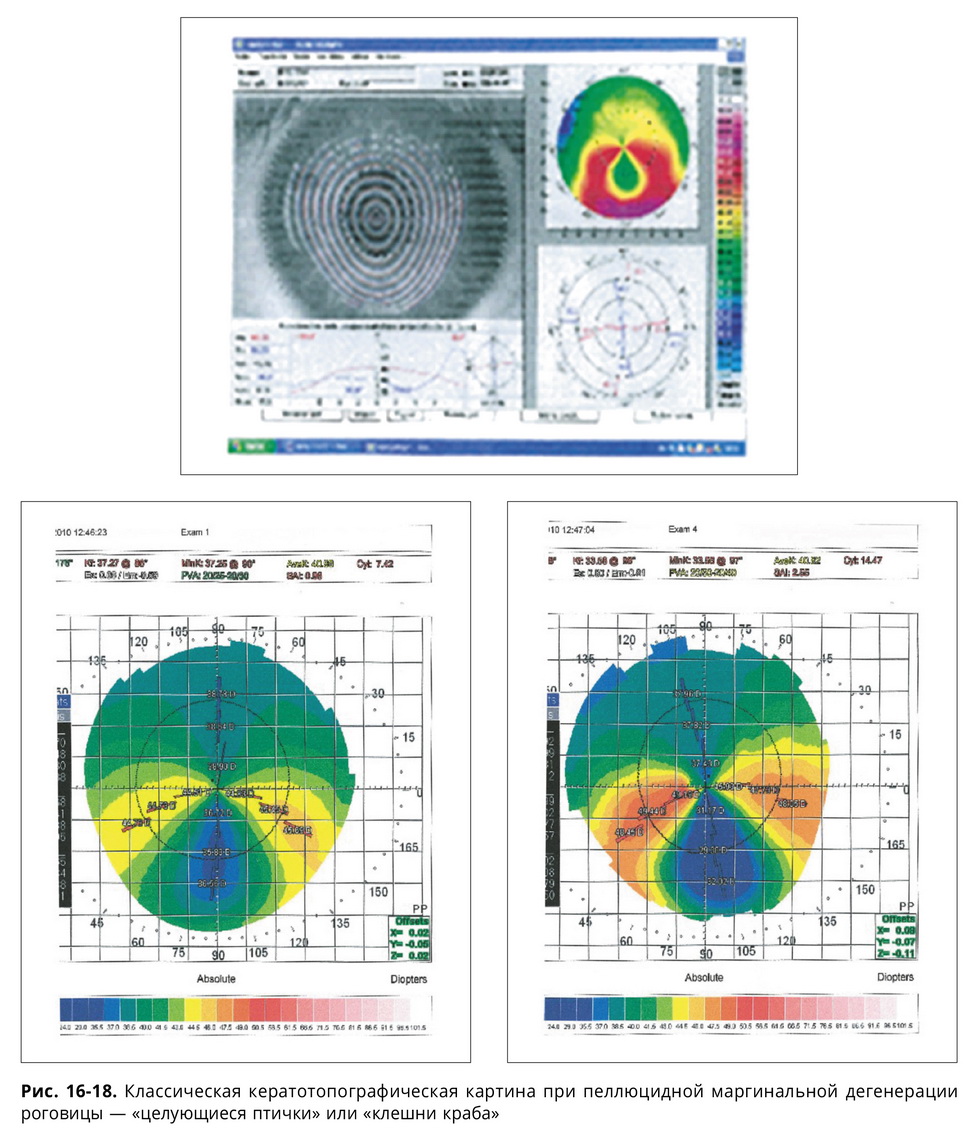
Надо отметить, что изначально в большинстве случаев офтальмологи ошибочно ставят при ПМД диагноз: кератоконус. Хотя это заболевание имеет четкие патогномоничные признаки, и дифференциальная диагностика с керато-конусом не так уж сложна. Пеллюцидная маргинальная дегенерация (ПМД) — синоним: прозрачная краевая дегенерация — кератэктазия невоспалительного характера, характеризующаяся периферической линией истончения шириной 1-2 мм обычно в нижней (в редких случаях может быть и в верхней) части роговицы. Эпителий интак-тен, и роговица выступает над линией истончения. Ранее в литературе ряд авторов относил ПМД к особой атипичной форме кератоконуса. Конфокальная микроскопия обычно дает возможность для безошибочной диагностики и дифференциального диагноза с кератоконусом. В большинстве случаев ПМД — билатеральное заболевание, хотя глаза часто вовлекаются в патологический процесс несимметрично. Клинически ПМД проявляется в возрасте 20-45 лет (чаще 30-40). В некоторых случаях возможно быстрое прогрессирование заболевания вплоть до развития Hydrops corneae. Классический паттерн кератотопограмм при ПМД — «целующиеся птички» или «клешни краба» (рис. 16-18).
Коррекция сниженного зрения при ПМД достигается с помощью мягких контактных линз в начальных стадиях, в дальнейшем — склеральные контактные линзы. Надо отметить, что результаты СКП при развитой стадии пеллюцидной маргинальной дегенерации значительно хуже, чем при кератоконусе, вследствие формирования значительных посткератопластических аметропий.
Хотелось бы осветить некоторые малоизученные моменты при остром кератоконусе.
Состояние острого кератоконуса после купирования, как правило, не повторяется. В доступной нам офтальмологической литературе мы не встретили упоминания о случаях рецидива острого кератоконуса на одном и том же глазу. Однако в нашей клинической практике встретилось три случая рецидива острого кератоконуса: у одной больной (с синдромом Дауна) — через три года, у одного больного с тяжелым нейродермитом — через 5 лет и у одного больного — через 20 лет (острый кератоконус, имевший место в первый раз, зафиксирован в выписном эпикризе).
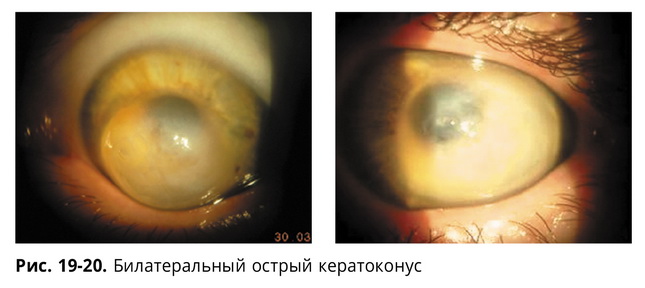
Возможно и состояние билатерального острого кератоконуса. Так, в нашей практике у трех пациентов мы наблюдали возникновение острого кератоконуса одновременно на обоих глазах (рис. 19-20) с разницей в 2-3 недели.
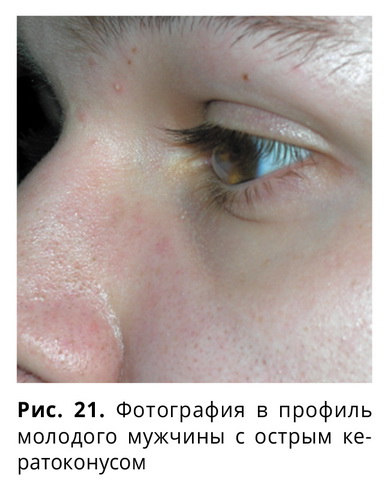
Несколько чаще острый кератоконус встречается у молодых мужчин (рис. 21).
Мы хотим обратить внимание, что многие офтальмологи необоснованно боятся назначать стероиды при остром кератоконусе, опасаясь вызвать ухудшение состояния роговицы, которое может привести к перфорации, а также повышению ВГД.
Назначение НПВС в схеме лечения также имеет свои особенности. Известно, что НПВС при различной патологии роговицы (и после сквозной кератопластики) могут во многих случаях приводить к нарушению нормального течения эпителизации, возникновению эпителиопатий и трофическим изменениям роговицы (или роговичного трансплантата), особенно у пациентов, для которых характерно замедление репаративных процессов. Мы не рекомендуем применять диклофенак 0,1% (Дикло-Ф и т.п.). Использование диклофенака при остром гидропсе может привести к перфорации роговицы. По показаниям (цилиарные боли) из группы НПВС возможно назначение индометацина 0,1% (Индоколлир) или бромфенака 0,09% (Броксинак). Эти препараты имеют минимум побочных эффектов в отношении роговицы.
Как уже говорилось, существует множество противоречивых подходов в отношении тактики лечения и ведения больных. По данным Бикбовой Г.М. (2007), проведение эпикератопластики с использованием биолинз, изготовленных из незамороженной донорской роговицы [30], дает выраженный лечебный эффект. По мнению автора, благодаря постоянной компрессии трансплантата на роговицу реципиента происходит сопоставление краев разрыва десцеметовой мембраны, что создает условия для восстановления оптических свойств собственной роговицы к 3 месяцу при разрыве десцеметовой оболочки до 4 мм. У пациентов с величиной разрыва более 4 мм данный процесс проходил более длительно, в сред-нем от 6 месяцев до года. Некоторые хирурги считают возможным и даже целесообразным проведение экстренной сквозной кератопластики при остром кератоконусе.