Статистическую обработку результатов исследования проводили с использованием компьютерного программного обеспечения SPSS14.0.
Критериями включения пациентов в исследование были следующие: стадия кератоконуса III-IV, документально подтвержденное отсутствие прогрессирования кератоконуса на протяжении как минимум 1,5 лет, толщина роговицы на вершине конуса не менее 330 мкм, толщина роговицы в зоне 7-10 мм не менее 500 мкм, глубина передней камеры глаза более 3,5 мм, открытый УПК, нормальный уровень ВГД, плохая переносимость или невозможность очковой и/или жесткой контактной коррекции, отсутствие разрывов десцеметовой мембраны и грубого помутнения стромы.
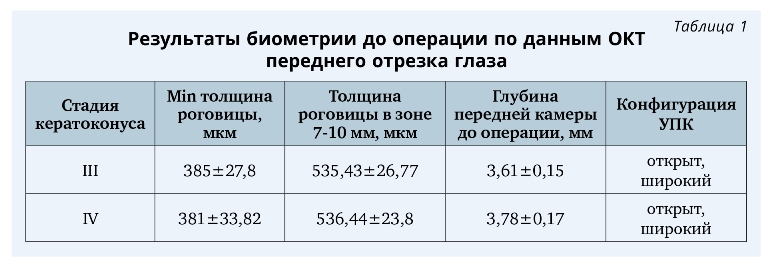
Результаты предоперационного обследования по данным ОКТ переднего отдела глаза представлены в табл. 1.
Фемтолазерная рефракционная аутокератопластика (ФРАК) была произведена с использованием фемтосекундного лазера IntraLase 60 kHz (IntraLase Corp., США), программное обеспечение которого позволяет выполнять концентрические резы роговицы на заданную глубину под необходимым углом.
Техника операции. Все операции были выполнены под местным обезболиванием. За 8-12 часов до операции назначали инстилляции антибактериальных препаратов фторхинолонового ряда. Первый этап выполняли с использованием фемтосекундного лазера IntraLase 60 kHz по программе Keratoplasty. Одним из ключевых моментов являлся расчет параметров реза, который осуществляли индивидуально на основе результатов пахиметрии и кератотопографии. Анализ пахиметрических данных проводили по результатам ОКТ-пахиметрии. При выборе диаметра реза принимали во внимание ширину зоны эктазии и ее расположение. Глубину реза рассчитывали таким образом, чтобы она составляла до 90% от толщины роговицы в предполагаемой зоне воздействия.
Суть предложенного нами способа лечения заключается в том, что при помощи фемтосекундного лазера выполняется глубокая двух-этапная резекция стромы роговицы.
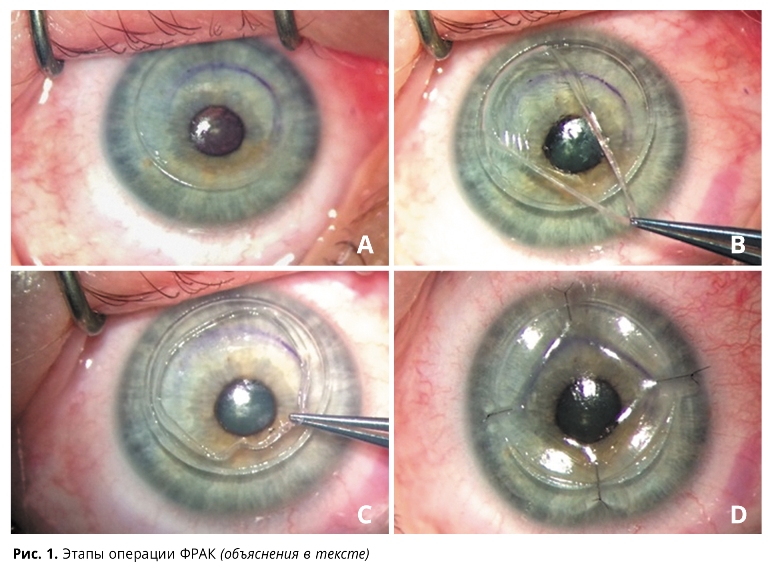
На первом этапе операции после установки блефаростата и достижения аппланации роговицы при помощи вакуумного кольца и одноразового интерфейса производили первый кольцевой разрез роговицы, проходящий по границе зоны эктазии (но не менее 8,0 мм в диаметре) под углом к поверхности роговицы, рассчитанным по данным кератопахиметрии, на глубину до 90% толщины роговицы в этой зоне. Затем сразу выполняли второй кольцевой разрез роговицы, перпендикулярный к ее поверхности, на расстоянии от 150 до 300 мкм от первого, таким образом, чтобы данные разрезы пересеклись на заданной глубине и был сформирован кольцевидный лоскут роговицы с клиновидным профилем (заявка на патент № 201500191/26). После этого снимали вакуумный фиксатор, инстиллировали капли офтагель и накладывали асептическую повязку. На рис. 1А показано состояние роговицы сразу после фемтолазерного формирования клиновидного лоскута.
После этого больного перекладывают под операционный микроскоп, где выполняется второй этап операции. Ранее сформированный лоскут роговицы легко удаляется при помощи пинцета и шпателя (рис. 1В, С). При необходимости выполняют парацентез для облегчения последующей адаптации краев раны.
Затем на края роговичной раны накладывают 4 первых кардинальных узловых шва (нейлон 10-0), ориентируя их строго по ключевым часовым меридианам (12, 6, 3, 9 часов). При необходимости предварительно наносят метки на роговицу при помощи хирургического маркера и роговичного шовного разметчика для более точного последующего сопоставления краев раны (рис. 1D).
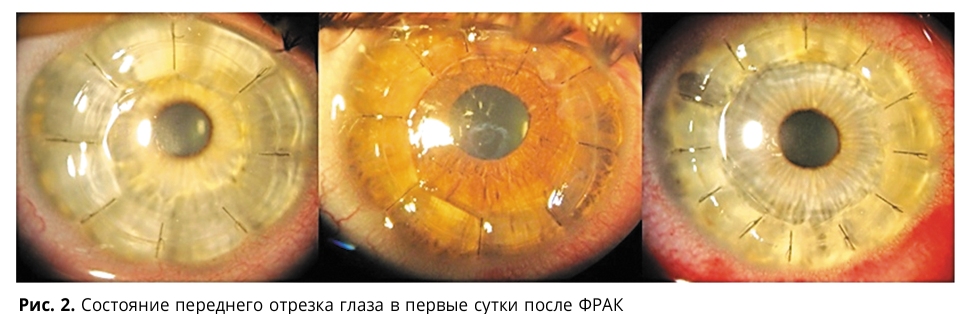
Количество швов определяется индивидуально. В большинстве случаев оно составило 8 (от 8 до 12) узловых погружных шва. На рис. 2 показано состояние переднего отрезка глаза в первые сутки после операции.
Результаты
Во всех случаях хирургическое лечение прошло без осложнений. Особенностью фемтолазерной хирургии является необходимость использования вакуумного фиксатора на этапе аппланации роговицы, что может приводить к субконъюнктивальному кровоизлиянию, о чем пациентов заранее информировали.
В раннем послеоперационном периоде пациенты отмечали умеренно выраженную светобоязнь и слезотечение, которые в большинстве случаев наблюдались лишь в первые сутки. Во всех случаях уже в первые сутки после операции мы наблюдали увеличение НКОЗ. На 3-5 сутки после операции все пациенты отмечали субъективное улучшение качества зрения на оперированном глазу.
Послеоперационное лечение было одинаковым во всех случаях: офтаквикс — 4 раза в день 2 недели, дексаметазон 0,1% — 4 раза в день 2 недели, затем 3 раза в день до 1 месяца после операции, далее 2 раза в день; корнерегель — 4 раза в день 1 месяц. Через 1 месяц после операции назначали слезозаместительный препарат низкой вязкости (хилозар-комод, систейн-ультра) 2-4 раза в течение дня.
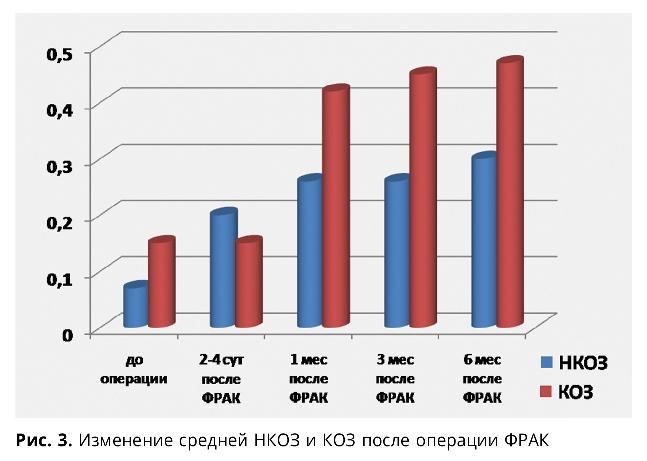
На рис. 3 представлена динамика изменений НКОЗ и КОЗ после операции. За представленный период наблюдения средняя НКОЗ достоверно увеличилась с 0,07±0,03 до 0,26±0,13 к 3-му месяцу после ФРАК.
В период с 3 до 6 месяцев после операции мы наблюдали стабилизацию зрительных функций (как НКОЗ, так и КОЗ).
Увеличение КОЗ мы наблюдали в 94,1%, причем в 76,5% случаев прибавка составила более 3 строчек.
Кератотопографические индексы также претерпели изменения. Максимальный кератометрический индекс, достигавший до операции в среднем 60,1±5,7 D, к 3 месяцам после ФРАК снизился до 53,2±3,8 D.
Минимальный кератометрический индекс снизился с 54,8±5,8 D до 46,4±3,6 D. Цилиндрический компонент уменьшился с 9,1±3,8 до 5,4±2,75 D. К настоящему моменту у 4 из пролеченных пациентов срок наблюдения составил 6-8 месяцев. Кератометрические индексы и острота зрения у этих пациентов остаются стабильными.
Постепенное восстановление глубины передней камеры до средних величин мы наблюдали к 1 месяцу после операции у всех пациентов, средняя ее величина составила 2,9±0,26 мм. В последующем она оставалась стабильной и в период 3-6 месяцев после ФРАК составила 3,1±0,23 мм.
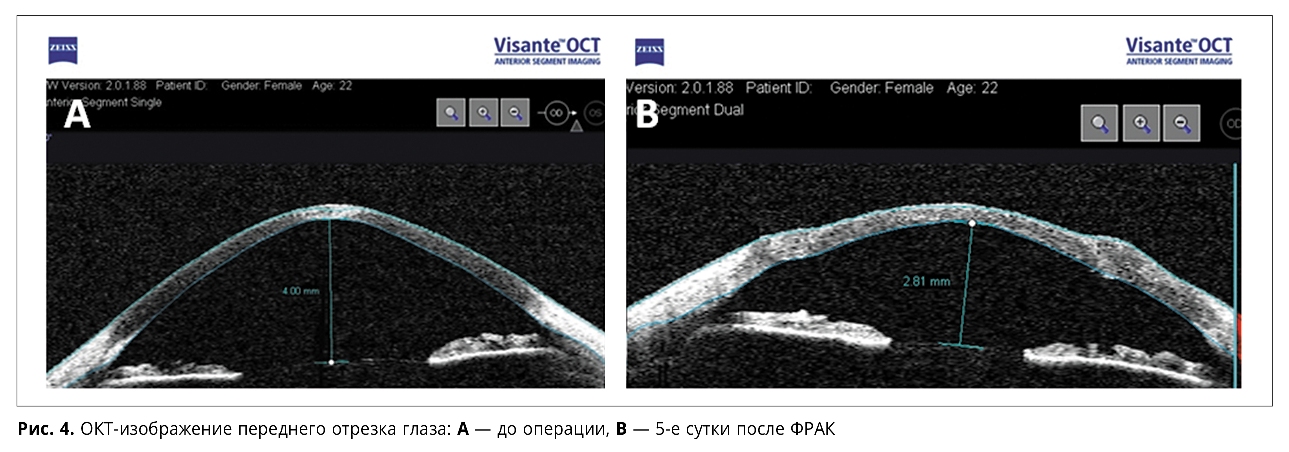
На рис. 4 представлено ОКТ-изображение переднего отрезка глаза пациентки до операции и на 5-е сутки после ФРАК. Глубина передней камеры составила 4,0 мм и 2,81 мм соответственно, УПК среднеширокий.
Повышение ВГД нами не было зафиксировано ни в одном случае, его средняя величина составила 16±2,3 мм рт.ст.