О.Е. Ильюхин1, А.Ю. Слонимский1, С.М. Муртазалиева1, А.А. Овсянко1,2, И.Б. Ахмедов1, Н.И. Самохина1,2
1Филиал № 1 «Офтальмологическая клиника» ГБУЗ ГКБ им. С.П. Боткина ДЗМ;
2Кафедра офтальмологии ГБОУ ДПО РМАПО Минздрава России
Актуальность
Эндофтальмит — это гнойное воспаление внутренних оболочек глаза, которое при несвоевременном лечении может привести к полной слепоте и гибели глаза как органа.
Частота возникновения послеоперационных эндофтальмитов, по данным зарубежных авторов, достигает 1,24% [1]. В России эта цифра находится в пределах 0,02-0,5% [2]. За последние 10 лет отмечено увеличение частоты развития послеоперационного эндофтальмита.
Первые признаки эндофтальмита в подавляющем большинстве случаев развиваются в первые 1-3 сутки после операции. Данное состояние считается неотложным, что требует назначения соответствующего лечения в течение первого часа с момента установления диагноза. Однако единой тактики лечения послеоперационных эндофтальмитов в настоящее время не выработано.
Общепринятым считается назначение интенсивной системной и местной антибактериальной терапии. Принимая во внимание наличие гематоофтальмического барьера, биодоступность препаратов для тканей глаза остается низкой. Таким образом, возникает необходимость достижения необходимой концентрации путем введения антибактериальных препаратов внутрь глаза. В настоящее время многие исследования доказывают эффективность выполнения витрэктомии с введением антибиотика в полость стекловидного тела [1].
Цель — оценить результативность лечения больных с послеоперационным эндофтальмитом, находящихся на стационарном лечении в Филиале №1 ГКБ им. С.П. Боткина в разные сроки от начала заболевания.
Материал и методы
Под нашим наблюдением находились 6 пациентов с развившейся клинической картиной послеоперационного эндофтальмита после планового хирургического вмешательства.
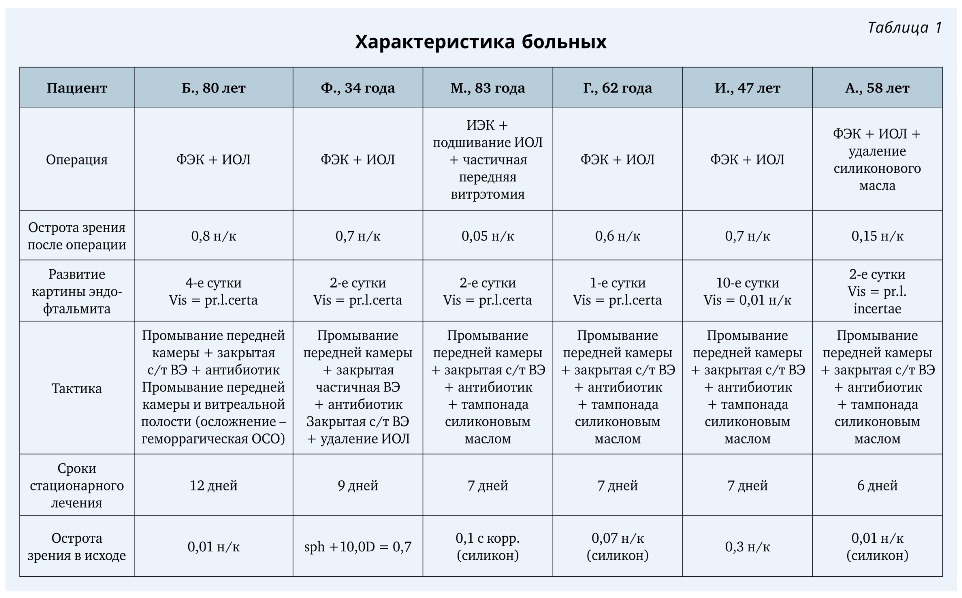
Пациент Ф., 34 года. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения в первые сутки после операции — 0,7 н/к. Клиническая картина эндофтальмита развилась на 2-е сутки после операции. Острота зрения — правильная проекция света.
Пациент Б., 80 лет. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения после операции — 0,8. Манифестация картины эндофтальмита на третьи сутки после операции — острота зрения снизилась до правильной светопроекции.
Пациент М., 83 года. Операция — интракапсулярная экстракция катаракты с подшиванием ИОЛ + частичная передняя витрэктомия. В первые сутки после операции острота зрения составляла 0,05. На 2-е сутки после операции — клиническая картина эндофтальмита, острота зрения — правильная проекция света.
Пациент Г., 62 года. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения на первые сутки после операции — 0,6 н/к. Клинические признаки эндофтальмита проявились к концу первых суток после операции.
Пациент И., 47 лет. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ. Острота зрения после операции — 0,7 н/к. На 10-е сутки развитие картины эндофтальмита — острота зрения снизилась до 0,01 н/к.
Пациент А., 58 лет. Операция — фако-эмульсификация катаракты с имплантацией ИОЛ + удаление силиконового масла + ревизия витреальной полости. Клиническая картина эндофтальмита развилась на 2-е сутки после операции, острота зрения — неправильная проекция света.
Всем пациентам в первые часы после обращения назначали эмпирически общую и местную антибактериальную терапию.
В большинстве случаев она включала в себя назначение цефалоспоринов 3-го поколения и метранидазола системно. Местно в каплях назначали антибиотики группы фторхинолонов и антисептики. При отсутствии положительной динамики в течение двух часов принимали решение о переходе к хирургическому этапу лечения. Критериями оценки тяжести состояния являлись снижение остроты зрения, данные определения КЧСМ и эхографические показатели увеличения толщины оболочек глаза и усиление экссудативной реакции в витреальной полости.
Хирургический этап лечения включал в себя промывание передней камеры с проведением трехпортовой задней закрытой субтотальной витрэктомии с введением двух антибиотиков (моксифлоксацин 0,25 мг и ванкомицин 1 мг). Операции были проведены хирургами витреоретинального отделения с использованием витреотома Alcon Constellation и операционного микроскопа Carl Zeiss OPMI Lumera® T с широкоугольной системой Resight 500. В четырех случаях (I группа) операция завершилась тампонадой витреальной полости силиконовым маслом вязкостью 1000St. Двум пациентам (II группа) была выполнена газовоздушная тампонада, из них одному произвели и удаление ИОЛ. Всем пациентам в обязательном порядке проводили взятие материала для бактериологического исследования содержимого передней камеры и витреальной полости.
В послеоперационном периоде всем пациентам продолжено проведение системной и местной антибактериальной терапии.
Клинические данные пациентов представлены в табл. 1.
Результаты и обсуждение
В результате проведенных лечебных мероприятий, включавших в себя комбинацию медикаментозной терапии и хирургического лечения, воспалительный процесс во всех случаях удалось купировать в короткие сроки, что позволило сохранить пораженный глаз не только анатомически, но и в функциональном плане.
В зависимости от выбранной тактики хирургического лечения, послеоперационный период ведения больных имел ряд особенностей.
- Тампонада витреальной полости силиконовым маслом позволяет купировать воспалительную реакцию как в переднем, так и в заднем отделах (ярко-розовый рефлекс и незначительная опалесценция влаги передней камеры) уже в первые сутки после оперативного вмешательства, что позволяет минимизировать сроки системной антибактериальной терапии, а также избежать повторных оперативных вмешательств. Максимальной остроты зрения удается добиться спустя 2-3 месяца после операции удаления силиконового масла из витреальной полости.
- Удаление ИОЛ является, по нашему мнению, вынужденной мерой, продиктованной невозможностью завершения основных этапов витрэктомии (по причине плохой визуализации, либо трудностями технического характера). В послеоперационном периоде также требуется более длительная системная антибактериальная терапия. В отдаленном периоде встает вопрос об имплантации ИОЛ с оптической целью.
Отсутствие тампонады витреальной полости силиконовым маслом не купировало воспалительный процесс и требовало, по нашим наблюдениям, повторных вмешательств (промывание передней камеры и витреальной полости с повторным введением антибиотика).
Анализ клинических случаев послеоперационного эндофтальмита позволил нам определить наиболее оптимальную тактику ведения пациентов с данной патологией, позволяющую купировать бактериальный процесс в короткие сроки, минимизируя тем самым токсическое поражение сетчатки и зрительного нерва.
Выводы
Примененная тактика ведения больных с послеоперационным эндофтальмитом дала возможность не только сохранить глаз как орган, но и вернуть определенные зрительные функции.
- Клиническая картина эндофтальмита требует назначения незамедлительной максимальной терапии.
- При отсутствии положительной динамики хирургический этап лечения должен быть начат не позднее 2-х часов от начала терапии. Объем хирургического вмешательства должен включать в себя промывание передней и задней камер глаза, закрытую субтотальную витрэктомию с введением антибиотика в витреальную полость, переднюю камеру и тампонаду витреальной полости силиконовым маслом.
- Удаление ИОЛ необходимо в самых тяжелых случаях при плохой интраоперационной визуализации вследствие нарушения прозрачности сред, а также при наличии технических препятствий к завершению основных этапов витрэктомии, необходимым мероприятиям перед завершением операции является удаление ИОЛ.
Литература
- Барри П., Кордовес Л., Гарднер С. Руководство ESCRS по профилактике и лечению эндофтальмита после операции по удалению катаракты: данные, дилеммы и выводы. – 2013.
- Складчикова Н.Ю., Стебнев В.С., Складчикова Н.И. Острый бактериальный эндофтальмит как осложнение хирургии катаракты. Результаты лечения // Вестник ОГУ. – 2011. – № 14 (133).
Сборник научных трудов «190 лет. Московская глазная больница», Москва, 2016 г.