Г.Е. Столяренко
Центр диагностики и хирургии заднего отдела глаза, Москва
Согласно общепринятому определению, ретиношизис — это патологический процесс, объединяющий заболевания, в основе которых лежит расслоение (расщепление) сетчатки, преимущественно в наружном плексиформном слое.
При слове ретиношизис перед глазами практикующего офтальмолога возникает обычно картина периферического расслоения сетчатки при дегенеративном или Х-сцепленном ювенильном ретиношизисах, нозологических единицах, хорошо представленных в офтальмологической литературе.
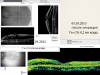
Однако по мере проникновения в клиническую практику метода оптической когерентной томографии мы все чаще стали видеть расщепления слоев сетчатки в фовеолярной зоне, сопровождающие процесс развития самых разнообразных, непохожих друг на друга, заболеваний. Причем локализация расщепления сетчатки совсем не обязательно связана с каким-то определенным ее слоем (рис. 1). Путаницу усугубляет и единовременное хождение в литературе и терминологии множества названий наблюдаемых в макулярной области сходных, по сути, изменений. Постоянно употребляются применительно к макуле такие термины, как кистовидный макулярный отек, макулярная киста, ламеллярное отверстие, псевдоотверстие, полный или неполный разрыв макулы. Даже выставленный в рамках классификации Гасса диагноз — сенильное макулярное отверстие, 1 (а или в) стадии, с точки зрения формальной логики выглядит достаточно нелепо. Отверстие имеется в диагнозе, но не в макуле. Тем более, как известно, нередко на этой стадии может происходить спонтанный регресс заболевания. То есть на бумагу слово «отверстие» легло, а на сетчатку пациента — нет.
Чтобы окончательно вас запутать и запутаться самому, скажу, что то, что оптический когерентный томограф определяет как интраретинальную полость, истинной полостью, как правило, не является. Даже на современных моделях томографов, весьма еще несовершенных с точки зрения разрешающей способности и математических алгоритмов представления данных, в ряде случаев просматривается определенная структурированность этих «псевдополостей». Другими словами, часто невозможно по картине ОСТ понять, где и когда стромальный отек сетчатки переходит в кистовидный с полосте-образованием, где кончается одно и начинается другое. Прямо-таки корпускулярно-волновой дуализм по Гейзенбергу из квантовой механики применительно к анатомо-физиологии макулы.
Если же попытаться из отдельных фрагментов, каковыми являются картинки сканограмм, отражающие взаиморасположение структур сетчатки в отдельный момент времени, сложить в нашем представлении в единое кино и прокрутить его в ускоренном виде, то, скорее всего, получится следующая картина. Под действием того или иного патологического агента, о чем мы поговорим далее, макула начинает утолщаться, расстояния между ее слоями начинают увеличиваться, возникает напряжение структур, удерживающих эти слои вместе. Затем, в зависимости от конкретных морфологических особенностей индивида, о чем мы также поговорим далее, между теми или иными слоями сетчатки возникают разрывы структурные и функциональные, наступает дезинтеграция слоев сетчатки с последующим разрушением и самих этих слоев.
Какие же патологические агенты чаще всего действуют на макулярную сетчатку? О генетических факторах развития фовеошизиса при целом ряде наследственных заболеваний я сейчас говорить не буду.
Из причин, чаще всего встречающихся в клинической практике, укажу следующие (прошу только не рассматривать это как какое-то подобие классификации) (рис. 2).
- Тракционное воздействие, реализующееся в различных формах тракционного макулярного синдрома и миопического макулошизиса.
- Фактор транссудации жидкости внутрь ткани сетчатки, который при таких заболеваниях, как венозные окклюзии сетчатки, пигментная дистрофия сетчатки, реализуется в макулярный отек, а затем и в фовеошизис.
- Фактор гидродинамического воздействия на макулярную сетчатку со стороны ликворной жидкости из межоболочечного пространства при ямке зрительного нерва.
- Отдельно я бы выделил состояния, при которых на макулу действуют несколько патологических агентов. Наиболее часто такие состояния возникают при влажных макулярных дегенерациях, прежде всего, при возрастной макулярной дегенерации, при диабетической ретинопатии, с некоторыми нюансами в зависимости от того, пролиферативный это процесс или нет, и при увеитах, и постувеальных состояниях.
Очевидно, что определив, в каком обличье предстает патологический агент (чуть было не сказал «иностранный агент»), в соответствии с принципами патогенетически ориентированного лечения, на него и надо воздействовать.
Начнем с самого простого — гидродинамический фовеошизис от воздействия ликворной жидкости из межоболочечного пространства при ямке зрительного нерва (рис. 3). Некоторое время назад доктор Я.В. Байбородов показал мне снятое им в операционной видео, на котором ясно был виден ниппельный механизм нагнетания жидкости в строму сетчатки.
Далее, в зависимости от интенсивности и давности процесса клиническая картина может сильно варьировать — присоединяется отслойка нейроэпителия, деградирует пигментный эпителий, макулошизис развивается в разных слоях сетчатки иногда с формированием сквозного макулярного отверстия.
Принцип лечения прост: вдоль височного края зрительного нерва наносятся лазеркоагуляты, задача которых за счет слипчивого процесса прекратить поступление ликворной жидкости в сетчатку. В свежих случаях бывает достаточно и транспупиллярного лазерного воздействия. В хронических же ситуациях, при скоплении под нейроэпителием вязкой жидкости, приходится ее хирургически эвакуировать оттуда с добавлением воздействия пневморетинопексии.
Транссудативный макулошизис на фоне венозной окклюзии — поскольку причиной утолщения сетчатки и последующего полостеобразования в ней является не до конца понятный механизм накопления межтканевой жидкости, то и воздействие на этот процесс должно быть соответствующими медикаментозными средствами. На сегодняшний день в арсенале офтальмолога имеются анти-VEGF препараты и интраокулярное применение стероидов либо в виде суспензий, либо в виде недавно появившегося препарата озурдекс. С учетом частого рецидивирования макулошизиса вследствие венозной окклюзии такая терапия должна проводиться по мере периодического появления показаний.
При пигментной дистрофии сетчатки нередко возникает макулошизис по типу транссудативного. Очень часто именно это состояние, наряду с заднекапсулярной катарактой, приводит к преждевременной, ранее чем это произойдет вследствие гибели пигментного эпителия, инвалидности пациентов. Однако, как и в случае транссудативного макулошизиса вследствие венозной окклюзии сетчатки, регулярная анти-VEGF или стероидная терапия являются весьма эффективными.
С превращением метода оптической когерентной томографии сетчатки в рутинный метод обследования стало понятно, насколько же часто в клинической практике нам приходится иметь дело с тракционным макулошизисом. Будь это проявлением тракционного макулярного синдрома или одной из его разновидностей — миопического макулошизиса.
Для понимания анатомической сущности макулошизиса важное значение имеет малоизвестная работа Гасса, описывающая так называемый «конус мюллеровых клеток» (КМК) (рис. 4).
КМК, по сути, представляет собой основной материальный субстрат собственно фовеолы и состоит из мощного конгломерата вертикально ориентированных длинных тел мюллеровых клеток, переплетенных друг с другом многочисленными горизонтально ориентированными отростками. Нейрональная ткань представлена в этом конусе, ориентированном широким основанием в сторону стекловидного тела и вершиной в сторону пигментного эпителия, только у этой вершины в виде расходящихся под углом к пигментному эпителию наружных элементов фоторецепторов. При этом в нормальном состоянии КМК является оптически пустым и при оптической когерентной томографии (ОКТ) не выявляется.
Страницы: 1 2