Дискуссионная панель «Контактная и бесконтактная биометрия: методы выбора или альтернатива?»
Академик РАН С.Э. Аветисов
Ультразвуковые методы — это контактная биометрия; бесконтактная — когерентное оптическое излучение.
Остановимся на первом предмете обсуждения, а именно на измерении переднезадней оси глаза, являющимся основополагающим элементом компонентного анализа рефракции.
Я хочу экспертам задать вопрос и попрошу их оценить актуальность клинического применения этих методов в контроле прогрессирования миопии, а затем мы обсудим расчет оптической силы ИОЛ.
Хочу задать еще один, провокационный вопрос: нужно ли практическому врачу заниматься биометрией, каким способом, или можно обойтись рефрактометрией? Пусть каждый эксперт выскажет свою точку зрения.
Профессор Е.П. Тарутта
На первый вопрос отвечу так: практическому врачу нужно проводить биометрию, только ему нет необходимости делать ее часто, каждые полгода. Поскольку миопия — многокомпонентна, и нам часто приходится решать вопрос выбора тактики. Бывает -5 и ПЗО 27 мм. Хочу сказать, что это — современная тенденция, когда происходит акселерация во всем, в том числе в длине ПЗО. Часто неожиданно для нас при -3 встречается ПЗО 26 мм, особенно у детей близоруких родителей. Поэтому, когда мы решаем вопрос, переходить или не переходить к хирургическому этапу, мы должны понять, какая миопия перед нами, и ограничить представление о ней только «слабой» или «средней» степенью — просто легкомысленно. Таким образом, первое исследование должно быть сделано, чтобы понять, что за пациент перед нами. Дальше, когда вы оцениваете прогрессирование, но у вас нет возможности провести биометрию, однако есть в распоряжении рефрактометр, вы можете вполне судить по циклоплегической рефракции. Наверное, раз в год или раз в два года, это зависит от клинической ситуации, прогрессирование по рефракции быстрое или нет, или вы сомневаетесь в глубине достигнутой циклоплегии, ПЗО поможет вам ответить на этот вопрос.
Академик РАН С.Э. Аветисов
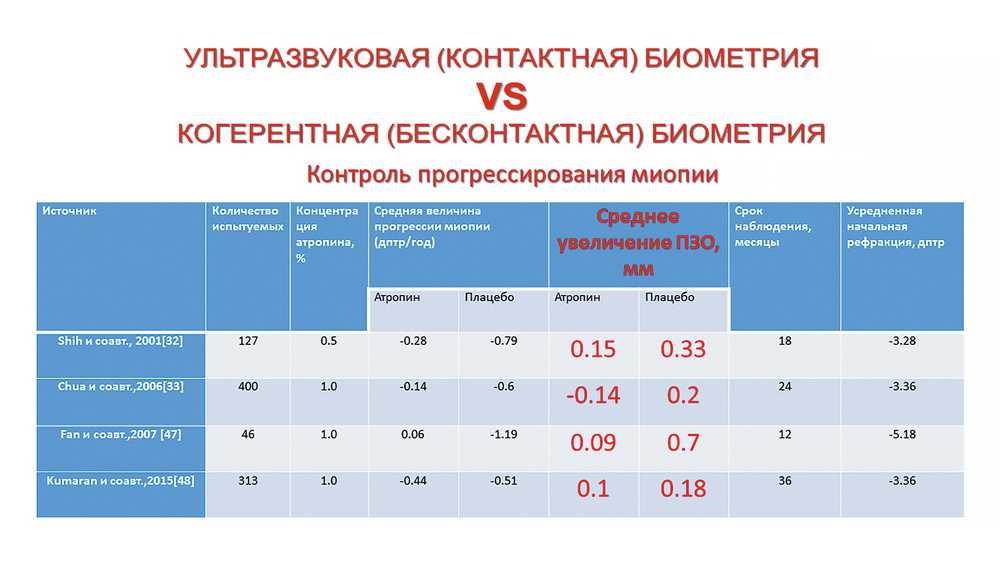
На рис. 1 можно видеть результаты некоторых работ, которые были проведены по оценке возможного влияния атропина на прогрессирование миопии. Я хочу, чтобы эксперты посмотрели на эти данные. Если сопоставить эти данные с возможными ошибками, получается, что степень достоверности… я прошу учесть при обсуждении этих методов этот нюанс. Это делается не для того, чтобы поставить или уточнить диагноз, но когда проводится какое-то исследование, в котором результат (выводы) зависят от точности проведения эхобиометрии.
Профессор Е.П. Тарутта
Конечно, оптический метод более точный. Когда у нас в институте только появились IOL Master, у нас их было два, на одной и другой базе. У меня был уникальный случай, когда пациент приехал к нам из корпуса на Преображенке, имел на руках выписку, и мы ему повторили это исследование на другом аппарате, получили совпадение с точностью до сотых. То есть это уникально точная методика. Второй момент, более важный, эта методика не зависит от субъективизма исследователя. Сергей Эдуардович, не сочтите за лесть, но я всю жизнь цитирую фразу, которую Вы использовали в своей кандидатской диссертации, точно так же, когда мы сравниваем методы рефрактометрии. «У достаточно опытного, искусного исследователя, так же как и скиаскопические данные в опытных руках, под одними и теми же каплями в одних и тех же условиях, абсолютно надежны, но это зависит от опытности и искусства исследователя». Так и ультразвуковая методика, конечно, во многом зависит от того, как нажал, насколько коаксиально ориентирован датчик.
С Галиной Васильевной Кружковой мы измеряли толщину хрусталика, глубину передней камеры, ПЗО у одного и того же пациента с разницей в месяц. Видно, насколько она точно попала в ту же самую зону, и ПЗО совпадает в точности до сотых. Но это требует искусства. Оптическая биометрия этого не требует.
Если у вас есть ультразвуковая биометрия, не следует говорить, что «она плохая». Несовпадение ультразвуковой и оптической, боюсь, носит ситуационный характер. Когда я пришла в институт, и Феликс Ефимович Фридман объяснял нам азы ультразвуковой биометрии (в кабинете висела схема скорости распространения ультразвука в разных средах), он нас учил, что ультразвуковой сигнал отражается от склеры. То есть измерение проводилось от передней поверхности роговицы до передней поверхности склеры. В современной литературе, и молодые исследователи поддерживают эту точку зрения, пишут, что ультразвук измеряется от передней поверхности роговицы до передней пограничной мембраны. А это и есть те самые 0,2 — 200 мкм, толщина сетчатки. Однако, по моему мнению, это — компрессия, невозможно выполнить исследование, не сделав даже минимальной компрессии. Но, повторяю, в одних и тех же руках, достаточно опытных, если вы проводите исследование на одном и том же приборе, измерения будут достаточны для контроля.
Любая приобретенная миопия «приобретается» за счет удлинения ПЗО. Она может стартовать с уровня 21 мм, потому что были другие оптические компоненты, и ПЗО до начала миопии могла быть 21 мм, а могла быть 25 мм. Но если миопии у вас вчера не было, а сегодня вы ее видите, это значит, что ПЗО удлинилась.
Профессор А.В. Мягков
На мой взгляд, неважно, что мы используем, ультразвуковую биометрию или оптическую когерентную биометрию. Если врач каждый день делает на приеме скиаскопию, он может определить разницу в 0,12, например. Если я делаю скиаскопию раз в неделю, едва ли я смогу с такой точностью определить разницу. Если вы делаете ультразвуковую биометрию, вы знаете, что в одних руках методика великолепна. Но у этой методики, на мой взгляд, есть небольшой недостаток, связанный с общением с ребенком. Сложно ребенку в 3 года провести измерение ультразвуком. Современные оптические приборы, к примеру «Алладин», позволяют проводить измерение за доли секунды. Здесь ребенку не надо долго настраиваться. Мы проводим измерения детям в 2, 3 года, что вполне доступно.
Когда мы говорим о каком-то одном факторе, только о биометрии, например, это не совсем правильно. Мы должны учитывать компонентный анализ рефрактогенеза. Ведь длина глаза нам тоже ничего не даст, если мы не посмотрим физическую рефракцию. Мы должны обязательно сравнить физическую рефракцию глаза с длиной глаза. Мы можем ошибаться, если будем думать, что 25 мм — это патология. Поэтому, на мой взгляд, здесь стоит первоначально понять тип миопии (я согласен с Еленой Петровной) и что с этим делать дальше. Еще важно, когда мы говорим о контроле миопии, использовать биометр для оценки, проведения каких-то клинических исследований, того же атропина. В этой табличке, к примеру, нет показателей рефракции. А может быть в этой группе, где наблюдался минимальный рост, были пациенты (10-15%) с рефракционной миопией, где рост глаза может быть минимальным? Миопия обусловлена совсем другим генезом и, следовательно, данные могут быть другие. А в другую группу исследования попали 90% пациентов с осевой миопией, и результаты также будут совершенно другие.
Еще один момент — пациенты после рефракционной операции. Представляете, пациент после рефракционной операции: у него была рефракционная миопия, его длина глаза была 23,5 мм или 24 мм; его прооперировали с прекрасным результатом, в щелевую лампу вы не видите, что он прооперирован. Можно сказать, что он никогда не был миопом? Другой вариант — прооперирован пациент с осевой миопией. Мы видим эмметропию. Часто задают вопрос, как отдифференцировать прооперированную миопию? Если у пациента длина глаза 25-26-27 мм — это 100% гарантия того, что у пациента прооперирована осевая миопия. Наверное, нам стоит учитывать этот фактор.
Е.В. Шибалко
На мой взгляд, для докторов, занимающихся именно контролем миопии, контроль ПЗО методом оптической биометрии, необходим. Что касается оценки рефракции, в силу особенностей своей работы много езжу по стране, и поверьте мне, что в 80-90% случаев на местах циклоплегия проводится мидриацилом. Поэтому если говорить о контроле миопии, если мы активно вмешиваемся в процесс, пытаемся затормозить миопию, необходимо, в первую очередь, контролировать себя, насколько методы, которые мы посчитали нужным рекомендовать, актуальны в данном, конкретном случае.
Академик РАН С.Э. Аветисов
Подведем итог. Ответ такой: на сегодняшний день методы выбора — не альтернатива, пока во всяком случае. Есть совершенно четкая ситуация, когда при проведении научного исследования необходимо исключить артефакты, есть реальная ситуация, когда мы понимаем преимущества одного и недостатки другого метода, то мы уже вооружены и можем делать правильные выводы. Соглашусь с Еленой Петровной, что в каких-то случаях достаточно одного раза, чтобы понять, как складывается ситуация и затем — просто наблюдать за счет хорошей рефрактометрии и полноценной циклоплегии. Такой вариант тоже возможен, понимая то, что не каждый человек, сидящий в зале и занимающийся практикой, может иметь в руках эти приборы. Но если ситуация складывается таким образом, что у вас есть подозрения, правильно сказала Елена Петровна, можно хотя бы раз в год направить человека на исследования, чтобы получить эти данные.
Что касается второй части, возьму на себя ответ. Это касается ситуации (рис. 2), не связанной непосредственным образом с рефракционными нарушениями, но связанной потенциально с рефракционными нарушениями. Имеется в виду проблема помутнения хрусталика. Возьмем для примера следующую ситуацию. Пациент, у которого анамнестически есть близорукость, и когда-то были данные о ее прогрессии. Вдруг на фоне начальных помутнений хрусталика мы видим разницу в рефракции. Возникает вопрос, это одностороннее прогрессирование, или это может происходить за счет усиления рефракции хрусталика? Мы знаем, что некоторые формы катаракты сопровождаются усилением преломляющей силы хрусталика, миопизацией. В этом случае без измерения переднезадней оси обойтись нельзя, потому что если есть асимметрия, мы говорим в пользу прогрессирования миопии, если нет, это происходит за счет помутнения хрусталика, усиления его преломляющей силы.
Еще одна ситуация — расчет силы ИОЛ. Я возвращаюсь к этой формуле и прошу вас обратить внимание на то, что измерение рефракции роговицы в плане потенциальных ошибок не так критично, там коэффициент — 0,9. И возьмите ситуацию с переднезадней осью — коэффициент 2,5, т.е. ошибка 0,4 мм, о чем здесь шла речь в первом докладе, приведет к ошибке в расчете оптической силы ИОЛ в 1,0 дптр. Если будет сдвиг в сторону гиперметропии, это — беда: пациент будет вынужден использовать очки и для дали, и для близи. Если в сторону миопии — не так плохо. Но особенно это критично в плане современных, так называемых «линз премиум класса». Речь идет о мультифокальных, бифокальных линзах, в которых такие ошибки могут быть критичны. В этом случае вывод делается в пользу бесконтактной методики.
Если мы возьмем детей с врожденной катарактой, то в этом случае, к сожалению, в условиях наркотического сна возможно проведение только ультразвуковой биометрии, потому что адаптировать когерентную биометрию достаточно сложно, и в этом случае необходимо ориентироваться на данные обычной ультразвуковой биометрии.
Таким образом, на сегодняшний день мы делаем вывод о том, что это методы, которые имеют право на существование и являются методами выбора, однако необходим опытный специалист, способный правильно трактовать полученные результаты.
(Продолжение в следующем номере)
Материал подготовил Сергей Тумар
Слайды предоставлены оргкомитетом конференции