Иошин И.Э.
ФГБУ «Клиническая больница»
Диагноз заднеполярной катаракты (ЗПК) ассоциируется, в первую очередь, с риском разрыва задней капсулы хрусталика во время факоэмульсификации – от 6 до 26% (1-7). Наиболее распространенное мнение о причинах осложнения заключается в патологической адгезии ограниченного субкапсулярного помутнения и собственно задней капсулы. Непосредственным механизмом, приводящим к повреждению капсулы, является повышение давления в капсульном мешке при ирригационной гидратации и попытках разделить данную адгезию.
Основной особенностью хирургической технологии, направленной на снижение риска интраоперационного разрыва капсулы во время факоэмульсификации ЗПК, считается отказ от классической гидродиссекции хрусталика и уменьшение гидродинамической нагрузки. Другие рекомендации и модификации факоэмульсификации обсуждаются.
Цель работы – анализ собственных результатов факоэмульсификации ЗПК с учетом некоторых особенностей хирургической техники.
Материалы и методы
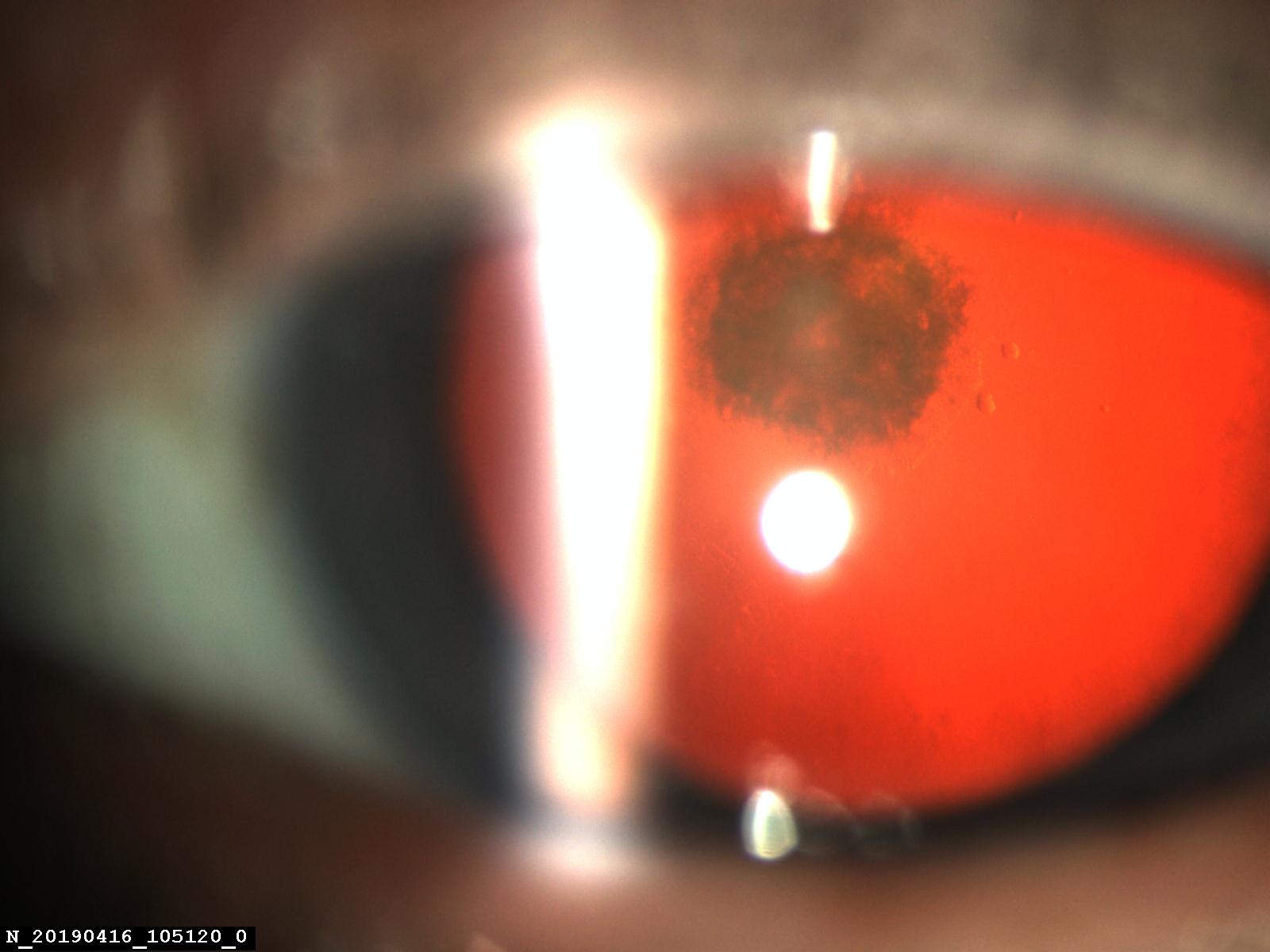
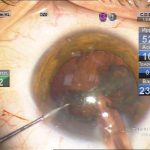
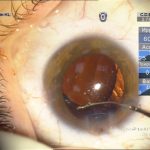
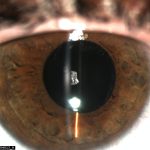
Под наблюдением находилось 14 пациентов с ЗПК, которым была выполнена факоэмульсификация, в двух случаях процесс был односторонний, у 12 пациентов – двухсторонний. Сопутствующих врожденных глазных аномалий не отмечено. У 4 пациентов диагностирована сухая форма ВМД, в 1 случае – неоваскулярная ВМД. Возраст пациентов до 50 лет – 8 человек, старше 50 – 6 человек. Острота зрения до операции варьировала от 0,3 до 0,6. Большинство пациентов (10 пациентов) знали о наличии ЗПК с детства, однако, учитывая высокое зрение, хирургическое лечение ранее не проводилось. Указанные пациенты обратились с жалобами на зрительный дискомфорт в виде увеличения светобоязни, снижение контрастности и появление тумана. У остальных 4 пациентов ЗПК была обнаружена случайно при обследовании с направительным диагнозом «возрастная катаракта». Кроме заднеполярных помутнений, характерных для ЗПК, помутнения хрусталика отмечены в субкапсулярных, кортикальных и ядерных слоях (рис. 1). Учитывая жалобы пациентов, субъективное снижение зрения и наличие помутнения хрусталика были определены показания к факоэмульсификации катаракты.
Всего проведено 26 операций, сроки наблюдения составили от 1 года до 10 лет. Все операции выполнены одним хирургом на приборе «Infinity» (Alcon). Во всех случаях имплантированы заднекамерные ИОЛ (в 24 достигнута полная внутрикапсульная фиксация, в 2 осуществлена смешанная фиксация).
Техника операции
Операции выполнялись под местной капельной (оксибупрокаин/проксиметакаин) и интракамеральной (бупивакаин) анестезии на фоне периоперативного анестезиологического сопровождения (диазепам, фентанил). Именно анестезиологической поддержкой с контролем гемодинамических показателей достигалось комфортное психологическое состояние пациентов, что важно для поддержания стабильности передней/задней камер глаза при изменении гидродинамики в глазу, а также в момент контакта (вхождение и извлечение) инструментов. Отказ от периокулярных инъекций до и во время операции также уменьшил тревожное ожидание болевых ощущений к началу хирургического вмешательства (8).
Осуществлялась следующая последовательность действий. Парацентез 0,9 мм на 9 и 14 часах, введение анестетика, мидриатика. Учитывая более высокий риск разрыва задней капсулы, при необходимости использовать передний капсулорексис для смешанного типа фиксации ИОЛ для лучшей визуализации проводилось окрашивание капсулы. Далее вводился дисперсный вискоэластик до полного заполнения задней капсулы, и выполнялся цанговым инструментом круговой непрерывный капсулорексис диаметром 5-5,5 мм. Далее – туннельный разрез 2,2 мм на 11 часах. Оводнение (гидродиссекция и гидроделинеация) хрусталика не проводилось.
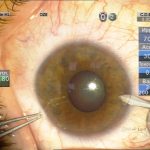
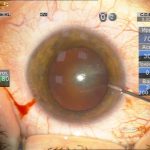
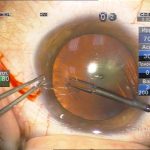
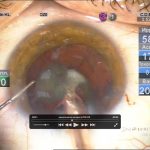
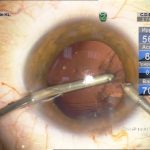
Техника факоэмульсификации и мощность ультразвука выбирались с учетом плотности ядра, однако преимущество отдавалось методу последовательных сегментарных разломов c помощью чоппера без активных вращений ядра. Гидродинамические показатели операции: ирригация (70 мм высота бутылки), аспирация постоянная не более 30 сс/мин, вакуум линейный не более 250 mmHg. Эпинуклеус удалялся либо факонаконечником с уменьшением мощности ультразвука (чоппер может меняться на закругленный факошпатель) либо аспирацией/ирригацией в зависимости от его плотности. Эвакуация хрусталиковых масс и имплантация внутрикапсульных ИОЛ проходила стандартно. В двух случаях во время манипуляций (аспирация-полировка) произошел разрыв задней капсулы без повреждения передней гиалоидной мембраны, в обоих случаях имплантированы запланированные заднекамерные ИОЛ с фиксацией в цилиарной борозде и «ущемлением» оптики в отверстии переднего капсулорексиса. Операция заканчивалась оводнением парацентезов (рис. 2).
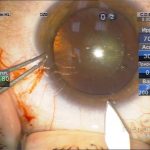
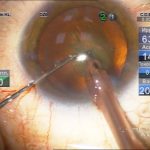
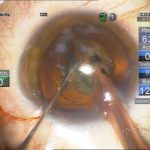
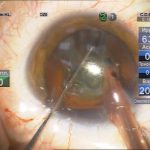
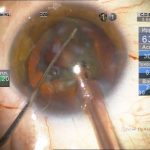
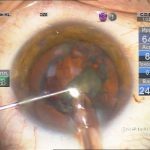
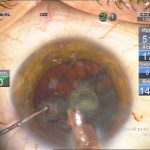
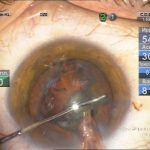
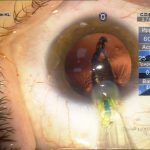
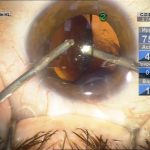
| Рис. 2. Этапы операции: а – парацентез; б — введение вискоэластика; в — передний капсулорексис; г — основной разрез; д, е, ж, з, и, к, л — эмульсификация ядра методом сегментарного факочопа; м, н — удаление эпинуклеуса; о — дополнительное введение вискоэластика (видно «ложное отверстие» капсулы); п — аспирация хрусталиковых масс; р, с — имплантация ИОЛ; т — вымывание вискоэластика; у — оводнение парацентезов | ||
Результаты
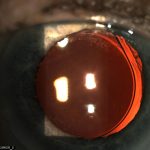
Послеоперационный период отмечен без осложнений. Периоперативное медикаментозное сопровождение также было стандартным. Максимально коррегированная острота зрения (МКОЗ) улучшилась у всех пациентов (до 0,4-0,5 у 4 пациентов, 0,6-0,8 у 16 пациентов, 0,9-1,0 у 6 пациентов). В отдаленном послеоперационном периоде 4 пациентам потребовалась лазерная дисцизия вторичных помутнений задней капсулы.
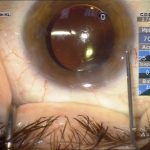
| Рис. 3. Артифакия после факоэмульсификации ЗПК а — боковое освещение, МКОЗ=1,0 б — боковое освещение, уплотнение з/капсулы в зоне локализации ЗПК, МКОЗ=0,9 в — фокальное освещение, МКОЗ=0,7 |
||
Обсуждение результатов
Наиболее драматичное осложнение факоэмульсификации – разрыв задней капсулы и в ряде случаев смещение ядра в полость стекловидного тела – в случаях ЗПК может происходить в самом начале операции на этапе гидродиссекции. Все авторы единодушны в том, что причина его в несоответствии прочности задней капсулы избыточному внутрикапсульному давлению на фоне его быстрого повышения при оводнении хрусталика (9-15).
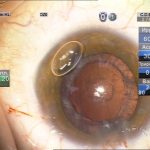
В литературе обсуждается, что увеличение диаметра помутнения ЗПК влияет на риск разрыва задней капсулы во время хирургии, причем с увеличением диаметра частота интраоперационного разрыва капсулы возрастает. В собственной практике подобной тенденции замечено не было, повреждения капсулы зафиксированы в одном случае при односторонней ЗПК, в другом случае при двухсторонней ЗПК и, по-видимому, связаны с активными манипуляциями в зоне субкапсулярного помутнения (в частности, полировка задней капсулы). Других закономерностей в исходном статусе или особенностях хода операции, определяющих дополнительный риск разрыва задней капсулы в сравнении с неосложненным течением операции, не отмечено.
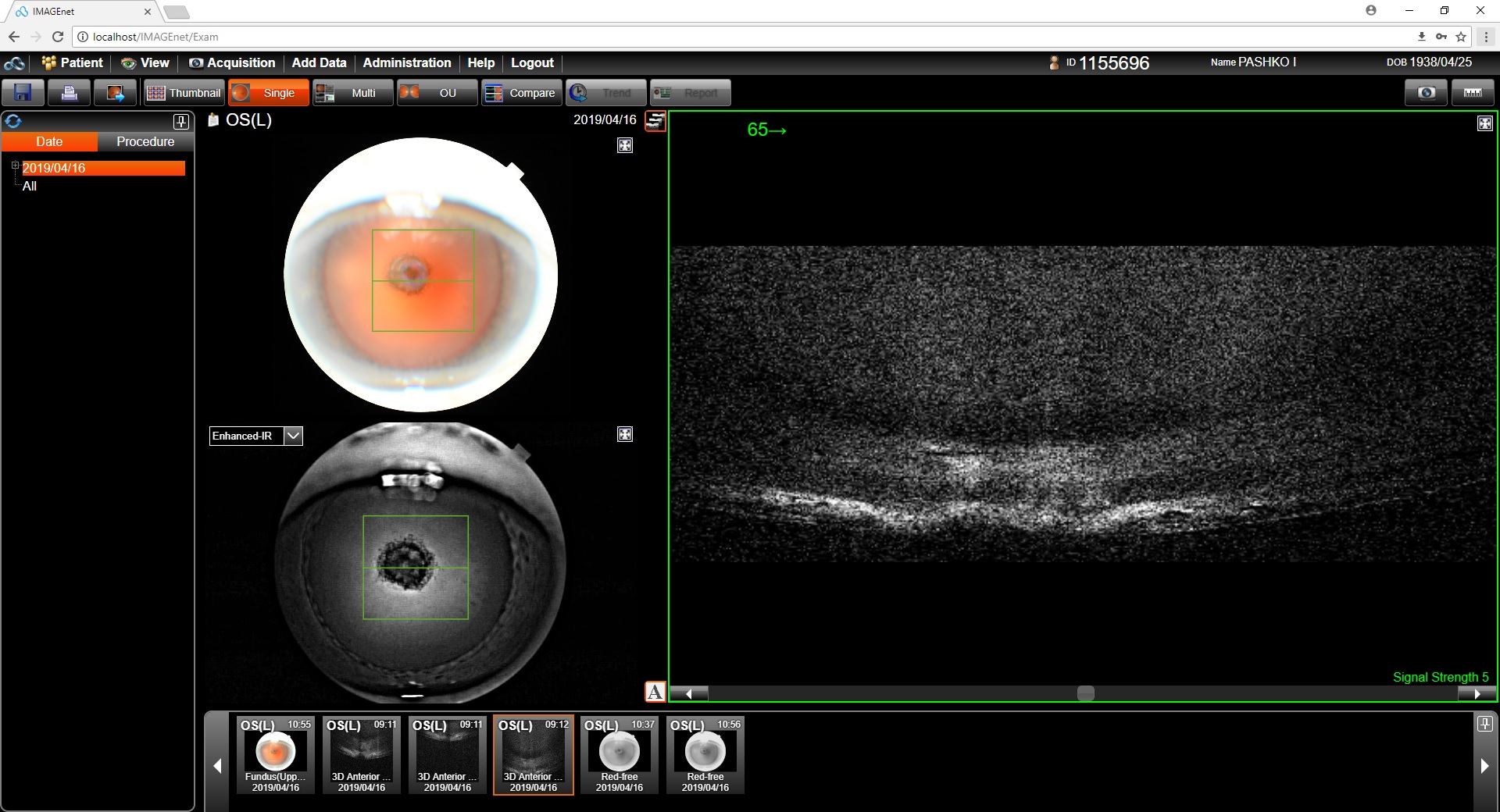
Тем не менее, для выявления степени изменений задней капсулы в случае заднеполярного помутнения хрусталика обсуждаются перспективы применения дооперационного и интраоперационного ОКТ. Однако, характерное для ЗПК плотное помутнение (рис. 4) не всегда позволяет точно выделить заднюю капсулу в месте адгезии. Кроме этого, не определена прямая корреляция между оптическими и механическими свойствами ЗПК и капсулы хрусталика (16, 17).
К настоящему времени в литературе представлен большой опыт факоэмульсификации ЗПК, описываются различные приемы хирургической техники, которые позволяют уменьшить риск разрыва задней капсулы во время удаления заднеполярной катаракты. Основное их содержание заключается в исключении быстрого повышения гидравлического давления в капсульной сумке за счет отказа от гидродиссекции, низких параметрах аспирации и потока жидкости для профилактики колебательных движений иридокапсульной диафрагмы.
Страницы: 1 2