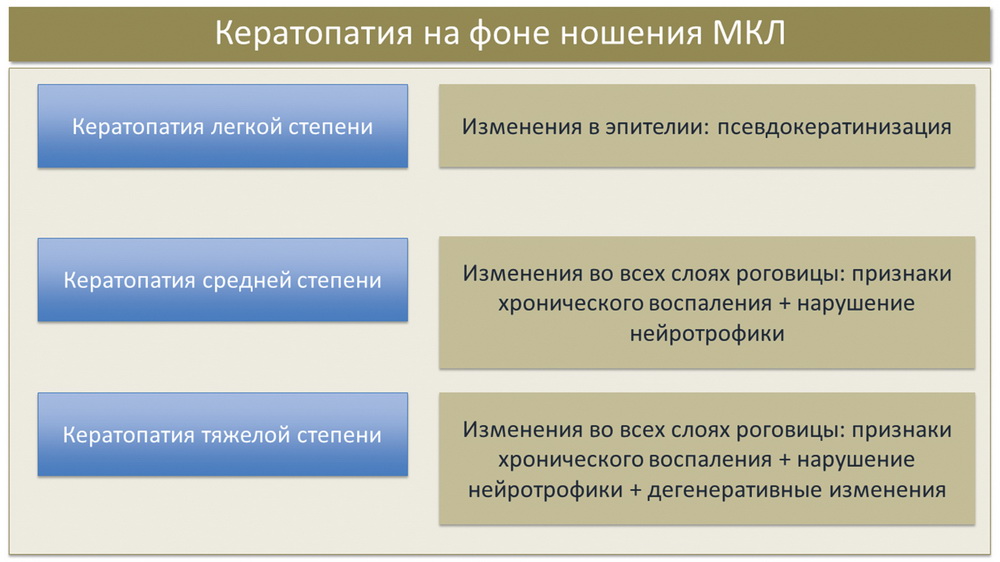
В зависимости от степени выраженности изменений мы разделили пациентов по трем степеням тяжести кератопатии на фоне ношения КЛ. В легкой степени изменения локализовались исключительно в зоне эпителия в виде псевдокератинизации, в средней степени — изменения во всех слоях роговицы с признаками хронического воспаления и нарушения нейротрофики, в терминальной стадии к этим признакам присоединялись дегенеративные изменения роговицы (рис. 5).
Проводя параллельные исследования субъективной симптоматики (опросник OSDI) и осмолярности слезы, мы также получили данные о проградиентном увеличении степени тяжести изменений обоих изученных параметров по мере увеличения тяжести поражения роговицы, причем следует заметить, что это не было прямопропорционально длительности ношения КЛ: очень часто пациенты с тяжелой степенью кератопатии носили линзы всего 5-7 лет, в то время как у ряда пациентов, носящих КЛ более 10 лет, отмечалась кератопатия легкой степени.
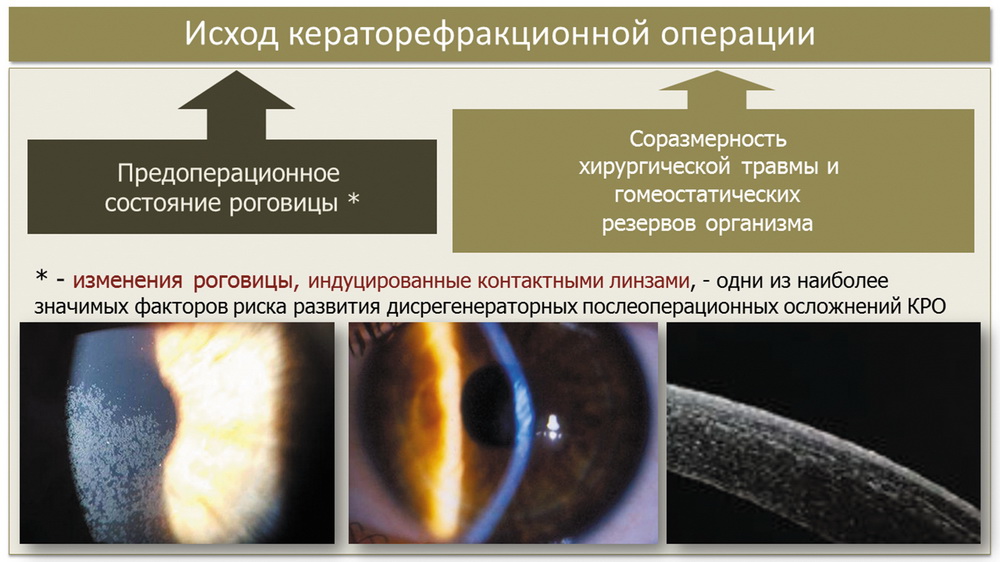
Почему изменения роговицы на фоне ношения МКЛ интересны рефракционным хирургам? В основном, потому что исход КРО во многом зависит от предоперационного состояния роговицы и от соразмерности хирургической травмы и гомеостатических резервов организма. Безусловно, изменения роговицы, индуцированные КЛ, являются одними из наиболее значимых факторов рисков развития таких дисгенераторных осложнений, как нейротрофическая эпителиопатия, замедление репаративной регенерации с формированием фибропластической реакции в интерфейсе, синдром «сухого глаза», хронический отек роговично клапана и ряд других (рис. 6).
Таким образом, подытоживая вышесказанное, КЛ влияют на состояние глазной поверхности, вызывая артифициальные нарушения слезообразования. Эти изменения могут влиять на результат КРО, что актуализирует необходимость оценки степени изменения глазной поверхности до операции и назначения патогенетически ориентированного лечения таких пациентов в качестве этапа подготовки к данным вмешательствам.
Пациентам, у которых отмечается кератопатия легкой степени, которая, по своей сути, является стадией функциональных изменений, как правило, достаточным является отмена КЛ на 2 недели с последующей сменой типа линз, если пациент желает продолжить носить КЛ, или проведением КРО. Данная стадия имеет высокую вероятность спонтанного разрешения с полным восстановлением нормальной цитоархитектоники роговицы. В качестве медикаментозного сопровождения таким пациентам рекомендуется назначение слезозаместителей низкой вязкости 3-4 раза в день с дополнительным назначением гелевых форм на ночь. Из препаратов, обеспечивающих длительное увлажнение и смачиваемость глазной поверхности, мы, как правило, отдаем предпочтение препаратам на основе гиалуроновой кислоты. Будучи естественной составляющей ткани организма, гиалуроновая кислота обладает хорошей способностью к мукоадгезии и высокой гидрофильностью, обеспечивает хорошую переносимость, продолжительное сохранение на поверхности глаза и выраженное продолжительное увлажнение.
При кератопатии средней степени, где мы наблюдаем признаки синдрома «сухого глаза» легкой или средней степени, в свете анонсированного мною ранее современного определения ССГ, необходимо решать целый ряд задач в лечении, а именно: необходим более длительный период отмены ношения КЛ, коррекция воспалительного процесса за счет назначения стероидных противовоспалительных препаратов на 2 недели (3-4 раза в день), назначение слезозаместителей комбинированного действия, обладающих комплексными репаративными и осмопротективными свойствами. В качестве гелевых репарантов на ночь рекомендуется назначение препаратов, в составе которых содержится дексапантенол, поскольку данное вещество является универсальным стимулятором репаративной регенерации, способствующим быстрому обновлению клеток эпителия роговицы. В исследовании Г.Б. Егоровой с соавторами было показано, что у пациентов, пользующихся КЛ и имеющих изменения, связанные именно с ношением КЛ, при назначении гелевого препарата, содержащего дексапантенол 5%, нормализуются параметры как количества, так и качества слезопродукции, а также происходит восстановление цитоархитектоники эпителия.
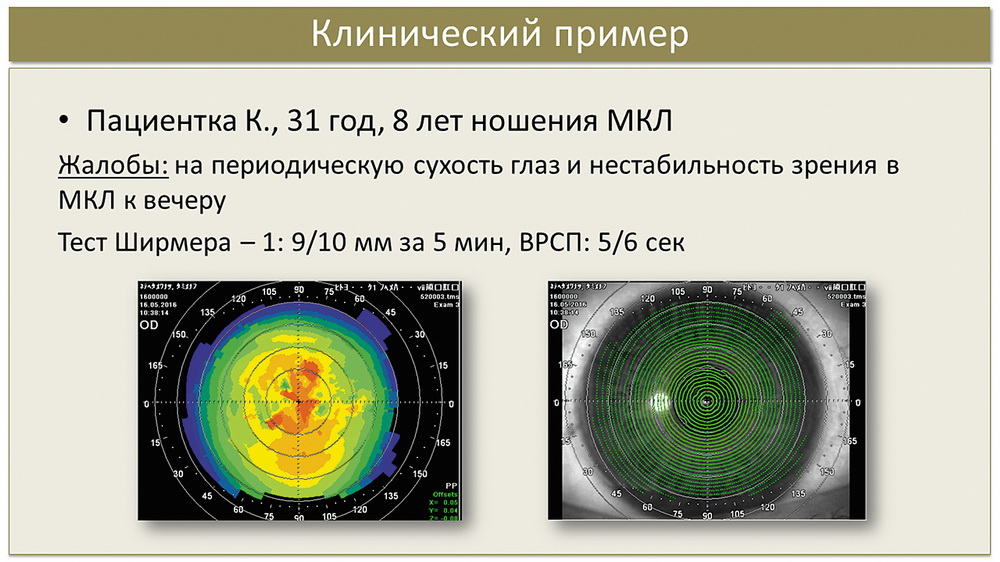
Приведу клинический пример пациентки, пользующейся КЛ в течение 8 лет, которая обратилась в отдел лазерной коррекции зрения МНТК с целью коррекции миопии средней степени.
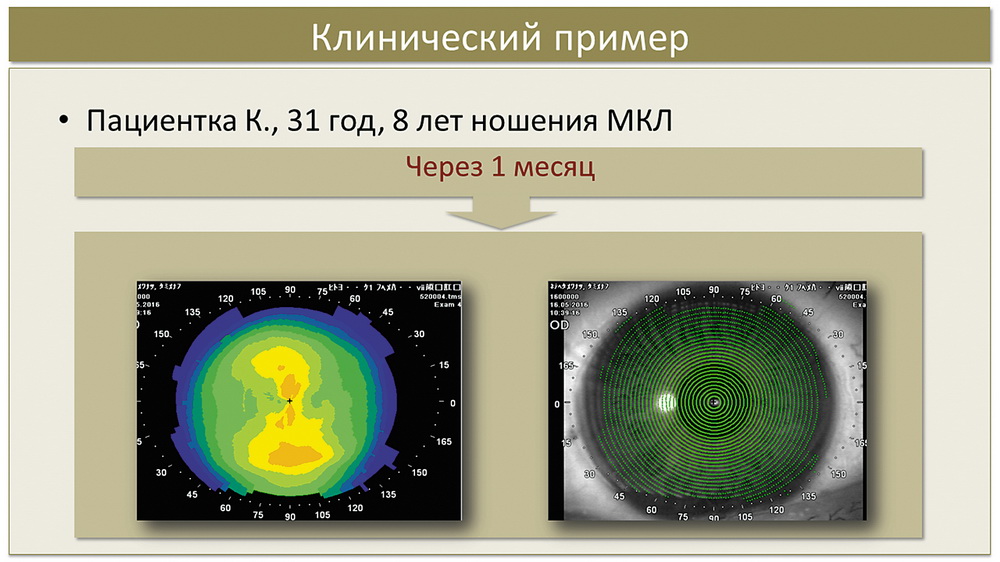
По данным кератотопографии мы видим иррегулярность роговицы и прерывистость колец Плачидо (рис. 7). По данным конфокальной микроскопии был отмечен отек поверхностного эпителия, воспалительные клетки на уровне боуменовой мембраны, отек стромы, изменения эндотелия в виде плеоморфизма и полимегатизма. Пациентке был поставлен диагноз «кератопатия средней степени», назначено стандартное лечение по схеме, представленной выше. Через месяц применения терапии по данным конфокальной микроскопии мы видим нормализацию поверхностного эпителия, уменьшение количества клеток воспалительного характера, «просветление» стромы; существенно улучшилась визуализация эндотелия, что, на наш взгляд, коррелирует с резорбцией стромального отека. Кератотопограмма через месяц — более регулярна, кольца Плачидо — более правильные (рис. 8).
Исходя из того что у пациентки была выраженная неоваскуляризация роговицы, чтобы избежать кровотечения из новообразованных сосудов и не усугублять нарушения слезообразования в послеоперационном периоде, в качестве метода хирургической коррекции была выбрана операция SMILE. Выбор этого вида вмешательства у пациентов с предсуществующими нарушениями слезообразования объясняется тем, что в отличие от клапанных технологий (ЛАЗИК, ФемтоЛАЗИК), а также методов поверхностной кератоабляции, данная операция позволяет корректировать рефракционные нарушения путем формирования интрастромальной лентикулы внутри роговицы, практически не повреждая суббазальные нервные волокна. Кроме этого, фемтосекундный лазер (ФСЛ), использующийся для данной процедуры, имеет роговичную фиксацию, в отличие от большинства других ФСЛ и микрокератомов, фиксирующихся в лимбальной зоне. Данное свойство позволяет минимизировать повреждение бокаловидных клеток конъюнктивы, отвечающих за выработку муциновых компонентов слезной пленки. Также при выполнении операции SMILE нет необходимости в использовании экси-мерного лазера, обладающего прооксидантным действием и запускающим каскад свободнорадикальных реакций, приводя к окислительному стрессу.
Таким образом, как показал ряд исследований и наш клинический опыт, операция SMILE практически не приводит к развитию индуцированного ССГ.
При кератопатии тяжелой степени, где мы видим признаки ССГ тяжелой степени, лечение должно включать более длительную отмену КЛ (до 6 месяцев и более) с назначением гелевых репарантов в течение дня и на ночь, слезозаместителей на основании гиалуроновой кислоты низкой вязкости по необходимости до 6 раз в сутки, стероидных противовоспалительных препаратов, в том числе в разведении, с переводом на местные цитостатики.
Таким образом, контактные линзы являются удобным методом временной зрительно-функциональной реабилитации пациентов; КЛ оказывают многофакторное воздействие на все структуры глазной поверхности, вызывая развитие артифициального синдрома «сухого глаза». Оценка степени патологического влияния КЛ на глазную поверхность, на наш взгляд, является необходимым условием подготовки пациентов к КРО с целью минимизации вероятности осложнений в послеоперационном периоде и получения максимально возможных клинико-функциональных результатов.
Страницы: 1 2