Е.А. Клещева1, Г.М. Чернакова1, А.Д. Румянцев2, Е.В. Ширшова2, А.С. Обрубов2, О.Е. Ильюхин2, И.Г. Бурденко2
1Кафедра офтальмологии ГБОУ ДПО РМАПО Минздрава России;
2Филиал № 1 «Офтальмологическая клиника» ГБУЗ ГКБ им. С.П. Боткина ДЗМ
Вирус ветрянки-зостер (ВВЗ), как правило, вызывает два разных по своим клиническим проявлениям заболевания — ветряную оспу и Herpes Zoster (опоясывающий лишай).
У детей при ветряной оспе может в 3-5% наблюдаться поражение роговицы [1]. После стихания клинической картины ветряной оспы ВВЗ мигрирует в чувствительные ганглии, «оседая» в ядрах нейронов до момента возможной реактивации. Если реактивация ВВЗ произошла из тройничного узла с поражением его первой (глазной) ветви, то развивается так называемый Herpes Zoster Ophthalmicus (HZO) — симптомокомплекс, включающий поражение участка кожи и тканей глаза [1-3].
Особой, и наиболее драматичной, формой внезапной активизации ВВЗ является острый некроз сетчатки, причем этот вирус занимает лидирующие позиции в качестве причины этого состояния. На втором месте после ВВЗ в этиологии ОНС стоят вирусы простого герпеса, еще реже упоминаются цитомегаловирус (ЦМВ) и вирус Эпштейн-Барр (ВЭБ) [4-6]. Острый некроз сетчатки — общепринятое название синдрома, фактически включающее последовательное быстрое развитие переднего увеита, витреита, некротических локусов на периферии сетчатки, сливающихся в дальнейшем в «кольцевидный» некроз за пределами сосудистых аркад и неврита зрительного нерва. Частым исходом ОНС бывает воронкообразная отслойка сетчатки.
В настоящем сообщении представлен клинический случай одностороннего острого некроза сетчатки, вызванного одномоментно интраокулярной активацией ВВЗ и ВЭБ.
Пациентка С., 59 лет, обратилась в отделение неотложной помощи с жалобами на снижение зрения левого глаза 26.03.2015 г. С диагнозом «OS — нейроувеит неясной этиологии (вирусный?). Некроз сетчатки» госпитализирована в городскую клиническую больницу им. С.П. Боткина ДЗМ, филиал № 1. Из анамнеза заболевания установлено, что 18.03.2015 г. на фоне повышения температуры тела у пациентки появилось покраснение левого глаза, при этом симптомы поражения верхних дыхательных путей отсутствовали. Обратилась к офтальмологу в поликлинику по месту жительства, где был поставлен диагноз «OS — острый иридоциклит» и назначены парабульбарные инъекции дексаметазона. Спустя двое суток (20.03.2015 г.) пациентка заметила снижение зрения левого глаза, к специалисту обратилась только 26.03.2015 г., где было рекомендовано стационарное лечение.
Из анамнеза жизни: пациентка отмечает наличие периодических вертебралгий и паравертебралгий, патологии коленных суставов (около 8 лет назад проводилась процедура пунктирования правого коленного сустава с эвакуацией синовиальной жидкости). В 2000 г. — аппендэктомия с осложненным послеоперационным течением, вследствие которого произведено повторное оперативное вмешательство. В отдаленном послеоперационном периоде отмечались явления спаечной болезни. Герпетический анамнез — спокойный. Со слов, пациентка страдает пищевой аллергией.
Офтальмологический статус при поступлении. Острота зрения правого глаза — 0,4, коррекция сферической линзой +1,0 до 0,8; левого глаза — неправильная светопроекция. Внутриглазное давление: ОD — 19 и OS — 22 мм рт.ст. Критическая частота слияния мельканий: OD = 40 Гц, OS — не определяется.
OD: структуры переднего сегмента без видимой патологии.
OS: смешанная инъекция, на эндотелии роговицы мелкие «сальные» преципитаты в виде треугольника, передняя камера средней глубины, влага опалесцирует (клеточная реакция влаги передней камеры 2+), радужка отечная, задние синехии. Хрусталик с начальными помутнениями, на передней капсуле глыбки пигмента. В стекловидном теле клеточная реакция 2+.
Офтальмоскопия. OD: диск зрительного нерва (ДЗН) бледно-розовый, границы четкие, физиологическая экскавация. Артерии сужены, вены расширены (отношение диаметра артерии к диаметру вены — 1:3). Макулярная область без патологии. Видимая периферия — на 6 часах участок хориоретинальной атрофии с четкими границами, размерами ДЗН.
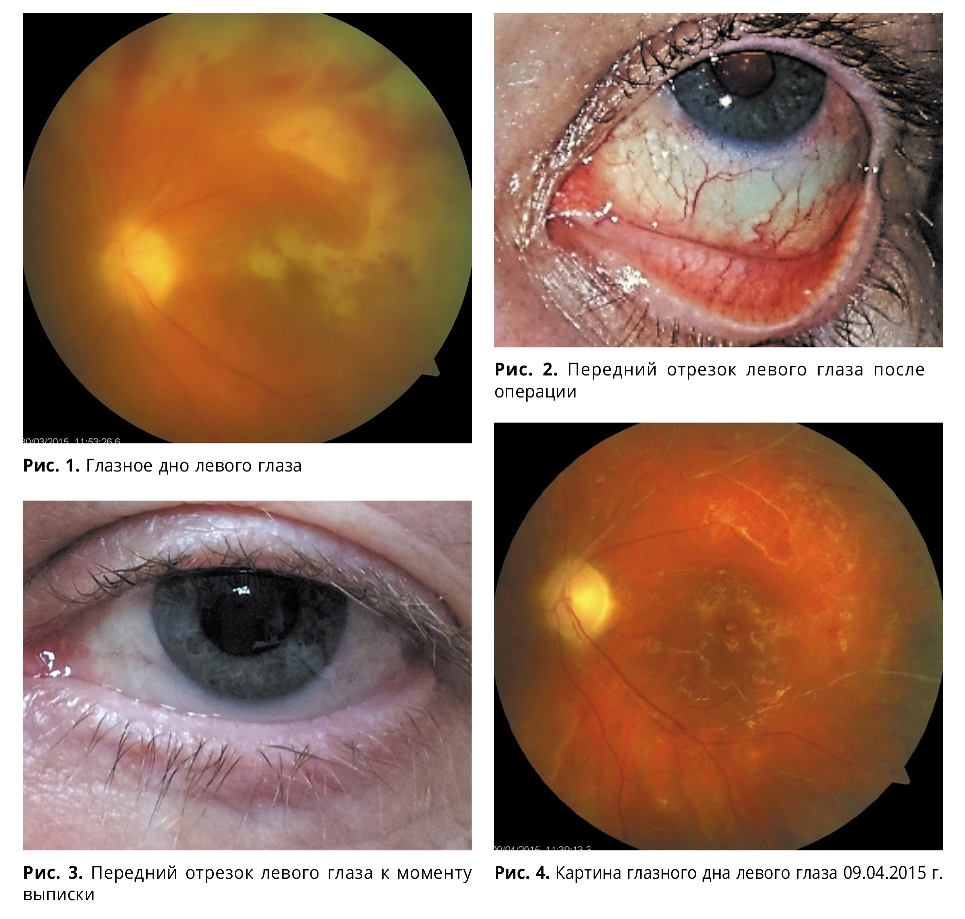
OS: ДЗН границы стушеваны, отечный, бледный. Структуры глазного дна «за флером», дифференцируются нечетко. Артерии верхне-височной и верхне-назальной сосудистой аркад — кровоток отсутствует. В центральной зоне и на периферии сетчатки формируются обширные поля некроза желто-белого цвета, имеющие тенденцию к слиянию (рис. 1). По ходу сосудистых аркад — геморрагии и плазморрагии.
Эхография (26.03.2015 г.). В стекловидном теле интенсивный выпот слева.
Рентгенография придаточных пазух носа (26.03.2015 г.) — без патологических изменений.
Рентгенография органов грудной клетки (05.04.2015 г.). Легочные поля без видимых очаговых и инфильтративных изменений.
С помощью методов лабораторной диагностики у пациентки были исключены следующие инфекции: сифилис, СПИД, вирусные гепатиты, хламидиоз, уреаплазмоз, токсоплазмоз. В то же время — выявлены повышенные титры сывороточных иммуноглобулинов класса G к вирусу варицелла-зостер (>4000; N<150), цитомегаловирусу (101; N<6), вирусу Эпштейна-Барра (>750; N<20). Кроме того, обнаружено носительство аллеля 27 в локусе B генов HLA I класса.
Общий анализ крови, общий анализ мочи и коагулограмма — в пределах нормы. Отмечалось повышение глюкозы крови до 6,78 ммоль/л при поступлении с последующим снижением до 3,64 ммоль/л.
По совокупности выявленных глазных симптомов, жалоб, анамнеза заболевания, данных инструментальных и лабораторных методов исследования нами выставлен клинический диагноз: острый некроз сетчатки герпес-вирусной этиологии (ВВЗ+ВЭБ), сопровождающийся классической триадой симптомов (передний увеит с сальными преципитатами и задними синехиями, витреит и ретиноваскулит).
С первого дня поступления в стационар пациентке была назначена местная (дексазон) и системная кортикостероидная (парентеральная) терапия; антибиотикотерапия (аминогликозиды местно, препараты фторхинолонового ряда парентерально); противогрибковые препараты (нистатин); мидриатики (атропин 0,1% субконъюнктивальные инъекции, цикломед — инстилляции); витаминотерапия (аскорбиновая кислота); сосудистая терапия (реополиглюкин, этамзилат). После того как были получены результаты лабораторных маркеров реактивации герпес-вирусной инфекции, в схему лечения были включены противовирусные препараты (ацикловир per os, ганцикловир внутривенно).
На фоне проводимой интенсивной терапии динамика воспалительного процесса в первые дни привела к некоторой стабилизации воспалительного процесса, но повторное проведение эхографии 06.04.2015 г. выявило нарастающую клеточную инфильтрацию в стекловидном теле и угрозу отслоения сетчатки.
Учитывая интенсивность воспалительного процесса в левом глазу, эхо-признаки начинающейся отслойки сетчатки, данные лабораторных исследований, отрицательную динамику заболевания на фоне проводимой медикаментозной терапии было принято решение прибегнуть к хирургическому лечению (субтотальной витрэктомии) с целью сохранения остаточных зрительных функций. 06.04.2015 г. на левом глазу проведена закрытая субтотальная витрэктомия с введением перфторорганического соединения (ПФОС) в витреальную полость с целью мобилизации центральной зоны и тампонадой тяжелым силиконовым маслом. Результаты лабораторного исследования стекловидного тела и субретинальной жидкости пациентки показали наличие ДНК вируса варицелла-зостер и вируса Эпштейна-Барра (метод ПЦР), что позволило подтвердить герпес-вирусную природу воспалительного процесса и продолжить комплексную медикаментозную терапию с использованием аналогов нуклеозидов.
В послеоперационном периоде в OS сохранялись активные явления переднего увеита (рис. 2), в связи с чем пациентка была дообследована, обнаружена ДНК уреаплазмы (слеза и моча), назначена пероральная терапия доксициклином. На фоне комплексной терапии отмечалась положительная динамика в ходе инфекционного процесса: гиперемия конъюнктивы уменьшилась, преципитаты на эндотелии роговицы регрессировали, прозрачность влаги передней камеры восстановилась (рис. 3). Зрение левого глаза при выписке — движение руки у лица, ВГД — пальпаторно — норма.
Картина глазного дна (09.04.2015 г.) левого глаза также свидетельст-вовала о купировании воспалительного процесса: ДЗН бледный, границы стушеваны. Отек ткани сетчатки уменьшился, сетчатка бледная, но прилежит на всем протяжении. Кровоток по носовым и верхне-височной артериям отсутствует, по нижне-височной — частично сохранен (рис. 4).
Заключение
В представленном клиническом случае диагноз острого некроза сетчатки был подтвержден обнаружением ДНК ВВЗ и ВЭБ в субретинальной жидкости и стекловидном теле методом ПЦР (одномоментно ДНК ВПГ 1 и 2 типов, ЦМВ, герпесвируса 6-го типа, уреаплазмы, хламидии и микоплазмы не выявлена). Кроме того, высокие титры сывороточных иммуноглобулинов G к данным представителям к ВВЗ и ВЭБ, выявленные в первые дни заболевания, безусловно, послужили подсказкой в диагностике заболевания, что позволило свое-временно начать адекватную противовирусную терапию. Проведение субтотальной витрэктомии с силиконовой тампонадой на фоне адекватной противовирусной и антибактериальной в пред- и после-операционном периодах позволило сохранить глаз как орган и остаточные зрительные функции.
Литература
- Майчук Ю.Ф. Клинические формы и лечение кератитов, вызываемых вирусом варицелла-зостер // Вестник офтальмологии. – 2003. – № 6. – С. 35-38.
- Синдром «красного глаза»: практ. руководство для врачей-офтальмологов / Под ред. Д.Ю. Майчука. – М., 2010. – 108 с.
- Чернакова Г.М., Клещева Е.А., Семенова Т.Б. Герпесвирусы в офтальмологии // Вестник офтальмологии. – 2014, – № 4. – С. 127-131.
- Bonfioli A., Eller A. Acute Retinal Necrosis // Seminars in Ophthalmology. – 2005. – Vol. 20. – P. 155-160.
- Wong R., Cunningham E. Diagnosing and Managing Acute Retinal Necrosis // Retinal Physician. – 2013. – Vol. 10. – P. 38-45.
- Roquelaure D., Harbarth S., Schutz J.S. et al. [Epstein-Barr virus associated acute retinal necrosis] // Ophthalmologe. – 2006, Feb. 23. [Epub ahead of print].
Сборник научных трудов «190 лет. Московская глазная больница», Москва, 2016 г.