А.Ю. Слонимский
Филиал № 1 «Офтальмологическая клиника» ГБУЗ ГКБ им. С.П. Боткина ДЗМ
Больная Б., 75 лет, находилась на стационарном лечении в I офтальмологическом отделении ГБУЗ ОКБ Департамента здравоохранения г. Москвы с 12.11.2013 г. по 18.11.2013 г. (сейчас — Филиал № 1 ГБУЗ ГКБ им. С.П. Боткина).
Диагноз: ОD — меланома хориоидеи Т3N0M0 (прогрессирование с 2012 г.), гемофтальм, артифакия, открытоугольная IIIа глаукома; ОS — помутнение сквозного роговичного трансплантата, артифакия, оперированная открытоугольная IIIа глаукома, ВМД (сухая форма).
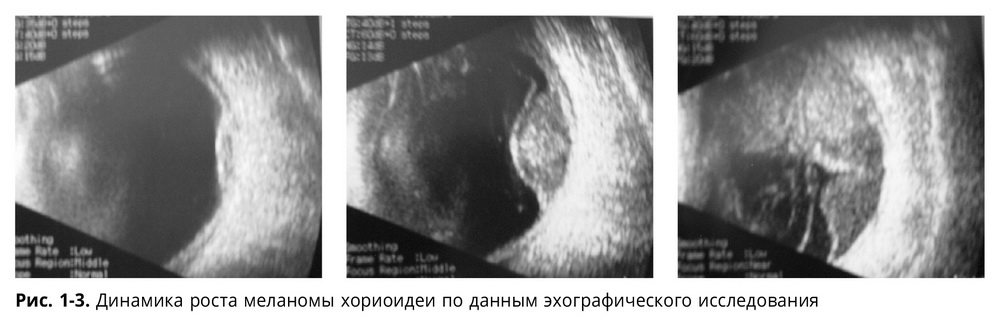
История болезни. Образование хориоидеи ОD выявлено в 2006 г. (h — 1,29 мм, d — 5,70 мм), лечение не проводили, так как любое вмешательство привело бы к снижению зрения на единственном видящем глазу. С 2006 по 2012 гг. образование хориоидеи находилось в стационарном состоянии (Vis OD=0,2), с 2012 г. — отмечен рост образования. Динамика роста меланомы хориодеи по данным эхографического исследования представлена на рис. 1-3.
При поступлении: Vis OD=0 (ноль), Vis OS = светоощущение с правильной проекцией света. Биомикроскопически: ОD — смешанная инъекция, расширение эписклеральных сосудов на 8 часах, субконъюнктивально пигментированный очаг 2×3 мм с четкими границами на 7.30 часах в 5 мм от лимба. Роговица прозрачная, передняя камера средней глубины, влага прозрачная, радужка субатрофична, на ее поверхности по всей окружности дополнительных образований нет (рис. 4-5).
Зрачок круглый, реакция на свет отсутствует, заднекамерная ИОЛ в капсульном мешке, центрирована, в стекловидном теле — кровь, рефлекса нет, глазное дно не просматривается. Эхография OD от 12.11.2013 г.: «+» ткань H max = 8,29 мм, D=21,77 мм, гемофтальм.
На OS в 2008 г. была проведена операция — сквозная субтотальная кератопластика по поводу псевдофакической буллезной кератопатии на глазу с открытоугольной оперированной IIIа глаукомой. Трансплантат сохранял прозрачность около 2 лет с остротой зрения около 0,04. В дальнейшем отмечалось постепенное помутнение трансплантата с его васкуляризацией и снижением остроты зрения OS до светоощущения с правильной проекцией (рис. 6).
Проведена совместная консультация академика РАН А.Ф. Бровкиной и профессора А.Ю. Слонимского: учитывая расположение опухоли у нашей пациентки в зад-них отделах глаза, крайне низкий риск имплантационных очагов на неизмененной роговице, а также низкую вероятность отторжения и помутнения аутотрансплантатов, решено провести энуклеацию правого слепого глаза с меланомой хориоидеи с предварительной коагуляционной блокировкой зоны выхода в преэкваториальной зоне и одномоментную сквозную аутотрансплантацию роговицы с OD на OS. Цель аутокератопластики — попытка улучшения функций единственного левого глаза с остаточными зрительными функциями (Vis OS = светоощущение с правильной проекцией) с васкуляризированным мутным трансплантатом, оперированной компенсированной далеко зашедшей глаукомой, артифакией и ВМД.
Необходимо отметить, что при подобной васкуляризации мутного роговичного трансплантата (рис. 7) прогноз в плане прозрачного приживления при проведении сквозной рекератопластики донорской роговицей плохой.
13.11.2013 г. проведена операция: энуклеация OD с одномоментной сквозной аутоторансплантацией роговицы OD на OS (хирурги: доцент О.Ю. Яценко и профессор А.Ю. Слонимский). Операция протекала без осложнений. При выкраивании трансплантата на обоих глазах использован трепан дм 8,0 мм. Трансплантат фиксирован 8 узловыми и 1 непрерывным швом 10/0 — нейлон.
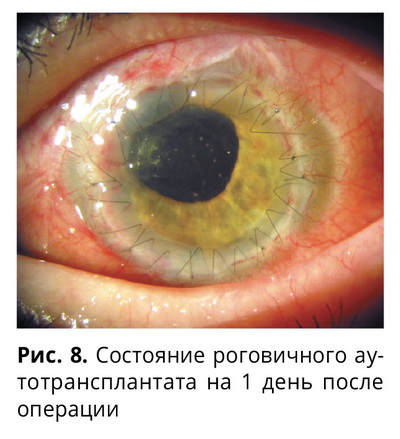
При осмотре на первый послеоперационный день (рис. 8): Vis OS = счет пальцев на расстоянии 20 см, Tensio OS — N (пальпаторно). OS — глаз умеренно раздражен, отделяемого нет, сквозной роговичный трансплантат прозрачен, имеются единичные складки десцеметовой оболочки, роговичные швы чистые, адаптация трансплантата хорошая, передняя камера средней глубины, влага ее прозрачная. Зрачок несколько неправильной формы, около 3,5 мм, базальная колобома радужки на 12 часах, заднекамерная ИОЛ находится в стабильном, правильном положении, на глазном дне — ДЗН с серым оттенком, глаукоматозная экскавация 0,9; в центральной зоне сетчатки — сухие дистрофические очаги. Справа —легкий послеоперационный отек и гематома век, анофтальм, отделяемого практически нет, конъюнктивальная полость чистая. 15.11.2013 г. полость протезирована.
Заключение гистологического исследования: постэкваториальная пигментированная грибовидной формы меланома хориоидеи веретеноклеточная типа В. Прорастание вдоль заднего эмиссария почти на всю толщу склеры.
Состояние глаза после антиглаукоматозной операции. Артифакия. Вторичная отслойка сетчатки.
В просмотренных срезах выхода опухоли за пределы фиброзной капсулы глаза не выявлено. На склере, где клинически был заподозрен «выход» опухоли — обнаружено кровоизлияние в тканях и полнокровные сосуды.
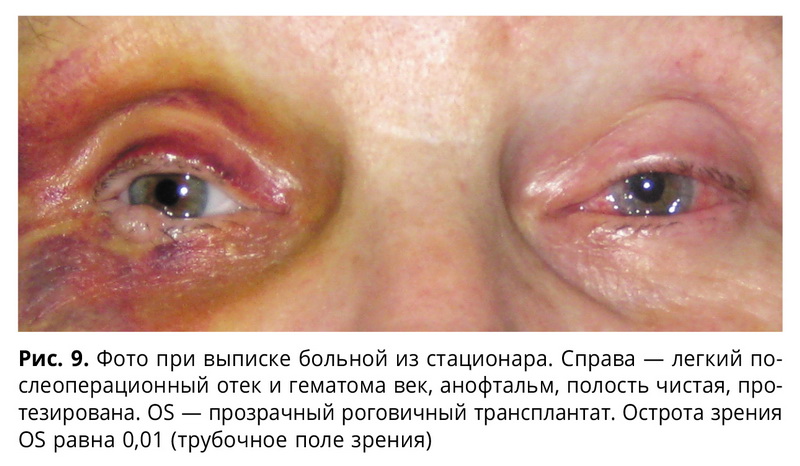
При выписке 18.11.2013 г. (рис. 9).
Vis OS = 0,01 (трубочное поле зрения); Tensio OS — N (пальпаторно). OS — глаз практически спокоен, роговичный трансплантат прозрачен, эпителизация полная, швы чистые, передняя камера нормальной, средней глубины, влага передней камеры прозрачная, заднекамерная ИОЛ — в стабильном положении, в остальном Status idem. Правая конъюнктивальная полость чистая, протезирована. Больная передвигается сама, без посторонней помощи, рекомендации по закапыванию назначенных капель выполняет.
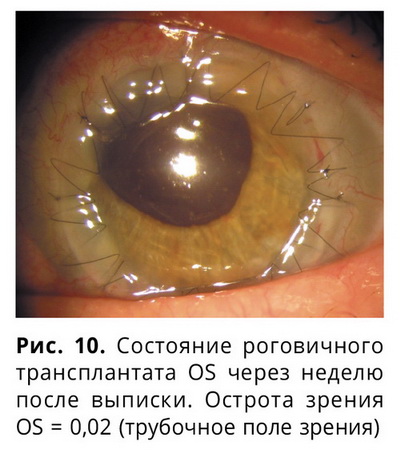
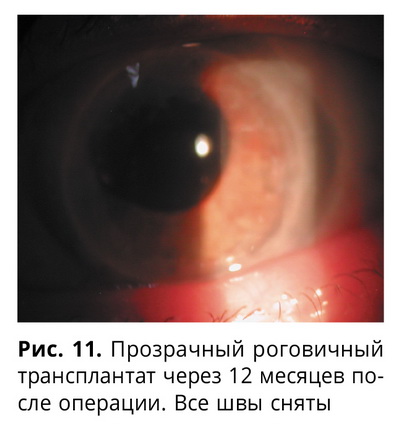
Через неделю острота зрения повысилась до 0,02 с трубочным полем зрения, левый глаз практически спокоен, трансплантат прозрачен (рис. 10). Через 12 месяцев после операции трансплантат сохранял прозрачность (рис. 11).
Анализ и обсуждение клинического случая
Оптическая часть роговицы является аваскулярной. Однако при патогистологическом исследовании удаленных по поводу увеальной меланомы глаз в ряде случаев встречается диссеминация опухолевых клеток, в том числе и с формированием имплантационных очагов на роговице. По данным литературы, это встречается крайне редко. При анализе 402 энуклеированных в ОКБ по поводу увеальной меланомы глаз за период с 2003 по 2013 гг. только на 4 глазах имплантационные очаги встретились в передних отделах глазного яблока (0,99%), а имплантационный очаг на роговице отмечен только у 1 пациента с меланомой, прорастающей плоскую часть цилиарного тела (0,25%).
До широкого внедрения в клиническую практику идеи академика В.П. Филатова использовать для трансплантации кадаверную роговицу человека основным источником донорского материала были энуклеированные слепые глаза, а в редких случаях — глаза близких родственников. Надо отметить, что во всем мире существуют жесткие ограничения для использования роговицы доноров для кератопластики. Так, при наличии любого онкологического заболевания, глаза доноров считаются непригодными для кератопластики. Учитывая серьезные сложности в получении донорского материала в последние годы, офтальмохирург должен всегда обращать внимание на состояние парного глаза. При полной слепоте парного глаза с наличием здоровой роговицы необходимо оценивать и возможность аутокератопластики. В своей практике мы проводили аутокератопластику дважды: в одном случае, используя прозрачную роговицу со слепого глаукомного глаза и в одном случае — при рубцующем пемфигоиде. В случае рубцующего пемфигоида мы провели донорскую кератопластику для слепого глаза (с целью сохранения глаза как органа) и пересадку роговицы со слепого глаза на функционально сохранный с мутной роговицей. Прозрачное приживление было достигнуто в обоих случаях.
Заключение
Анализируя вышеописанный клинический случай, мы хотели показать, что при наличии опухоли заднего отрезка глаза без прорастания в передний отдел и при помутнении роговицы парного глаза (васкуляризированный мутный трансплантат) существует редкая возможность провести аутокератопластику с практически гарантированным прозрачным приживлением трансплантата и улучшением зрительных функций.
Сборник научных трудов «190 лет. Московская глазная больница», Москва, 2016 г.