Трахоматозный диспансер в то время в Белебее занимался только лечением трахомы?
Нет. Название не должно вводить в заблуждение! Уже тогда диспансер занимался всеми основными глазными патологиями. Смена названия в 1988 году была связана с тем, что к тому времени в Советском Союзе трахома – это опасное инфекционное глазное заболевания – уже была практически ликвидирована. Поэтому Трахоматозный диспансер получил статус офтальмологического отделения районной больницы.
Расскажите, пожалуйста, о своих первых шагах в Белебее в качестве оперирующего офтальмолога?
Мне всегда хотелось работать на родине, в родном городе. Но, прямо скажу, первые годы были непростыми. У нас тогда фактически ещё не было микрохирургии. Не было ни одного микроскопа. Вернее, имелся самодельный микроскоп, переделанный из щелевой лампы.
Но хирургические вмешательства всё-таки проводились?
Мы тогда осуществляли интракапсулярную экстракцию катаракты. Не экстракапсулярную, а именно интракапсулярную. Т.е. хрусталик удалялся вместе с капсульным мешком. Разумеется, искусственные хрусталики в те годы не имплантировались. Поэтому после операции пациенты были вынуждены носить очки с тяжёлыми стёклами.
Конечно, меня эта ситуация огорчала. С чем я столкнулся? В Уфе в то время уже осуществляли экстракапсулярную экстракцию катаракты (это была в то время современная, актуальная методика), а у нас в Бельбее – только интракапсулярную. Эта операция более травматичная.
Почему в Белебее тогда нельзя было проводить экстракапсулярную экстракцию катаракты?
Для экстракапсулярной экстракции требуется операционный микроскоп. Поскольку микроскопа у нас не было, то катаракту приходилось удалять вместе с капсульным мешком.
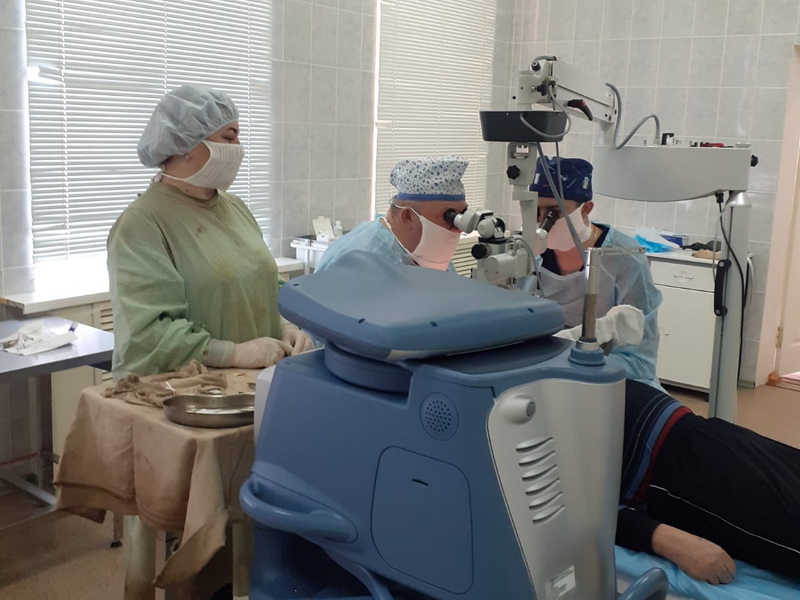
В операционной вместе с младшим сыном
Как же решалась эта проблема?
Когда в 1988 году меня назначили заведующим офтальмологическим отделением, было очевидно, что приобретение операционного микроскопа – одна из первоочередных задач. Но получить его удалось только в 1991 году, в последние месяцы существования Советского Союза. Это была продукция Ленинградского оптико-механического завода (ЛОМО). Достойный микроскоп!
Это был, вне всякого сомнения, большой шаг вперёд! Что изменилось в нашей работе после получения микроскопа? Он позволил делать более деликатные разрезы, накладывать швы с более тонкой нитью. Сразу же после покупки микроскопа мы смогли внедрить экстракапсулярную экстракцию катаракты.
Но понадобилось ещё девять лет, пока в 2000 году в Белебее стали имплантировать искусственные хрусталики.
А разве экстракапсулярная экстракция катаракты не предполагает имплантацию искусственного хрусталика?
Для ведущих офтальмологических клиник это было действительно так. Но в девяностые годы в России был существенный дефицит хрусталиков. Мы в Белебее начали имплантировать ИОЛ, когда в Уфе началось их производство. Уже потом пришло время импортных хрусталиков.
Когда была внедрена факоэмульсификация катаракты?
В 2011 году. Я прошёл обучение в Wetlab Санкт-Петербургского филиала МНТК. Нашим руководителем был д.м.н., профессор Ю.В. Тахтаев. Выражу не только своё мнение, но и всех одногруппников, с которыми вместе мы постигали факоэмульсификацию: нам очень повезло в том, что Учителем в этой сфере стал именно Юрий Викторович. Блистательный хирург, успешный учёный-исследователь, прекрасный методист.
Ю.В. Тахтаев не только виртуозно владеет этой технологией – включая самые тяжёлые, нестандартные случаи! – но и как лектор, как педагог прекрасно понимает, что именно может вызвать трудности у слушателей. Поэтому учёба доставила большое удовольствие!
На первых порах мне было нелегко отказаться от экстракапсулярной экстракции и перейти на факоэмульсификацию, но постепенно все трудности удалось преодолеть!
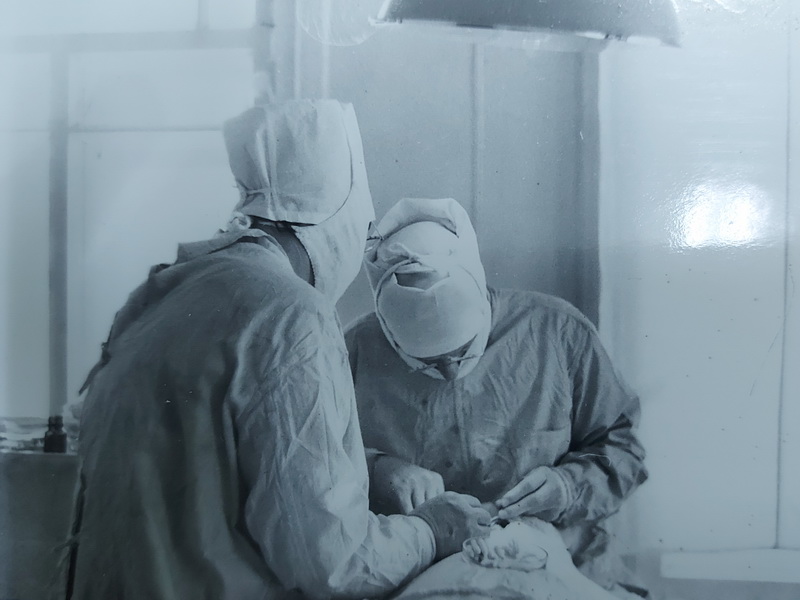
В начале славного пути...
Что вызвало у Вас трудности при освоении факоэмульсификации катаракты?
Я был инициатором внедрения этой технологии в нашей клинике. Мне хотелось ей заниматься. Быстро освоил теоретическую часть и мануальные навыки. Но потребовалась значительная психологическая перестройка. Всё-таки больше четверти века я оперировал через большие разрезы. Факоэмульсификация катаракты предполагает, что все манипуляции в органе зрения происходят через малый разрез. Именно это обстоятельство создаёт некоторые трудности.
Но отличный результат, возможность помочь пациентам на более высоком уровне является наградой за все усилия и труды!
Наш разговор даёт возможность не только познакомиться с обстоятельствами Вашей жизни, но и вспомнить о важных этапах развития отечественной офтальмологии, в частности, катарактальной хирургии: интракапсулярная экстракция ‒ экстракапсулярная экстракция ‒ факоэмульсификация. Переход к каждому новому этапу требовал и технологического перевооружения, и овладения новыми знаниями и навыками, и психологической перестройки… Как сейчас работает офтальмологическое отделение Белебеевской ЦРБ?
У нас 20 коек в стационаре и ещё 10 коек в дневном стационаре. Работают два доктора. До недавнего времени оперировал только я. Ежегодно провожу по 450-500 операций.
В отделении осуществляются все наиболее распространённые хирургические вмешательства на переднем отрезке глаза, успешно проводится консервативное лечение. С недавнего времени осуществляется интравитреальное введение ингибиторов ангиогенеза второго поколения.
На сегодняшний день техническое оснащение отделения, которое у нас имеется, позволяет успешно решать поставленные перед нами задачи. Разумеется, каждый заведующий отделением – и я не являюсь исключением – стремится к дальнейшей модернизации.
У нас успешно развивается творческое взаимодействие с Институтом глазных болезней в Уфе. И я, и другие башкирские офтальмологи регулярно приезжаем в УфНИИ ГБ. Коллеги из Уфы посещают Белебей. Время от времени у нас в операционной проводят хирургические вмешательства опытные офтальмохирурги из уфимского института. Такой обмен опытом нельзя не приветствовать!
Думаю, что в ближайшее время хирургическая активность отделения существенно увеличится, т.к. к работе приступил мой сын, Богдан Олегович. Он также как и я окончил Башкирский государственный медицинский университет, два года обучался в Уфе в клинической ординатуре.
Кстати, мой старший сын, Артём Олегович, тоже офтальмолог, офтальмохирург. Он окончил Новосибирский государственный медицинский университет. В настоящее время работает в Новосибирском филиале МНТК. Недавно ‒ к радости всех членов нашей семьи! – стал кандидатом медицинских наук. Таким образом, Артём стал первым членом нашей семейной медицинской династии с учёной степенью.
Думаю, что решение Богдана связать жизнь с медициной связано не только с моим примером, но и его старшего брата.
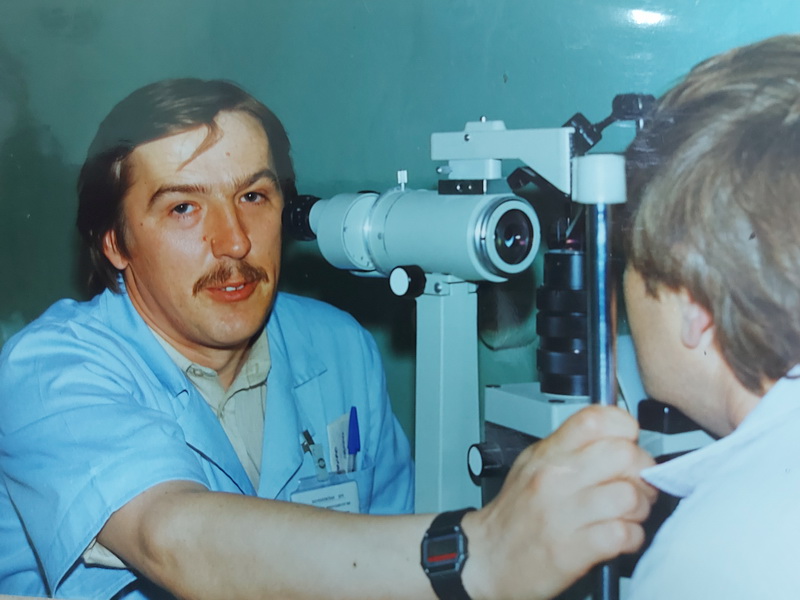
Б.О. Диреев
Вы рекомендовали сыновьям пойти по Вашим стопам?
Это было их собственное решение. Но, вероятно, мой жизненный и профессиональный опыт оказался полезным! Когда они уже учились в вузе, то, конечно, и с Артёмом, и с Богданом мы говорили о будущей медицинской специальности. Обоих заинтересовала именно офтальмология, офтальмохирургия.
Хотелось бы попросить Вас рассказать о каких-то случаях из медицинской практики последних лет, которые врезались в память.
Однажды к нам «Скорая помощь» привезла мужчину-животновода, работника совхоза. Он находился в здании птицефермы, где в стенах имеются вентиляционные шахты. Пациент по какой-то причине засунул голову непосредственно в это углубление в стене. Вероятно, он хотел разобраться с работой вентилятора, что-то исправить или провести уборку. В это время вентилятор неожиданно для всех заработал.
Что стало итогом? Скальпирующая рана лица. В операционной собрались сразу три хирурга. Хирург-ЛОР, челюстно-лицевой хирург (стоматолог) и я.
Почему этот случай мне запомнился? С медицинской точки зрения он не представлял для меня особых сложностей. Взаимодействие с коллегами-хирургами тоже является составной частью нашей работы. Здесь нет ничего нового. Но такая ситуация не может оставить равнодушным. Конечно, я переживал за пациента. Когда его к нам привезли, то вместо лица у него была сплошная рана!
Здесь требуется экстренная помощь. Когда хирурги начинают работать – они часто не знают, с чем придётся столкнуться в ходе операции. Такая специфика работы! Мы знаем, какую помощь необходимо оказать пациенту, но порой трудно давать долгосрочный прогноз, какие последствия окажет травма на его дальнейшую жизнь. Сможет ли он полностью восстановиться или окажется инвалидом?
У пациента-животновода пострадал орган зрения?
У него была рваная рана верхних век, нижних век, околобровной области. Всё лицо было ранено! Но, к счастью, орган зрения не пострадал. Была травма носовой перегородки, другие травмы… Но в итоге всё обошлось! Уже в конце операции нам стало понятно, что пациент сможет вести нормальную жизнь.
Конечно, шрамы на лице у него останутся до конца жизни… Но лицо не изуродовано, не обезображено. Уже на операционном столе, когда мы закончили работу, человек стал снова похож на самого себя!
Это не может не радовать хирурга!
Потом я его ещё осматривал после операции. Придаточный аппарат глаза функционировал нормально. У меня было приятное чувство, что удалось эффективно помочь человеку!
Расскажу ещё об одном запомнившемся случае. Мне сообщили, что нужно приехать в хирургический корпус, который расположен на другом конце нашего города. Туда доставили пациента после ДТП ‒ проникающее ранение глазного яблока. Надо зашивать! Но оказалось, что в операционной хирургического корпуса нет микроскопа.
Что делать? Мне сказали, что этажом ниже, в гинекологическом отделении, имеется кольпоскоп. Это специальный микроскоп для детального осмотра шейки матки. Возникла идея использовать его для экстренной офтальмологической операции. И всё получилось успешно!
Что ещё запоминается? Конечно же, взаимодействие с пожилыми людьми, которым приходится оперировать перезрелую катаракту. В этом случае часто человеку до операции трудно ориентироваться в пространстве. А потом люди прозревают! Это дарит пациенту и хирургу яркие эмоции!
Конечно же, не могу не сказать об эффективном использовании ингибиторов ангионегеза, которые дают прекрасные результаты при офтальмологических осложнениях сахарного диабета и ряде других заболеваний.
Недавно мы провели три интраветриальных инъекции мужчине 76 лет. У него глаукома, сахарный диабет. Из-за глаукомы один глаз ослеп. Острота зрения на единственном глазу до начала лечения составляла всего 5%. После трёх инъекций она составила 20%. Вот такой результат, говорящий сам за себя!

На конференции «Восток-Запад» в Уфе
Олег Константинович, у Вас есть жизненный девиз?
У меня нет жизненного девиза, но есть жизненный принцип: постоянно
ставлю перед собой новые задачи, двигаюсь вперёд!
Позвольте пожелать Вам успехов на этом пути на благо российского здравоохранения и Вашего родного Белебея!
Беседу вёл Илья Бруштейн
Фотографии из архива О.К. Диреева
Страницы: 1 2






