Пациенту с врожденным анофтальмом необходимо не только сформировать конъюнктивальную полость, но и культю. Как правило, это происходит в возрасте пяти-шести лет.
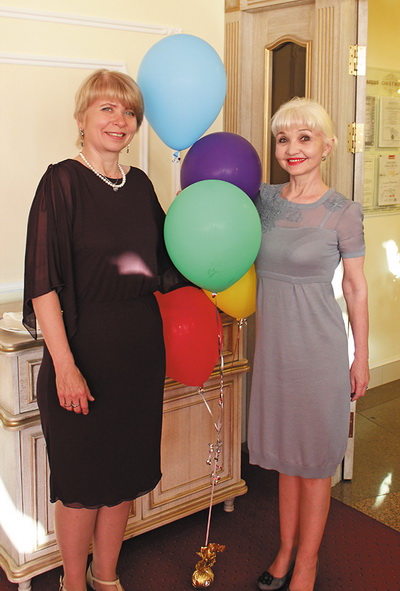
К.м.н. И.А. Сироткина и д.м.н., профессор В.У. Галимова
— Вы сказали, что глазное протезирование необходимо начинать уже в возрасте одного-трёх месяцев. А что делать в том случае, если время упущено?
— Необходимо понимать, что при анофтальмах и микрофтальмах своевременное протезирование обеспечивает правильное формирование черепной коробки. Ребёнок растёт с гармоничными чертами лица… Если упустить время, то есть опасность необратимых последствий развития асимметрии лица, опасность уродства.
Разумеется, и офтальмохирурги, и протезисты работают со всеми детьми. Но чем раньше начать протезирование, тем лучше будет эффект! Мне бы хотелось, чтобы в газете был опубликован портрет нашей пациентки Альфии. Сейчас этой симпатичной, обаятельной девушке-подростку уже 15 лет. Она родилась с односторонним анофтальмом в 2002 году. И мы работаем с ней с самого рождения!
Красивые, гармоничные черты лица Альфии смогли к настоящему времени сформироваться именно потому, что протезирование было начато с самого рождения. Девушка и её мама дали согласие на публикацию фотографии, т.к. они благодарны нашему Центру за проведённую работу. Пример Альфии может быть интересен для многих родителей детей с анофтальмом.

Пациентка и друг
Центра протезирования Альфия
— Оплачивается ли глазное протезирование в рамках ОМС?
— К сожалению, рассчитывать на бесплатное протезирование могут только пациенты с инвалидностью. Это касается и детей. Соответствующие «реабилитационные услуги» должны быть прописаны в «Индивидуальной программе реабилитации и абилитации» (ИПРА) инвалида. Проблема заключается в том, что значительная часть пациентов с анофтальмами и микрофтальмами, а также люди, пережившие удаление глаза (энуклеацию, эвисцерацию, экзентерацию) во многих случаях не имеют право на инвалидность.
Как известно, инвалидность по зрению определяется исходя из зрительных возможностей «лучшего глаза». Наличие или отсутствие второго глаза в расчёт не принимается.

Мой учитель в протезировании —
к.м.н. Виктор Алексеевич Рыжов
— Вы считаете такую ситуацию правильной?
— Я не специалист по медико-социальной экспертизе (МСЭ). Это отдельная область медицины. Но как офтальмохирург и глазной протезист могу сказать, что, по моему мнению, глазное протезирование должно полностью покрываться из средств ОМС. Это должно касаться стандартных глазных протезов. Если человек хочет заказать индивидуальный протез, то совершенно логично, что он оплачивает его из своего кармана. Но стандартным протезом — а в нашей беседе мы уже упоминали, что он имеет не только косметическое, но и медицинское значение! — должно обеспечивать государство.
Собственно говоря, в ряде западных стран, например, в Германии, так и происходит. Там люди получают бесплатные протезы вне зависимости от наличия или отсутствия инвалидности. Принцип ОМС во всех странах мира состоит в разумной достаточности. Государство стремится обеспечить граждан необходимым минимумом медицинских услуг, но при этом не выйти за пределы своих экономических возможностей, избежать злоупотреблений.
Мне думается, что глазное протезирование полностью подходит под эту формулу.
Ни один врач не станет удалять глаз без серьёзнейших медицинских показателей. Поэтому никаких злоупотреблений здесь просто быть не может!
Более того, я бы пошла и дальше… Людям, перенесшим операцию по удалению глаза, нужно установить инвалидность второй группы сроком на один год. Речь идёт не о постоянной, а о краткосрочной инвалидности. Как правило, человеку требуется целый год, чтобы приспособиться к монокулярному зрению. Поэтому совершенно логично, что в течение этого срока ему будет оказана соответствующая поддержка: выплата пособия, участие в реабилитационных мероприятиях.
— Ирина Анатольевна, хотелось бы узнать о Вашей жизни, о Вашем пути в медицине и глазном протезировании.
— Я родилась в 1964 году в городе Златоусте Челябинской области. Папа был главным конструктором. Он — лауреат Государственной премии СССР. Мама работала педагогом, директором школы. Медиков в семье не было. Но уже в пятнадцать лет я решила стать врачом, чтобы «самой быть здоровой и всем людям помогать быть здоровыми». Так я сформулировала жизненную цель.
Поступила в Челябинский медицинский институт. Уже на первом курсе решила стать врачом-офтальмологом. Для меня глаз — самый красивый, самый удивительный, самый загадочный орган человека. После окончания третьего курса у нас была сестринская практика. Я проходила её в офтальмологическом отделении областной больницы. Это время ещё больше укрепило моё желание связать свою судьбу с офтальмологией.

К.м.н. И.А. Сироткина и профессор И.А. Филатова
Интернатуру по офтальмологии я прошла в родном институте. С 1993 года по 2014 год работала врачом-офтальмохирургом в Челябинской областной клинической больнице № 3. В разговорной речи челябинцы называют эту клинику «Больницей Скорой помощи». Клиника действительно специализируется на всех видах травматизма, в том числе на глазном травматизме.
Проводя экстренные офтальмохирургические операции, я стала интересоваться и темой глазного протезирования. К сожалению, при травмах глаза, требующих хирургического вмешательства, в десяти процентах случаев необходимо удаление органа зрения. Довольно часто мы вынуждены расстаться с одним глазом, чтобы сохранить зрение на втором!
Поэтому, наверное, любой офтальмолог, занимающийся оказанием экстренной медицинской помощи, начинает интересоваться протезированием. В 2002 году я стала руководителем лаборатории глазного протезирования. Одновременно продолжалась моя работа в клинике в качестве офтальмохирурга.
В 2014 году после преобразования лаборатории в «Уральский центр глазного протезирования OKORIS» я перестала быть штатным сотрудником клиники, но совместная работа с коллегами-офтальмологами продолжается. Наш Центр располагается на территории больницы. Это удобно для пациентов: в одной месте они могут посетить и врачей-офтальмологов, и мастеров-протезистов.
Кстати, в моей жизни был случай, который навсегда врезался в память. Когда я была ещё подростком, то познакомилась со студентом-одногруппником моей сестры. Крепкий, симпатичный, весёлый парень. Но невозможно было не обратить внимания на его глазной протез. Этот протез смотрелся просто уродливо! Я знала, что у парня из-за протеза есть проблемы с девушками, они его избегали… Мне стало жалко этого молодого человека. И тогда я впервые задумалась о возможностях, недостатках и перспективах глазного протезирования. Разумеется, я не знала, что через много лет сама стану заниматься этой темой.
Ещё один случай, о котором не могу не рассказать. В 1998 году мне довелось побывать на международной офтальмологической конференции в Екатеринбурге. Среди докладчиков были генеральный директор Всероссийского Центра глазной и пластической хирургии, д.м.н., профессор Э.Р. Мулдашев и первый заместитель генерального директора этого медицинского центра, д.м.н., профессор В.У. Галимова.
В их докладах шла речь об использовании разработанного под руководством Э.Р. Мулдашева биоматериала Аллоплант для различных видов офтальмологических операций. Я познакомилась с Эрнстом Рифгатовичем и Венерой Узбековной и обсудила с ними вопрос использования Аллопланта для формирования опорно-двигательной культи при удалении глаза с сохранением белочной оболочки. Меня эта тема очень заинтересовала, как говорится, «задела за живое».






