И.Э. Иошин, А.И. Толчинская, С.А. Дубровская
ФГБУ «Клиническая больница» УДП РФ
Старческая катаракта и возрастная макулярная дистрофия (ВМД) обоснованно считаются одними из самых частых сопутствующих заболеваний глаза у пожилых пациентов [1, 2]. Их объединяет многолетний анамнез заболевания, единый инволюционный патогенез – возрастное нарушение метаболизма и связанные с этим попытки разработать медикаментозные меры профилактики их прогрессирования.
Хирургический аспект сочетания катаракты и ВМД заключается в снижении реабилитационного эффекта экстракции катаракты, в репутационных потерях клиники и хирурга, в сомнении эффективности применения высокотехнологичных ИОЛ (псевдоаккомодирующих, торических) и необходимости экстракции катаракты на парном глазу. В свою очередь экстракция катаракты, особенно без соответствующего медикаментозного сопровождения в послеоперационном периоде, может способствовать прогрессированию ВМД, тем более в сочетании с такими факторами, как сосудистая патология, курение, ожирение и т.д. [3].
Особая ситуация возникает при диагностике у больного с катарактой сопутствующей «влажной» (неоваскулярной) формы ВМД, лечение которой в последние годы успешно проводится на основе анти-VEGF терапии – интравитреальными инъекциями (ИВИ) луцентиса [4]. Что выбрать первым этапом в реабилитации пациента с катарактой и неоваскулярной ВМД – факоэмульсификацию или ИВИ луцентиса? В первом случае есть дополнительный риск прогрессировании отека макулярной области как реакции на хирургическую травму, во втором случае помутнение хрусталика даже в начальной стадии не дает полноценной реабилитации пациента и не позволяет адекватно отслеживать динамику в макулярной области.
Возможным решением в данной ситуации может быть одновременная комбинированная процедура факоэмульсификации, при которой в завершение операции производится первая интравитреальная инъекция, а в дальнейшем «по необходимости» ежемесячно по результатам мониторинга проводятся следующие инъекции [5].
Цель публикации – представить первые результаты и особенности лечения пациентов с катарактой и неоваскулярной ВМД на основе комбинации факоэмульсификации и первой ИВИ луцентиса.
Материалы и методы
Всего под наблюдением находились 18 пациентов с комбинированной патологией – катаракта и «влажная» (неоваскулярная) форма ВМД. Возраст пациентов колебался от 67 до 84 лет (средний возраст – 77,2 года). Большая часть – женщины (10 пациентов).
Диагноз сопутствующей патологии был установлен клинически – на основании биомикроскопии и офтальмоскопии, наличие «влажной» формы ВМД и динамика лечения подтверждались оптической когерентной томографией (ОКТ) на приборе «Stratos» фирмы Carl Zeiss.
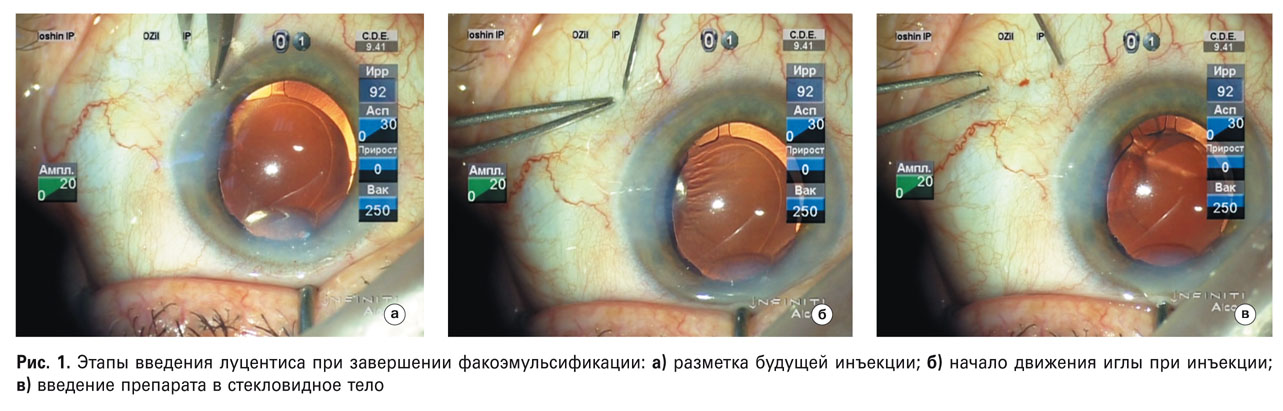
Факоэмульсификация выполнялась на приборе «Infiniti» по традиционной методике с учетом плотности ядра, отличием от стандартной технологии было интравитреальное введение через плоскую часть цилиарного тела луцентиса на завершающих этапах операции (рис. 1).
Непосредственно ИВИ проводилась в двух вариантах: при первом – инъекция осуществлялась в самом конце операции после вымывания вискоэластика и оводнения разрезов; во втором случае – при наличии вискоэластика в передней камере. Предпочтение в итоге отдано второму варианту, так как в первом варианте при инъекции и введении лекарства отмечены единичные случаи небольшой потери влаги передней камеры и необходимость дополнительного оводнения. В конце операции добивались легкой гипертензии глазного яблока. Поскольку операция проводится под премедикацией, дополнительная инъекция в ее конце спокойно переносится пациентами в отличие от изолированной ИВИ, которая достаточно часто ощущается болезненно.
Результаты
Острота зрения до операции колебалась от 0,02 до 0,3 (средняя острота – 0,16±0,06). Как результат операции острота зрения улучшилась в течение месяца у всех пациентов, однако максимально только до уровня 0,5 (средняя острота зрения – 0,4±0,03). В дальнейшем на протяжении года в процессе анти-VEGF терапии острота зрения дополнительно улучшилась до 0,6.
Внутриглазное давление (ВГД) до операции было в норме. В первые часы после операции ВГД имело обычную тенденцию к незначительному повышению и компенсировалось к концу первых суток аналогично стандартной фако-эмульсификации. При дальнейшем наблюдении ВГД было стабильно.
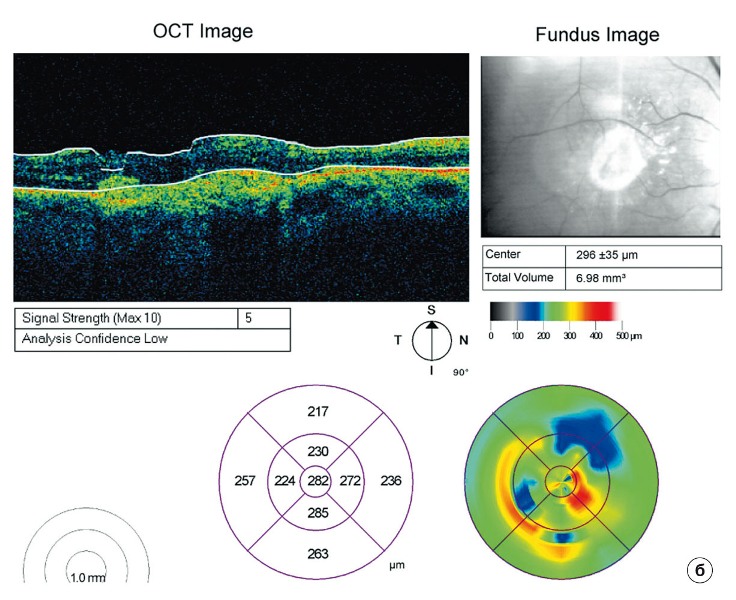
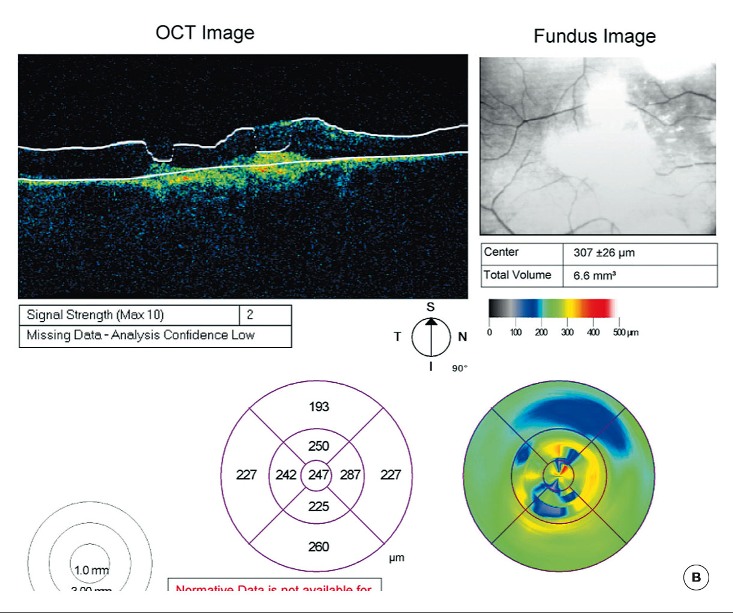
По данным ОКТ толщина сетчатки до операции варьировала от 358 до 435 мкм (среднее значение – 370±32 мкм). Согласно рекомендациям производителя следующие инъекции проводились спустя один месяц после соответствующей проверки остроты зрения и с учетом динамики толщины сетчатки по ОКТ. В процессе лечения на протяжении года отмечен положительный анатомический результат: толщина сетчатки уменьшилась в среднем до 246±23 мкм (от 220 мкм до 267 мкм).
Для иллюстрации приводится клинический пример: пациент Н., 78 лет. Диагноз: возрастная кортикальная катаракта, «влажная» форма ВМД. Проведены ФЭК+ИВВЛ, далее последовательно проведены еще две инъекции луцентиса с интервалом в один месяц (рис. 2).
Обсуждение результатов
Пациенты легко перенесли первую инъекцию, которая выполнялась как заключительный этап операции факоэмульсификации и в то же время была началом последовательной анти-VEGF терапии неоваскулярной ВМД. Согласие пациентов на последующие инъекции происходило более легко, на благоприятном эмоциональном фоне, у пациентов стабильно формировалось приверженность к продолжительному лечению. На результат первой инъекции, безусловно, влияла и оптическая реабилитация, что и создавало предпосылки для большей мотивации пациентов, чем в общей группе пациентов с ВМД.
Острота зрения после операции улучшилась у всех пациентов, однако очевидное ограничение зрительного результата (не более 0,5 – в раннем и 0,6 – в отдаленном периодах) связано с сопутствующей патологией сетчатки. Тем не менее все пациенты выразили удовлетворение от улучшения качества жизни (помимо увеличения остроты зрения, улучшение контрастности и цветовой насыщенности изображения, а также коррекция сопутствующей аметропии).
Подобный комбинированный подход стал возможным при знаковом изменении отношения у части пациентов к своему зрению и поликлинических офтальмологов к степени зрелости катаракты, имеется в виду решение вопроса о необходимости хирургии катаракты при ранних стадиях заболевания. Именно достаточная прозрачность оптических сред позволила применить современную диагностику патологии сетчатки (ОКТ) и определить особенности сопутствующей патологии сетчатки.
С другой стороны, пациенты с комбинированной патологией обратились в клинику большей частью с низкой остротой зрения (от 0,02 до 0,3) при довольно поздней стадии ВМД. Объясняется это тем, что при наличии катаракты поликлинические офтальмологи чаще трактуют жалобы пациентов на снижение зрения постепенным прогрессированием помутнений хрусталика без должного наблюдения за состоянием сетчатки. Именно поэтому в наблюдаемой группе зафиксирована невысокая максимальная острота зрения (не более 0,5) после хирургии катаракты и далее, несмотря на проводимую терапию луцентисом, до 1 года наблюдения острота зрения не превысила 0,6.
Медикаментозное сопровождение комбинированного вмешательства было аналогично стандартной факоэмульсификации, основное внимание было уделено профилактике послеоперационного макулярного отека сетчатки с помощью пролонгированных (до 6-8 недель) инстилляций нестероидных противовоспалительных препаратов (неванак, индоколлир).
С учетом необходимости антибактериальной профилактики комбинированная процедура «факоэмульсификация + ИВИ» также проходила на фоне инстилляций фторхинолона 4-го поколения – вигамокс, которая начиналась за 2 дня до операции и заканчивалась через неделю после нее.
При традиционном (раздельная процедура экстракции катаракты и ИВИ) подходе к лечению пациента с катарактой и неоваскулярной ВМД принятие решения о последовательности вмешательств зависит от весьма условных критериев большего вклада в снижение зрения патологии хрусталика и сетчатки. Преимущественно выбор происходит в пользу экстракции катаракты как потенциально более эффективной процедуры, и дополнительно помутнение хрусталика может маскировать патологию макулы при офтальмоскопиии и ОКТ. Затем только через месяц после экстракции катаракты проводится ИВИ, такой же интервал рекомендуется фирмой-производителем при обратной последовательности.
Заключение
Предложенная комбинированная процедура без принципиального изменения обеих технологий и развития дополнительных осложнений, очевидно, ускоряет процесс реабилитации пациентов с катарактой и ВМД. Отсутствие дополнительных осложнений при выполнении комбинированного вмешательства, совмещенная технологичность выполнения операций позволяет рекомендовать ее в более широкую практику.
Литература
1. Resnikoff S. et al. Bulletin of the World Health Organization.– Nov. 2004.– Vol. 82.– No. 11.– P. 844-852.
2. Gieser S.C., Schein O.D. Cataract epidemiology and world blindness // Curr. Opin. Ophthalmol.– 1993.– Vol. 4. – P. 10-13.
3. Libre P.E. Intraoperative light toxicity: a possible explanation for the association between cataract surgery and age-related macular degeneration // Am. J. Ophthalmol.– 2003.– Vol. 136.– No. 5.– P. 961.
4. Rosenfeld P.J. et al. Ranibizumab for neovascular age-related macular degeneration // N Engl. J. Med.– 2006.– Vol. 355.– P. 1419—1431.
5. Mitchell P., Korobelnik J.F., Lanzetta P. et al. Ranibizumab (Lucentis) in neovascular age-related macular degeneration: evidence from clinical trials // Br. J. Ophthalmol.– 2010.– Vol. 94.– No. 1.– P. 2-13.