А.С. Головин1, А.М. Астапенко1, А.С. Обоёнкова2
1 ГБУЗ «Ленинградская областная клиническая больница», г. Санкт-Петербург;
2 Ленинградский филиал «Нефросовет», г. Санкт-Петербург
АКТУАЛЬНОСТЬ
Залогом успеха витреоретинальной хирургии (ВРХ) при пролиферативной диабетической ретинопатии являются не только профессиональные навыки хирурга и уровень технического оснащения [1, 2], но и выбор оптимального анестезиологического сопровождения [3]. Наибольшую актуальность указанный тезис приобретает при хирургическом лечении пациентов с диабетической нефропатией с исходом в хроническую почечную недостаточность, требующую проведения регулярных сеансов заместительной почечной терапии (ЗПТ).
Указанное состояние не является противопоказанием для ВРХ, но требует четкого понимания изменений в организме пациента, связанных с проведением процедуры гемодиализа, которые могут быть причиной интраоперационных и послеоперационных осложнений. К особенностям, влияющим на ход хирургического вмешательства и его исходы, относятся гипокоагуляция на фоне применения антикоагулянтов и такие ранние постдиализные осложнения, как артериальная гипертензия из–за гиперциркуляции по причине наличия артериовенозной фистулы, неврологические расстройства, проявляющиеся головокружением вплоть до тошноты и рвоты, судороги, уремический зуд, а также синдром «беспокойных» ног [4, 5, 6].
На сегодняшний день в литературе нет четкого представления о методе выбора анестезиологического пособия и типе регионарной анестезии, сроках вмешательства после сеанса гемодиализа и методах подготовки к ВРХ у пациентов с ЗПТ [7].
ЦЕЛЬ
Определение оптимального вида анестезиологического пособия и регионарной анестезии, сроков ВРХ после сеанса гемодиализа, а также методов профилактики осложнений у пациентов, находящихся на ЗПТ.
МАТЕРИАЛ И МЕТОДЫ
Проанализированы результаты хирургического лечения 20 пациентов (20 глаз) с пролиферативной диабетической ретинопатией, получавших ЗПТ. Возраст больных варьировал от 30 до 47 лет. Период наблюдения от 3 месяцев до 5 лет. 13 пациентов страдали СД 1 типа, 7 пациентов – СД 2 типа. Стаж ЗПТ составил от 8 до 40 месяцев, кратность сеансов ГД в соответствии с клиническими рекомендациями – трижды в неделю. Острота зрения до лечения составляла 0,01 и ниже в 7 случаях и 0,04-0,06 в 13 случаях. Два пациента имели единственный глаз. В 7 случаях ранее выполнялась транспупиллярная лазеркоагуляция сетчатки, в 11 случаях неоднократно интравитреально вводился ингибитор ангиогенеза. У всех больных наблюдали частичный или тотальный гемофтальм и витреоретинальную фиксацию с формированием фиброваскулярной ткани, локализующейся в пределах височных сосудистых аркад и на диске зрительного нерва, а также локальную или распространенную тракционную отслойку сетчатки. В ходе сеанса ГД преимущественно использовался низкомолекулярный гепарин (эноксапарин). Эноксапарин вводили до диализа болюсом, это обеспечило нужную реологию крови на время процедуры ГД и после сеанса. Все пациенты прооперированы через 18-20 часов после сеанса гемодиализа. Оперативное вмешательство во всех случаях выполнялось по описанному в литературе стереотипу хирургического лечения ПДР [1, 2] под местной анестезией с «легкой» поверхностной седацией. В качестве местной анестезии применялся перибульбарный блок со смесью раствора лидокаина 2% в количестве 2–4 мл и раствора бупивакаина (маркаин спинал хэви) 0,5% в количестве 2–4 мл. Техника перибульбарного блока, подробно описанная в Оксфордском справочнике по анестезии [3], модифицирована нами путём замены иглы калибра 25G и длиной 25 мм на иглу калибра 27G длиной 18 мм и перемещением одной из точек введения анестетика ближе к верхне-медиальному краю глазницы с целью снижения риска повреждения оболочек глазного яблока (рис. 1).
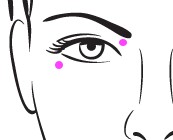
Рис. 1. Точки инъекции анестетика при перибульбарном блоке в нашей модификации
Технология подразумевает транспальпебральное введение смеси анестетиков в двух точках: нижне-латеральный и верхне-медиальный отдел орбиты с последующей компрессией места инъекции в течение 3-5 минут. Выбор препарата для внутривенной седации (промедол, мидазолам или дексмедетомидин) осуществлялся индивидуально с учётом наличия хронической почечной недостаточности (ХПН), корригируемой ГД, и снижением дозы препарат на 30-50%. Во время хирургического вмешательства проводился стандартный мониторинг витальных функций (электрокардиография, уровень сатурации кислорода в крови, артериальное давление, частота сердечных сокращений, частота дыхания, уровень сахара крови и при необходимости контроль электролитов крови и кислотно–щелочное состояние) с их коррекций при необходимости.
Для профилактики геморрагических осложнений использовали внутривенное введение транексамовой кислоты однократно в сниженной до 750 мг дозе в связи с риском кумуляции препарата из-за наличия ХПН.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Во всех случаях удалось достичь улучшения или стабилизации зрительных функций, избежать геморрагических осложнений, характерных для данной категории пациентов, сохранить показатели азотистого обмена на целевом уровне, а также минимизировать декомпенсацию гликемического статуса. Описанный подход анестезиологического пособия обеспечил адекватную анестезию в 17 случаях (85%), с дополнительным субтеноновым введением 2 мл раствора лидокаина 2% при длительности хирургического вмешательства более 120 минут в 3 случаях, а также убедительную акинезию в 18 случаях (90%) на весь период оперативного лечения. Сочетание местной анестезии с внутривенной седацией обеспечило возможность длительного пребывания пациента в одном положении в течение 2-3 часов. Выбор оптимальных препаратов и дозировки позволяет провести поверхностную седацию в течение всего вмешательства без нарушения проходимости дыхательных путей и угнетения сознания, что снижает риск внезапных движений при пробуждении пациента и в сочетании с местной анестезией обеспечивает прохождение послеоперационного периода без приступов кашля и рвоты, а также болевых ощущений, провоцирующих геморрагические осложнения.
В одном случае после выполнения регионарной анестезии зафиксировано падение артериального давления до 60/40 мм рт. ст., снижение ЧСС до 37 ударов в минуту, что было расценено как реакция на стрессовую ситуацию, либо системное токсическое действие, либо центральное распространение анестетика и было купировано с использованием протокола «липидного спасения». Данная ситуация подчеркивает целесообразность установки периферического венозного катетера и выполнения внутривенной седации до инъекции местного анестетика с целью купирования чувства страха у пациента перед местной анестезией и вегетативных расстройств. Выполнение регионарной анестезии целесообразно поручить хирургу с навыками её проведения в связи с более глубоким пониманием анатомии глазницы и проводить в указанных точках с применением иглы 27G, что позволяет снизить риск повреждения оболочек глазного яблока, геморрагических осложнений, а также токсического системного действия местного анестетика.
ВЫВОДЫ
Описанный стереотип анестезиологического пособия при витреоретинальных вмешательствах обеспечил уверенную акинезию и оптимальную анестезию на время хирургического вмешательства и ранний послеоперационный период, а также позволил минимизировать декомпенсацию гликемического статуса из-за раннего начала самостоятельного питания и избежать нарушения схемы проведения гемодиализа. Указанный временной промежуток после сеанса ГД, в момент, когда объём циркулирующей крови и состав крови «приближены, насколько это возможно», к составу крови пациента без ЗПТ и правильный выбор антикоагулянтов способствовали снижению риска геморрагических осложнений. Вышеуказанные тезисы значимо улучшили прогноз вследствие улучшения или стабилизации зрительных функций — возможности самоконтроля (диета, питьевой режим, АД), что улучшило качество жизни и приверженность к терапии.
ЛИТЕРАТУРА
- Головин А.С. Хирургическое лечение тяжелых форм пролиферативной диабетической ретинопатии. Принципиальные этапы щадящей витрэктомии / А.С. Головин, О.А. Синявский, Р.Л. Трояновский // Сб. матер. IX Съезда офтальмологов Республики Беларусь – Минск, 2019. –С. 132-133.
- Шишкин М.М. Особенности оказания высокотехнологичной офтальмохирургической помощи пациентам с далекозашедшей диабетической ретинопатией / М.М. Шишкин, Е.В. Касатикова, С.В. Антонюк // Сб. тез. науч-практ. конф. «IX съезд офтальмологов России» — М., 2010.
- Олман К., Уилсон А. Оксфордский справочник по анестезии. Пер. с англ. – М., 2009. – 387–399
- Строков А.Г. Лечение пациентов с хронической болезнью почек V стадии (ХБП 5) методами гемодиализа и гемодиафильтрации // Клинические рекомендации. Нефрология. — 2017. — Т.21, № 3 – 92-111.
- Хачатурян Н.Э. Хроническая почечная недостаточность у пациентов с сахарным диабетом 2-го типа / Н.Э. Хачатурян // Кардиосоматика. — 2019. — Т.10, №2. – 65-70.
- Ahmed M.H. The relationship between diabetic retinopathy and nephropathy in Sudanese adult with diabetes: population based study / M.H. Ahmed, E.S. Elwali, H.Awadalla // Diabetes Metab Syndr. — 2017. — №11 Suppl. –333-336.
- Шишкин М.М. Фармакологическое сопровождение витреоретинальных вмешательств у пациентов с далеко зашедшей пролиферативной диабетической ретинопатией / М.М. Шишкин, Н.М. Юлдашева, М. Мустафа Хадж Осман // Офтальмология. — 2011. — Том 8, №3. – 29-35.






