А.В. Трубилин
ФГБУ «Центральная клиническая больница с поликлиникой» Управления делами Президента РФ
За последние десятилетия существенно повысилась точность расчета интра-окулярных линз. Этому способствовало развитие технологии биометрии: постепенный переход от контактного ультразвукового способа А-сканирования в сторону иммерсионной техники, широкое распространение бесконтактных оптических методов, а также появление новых, более современных и точных формул расчета оптической силы ИОЛ.
В данной статье будет описан современный подход к проведению оптической биометрии, используя аппарат LenStar LS900 (Haag-Streit), и особенности выбора формул для расчета ИОЛ.
Появление и широкое использование интраокулярных линз «премиум-класса», позволяющих корригировать широкий диапазон аметропии и направленных на обеспечение максимальной независимости от очков, а также высокие требования пациентов к послеоперационной остроте зрения, требуют от хирургов не только безопасного и качественного проведения факоэмульсификации, но и тщательного и точного расчета оптической силы ИОЛ. Проведение оптической биометрии существенно облегчает и повышает точность этого процесса. В одном из своих исследований L. Wang и D. Koch на примере идеальной модели глаза показали, какой процент ошибки вносит каждое из значений, используемое для расчета силы ИОЛ, в суммарную рефракционную погрешность. Так, при использовании контактного ультразвукового А-сканирования именно длина глаза вносит наибольший процент в суммарную ошибку, который составляет 66,4%. При этом понимание эффективного положения ИОЛ (ELP) находится в пределах 16,9%. Для сравнения — при использовании оптической биометрии значение ошибки ничтожно мало и составляет 1,9%, а на первое место выходят именно ELP — 49,5% и показатель кератометрии — 38,6%.
Оптический биометр LenStar LS900 позволяет одномоментно измерить ряд показателей: аксиальную длину, центральную толщину роговицы, глубину передней камеры, толщину хрусталика, толщину сетчатки в макулярной зоне, кератометрию, диаметр передней камеры, диаметр зрачка. Важным положительным моментом является возможность детально просмотреть каждый а-скан, сделанный прибором, и проанализировать отображение всех интраокулярных структур. Программным обеспечением предусмотрена возможность ручной корректировки, поэтому можно удалить из общего числа измерений какое-то конкретное, кажущееся ошибочным, или поправить его вручную. Эта возможность особенно удобна в случаях плотных или задних субкапсулярных катаракт, когда сила сигнала существенно меняется и риск ошибочного измерения возрастает.
В данном приборе введено понятие глубины влаги передней камеры (AD), что, по сути, является более точным показателем глубины передней камеры, т.к. измерение производится от эндотелия роговицы, а не от поверхностного эпителия, как в стандартных измерения (ACD). Истинная глубина передней камеры рассчитывается по формуле AD= ACD-CCT. Таким образом, знание пахиметрии роговицы в центральной зоне приобретает важное значение в современной биометрии.
Как и в случае измерения длины глаза, LenStar LS900 позволяет оценить качество выполненной кератометрии. При неудовлетворительном качестве можно либо удалить один из четырех измерений, либо выполнить его повторно. Отличительной особенностью кератометрии на данном оптическом биометре является большое количество точек измерений: исследуются 32 точки в двух диаметрах 1,65 и 2,3 мм.
Исследование большего количества точек позволяет определить более точное значение силы и оси астигматизма, что особенно важно при расчетах торических ИОЛ.
Формулы расчета ИОЛ
Родоначальником современного подхо-да к расчету ИОЛ принято считать С.Н. Федорова, который с группой соавторов еще в 1967 году предложил свою формулу.
В последующие годы появилось множество альтернативных теоретических формул (Colenbrander, Thijssen, Binkhorst и пр.), которые, по своей сути, являлись лишь модернизированной формулой Федорова. Основной задачей является предсказание положения искусственной линзы в глазу (ELP —эффективное положение ИОЛ). На первых этапах значение ELP априори считалось 4 мм. В дальнейшем этот параметр стали рассчитывать индивидуально, в зависимости от различных данных. Широко известная регрессионная формула SRK II, впервые содержащая поправку к длине глаза, постепенно уступила свое место теоретическим формулам третьего поколения и в настоящее время не рекомендована к использованию. Применение таких формул, как HofferQ, Holladay I, SRK/T, позволило достичь высоких результатов благодаря расчету ELP по двум критериям: длине глаза и значению кератометрии. Формула Haigis рассчитывает ELP уже по трем показателям — в дополнение к стандартным учитывает еще глубину передней камеры. K. Hoffer сформулировал рекомендации к выбору формулы относительно длины глаза. Для глаз короче 22 мм рекомендуется использовать формулы Haigis и HofferQ, в диапазоне от 22 до 24,5 мм — оценивать показания Haigis, HofferQ, Holladay I и SRK/T, на средне длинных глазах 24,5-26 мм — Holladay I, на длинных глазах более 26 мм — SRK/T.
Однако результаты, полученные при использовании этих формул, по-прежнему в полной мере не удовлетворяли хирургов. Попыткой улучшить показатель процента попадания в расчетную рефракцию стал подход к оптимизации констант путем анализа собственных рефракционных результатов операции с имплантацией одной модели ИОЛ. Так, стала набирать популярность формула Haigis opt., с оптимизированными константами а0, a1 и a2, не зависящими от длины глаза.
Известно, что для среднего диапазона значений длины глаза процент попадания в целевую рефракцию достаточно высок.
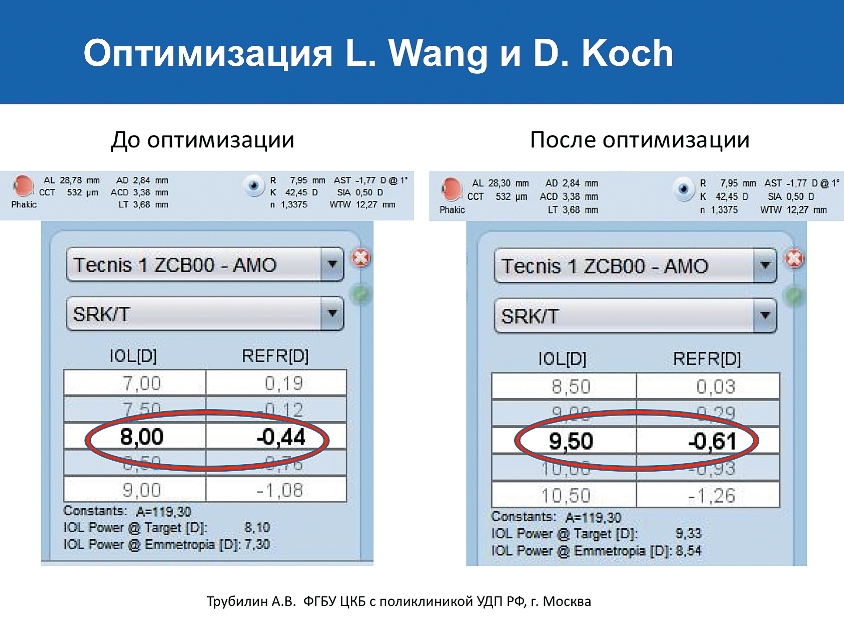
Но до сих пор остается проблемой расчет силы ИОЛ у пациентов с гиперметропией и миопией высокой степени. Для расчета ИОЛ на глазах с длиной 26 мм и более, используя формулы третьего поколения, L. Wang и D. Koch предложили не оптимизацию А-константы, а внесение поправки к длине глаза, измеренного строго при помощи оптического биометра. Так, новая величина длины глаза, с учетом поправки, механически вносится в биометр и производится перерасчет. Использование этого метода позволяет избежать попадания в слабую гиперметропию, что часто бывает в таких случаях (слайд 1).
Дальнейшее развитие формул пошло по пути ввода большего количества переменных для определения эффективного положения линзы в глазу. Так, помимо стандартных параметров длины глаза, кератометрии, глубины передней камеры и А-константы, стали использовать ряд дополнительных значений: диаметр передней камеры, толщину хрусталика, возраст, рефракцию до операции и даже вертексное расстояние в пробной оправе, как, например, в формуле Holladay II. Она по праву считается на сегодняшний день одной из самых точных. Именно она открыла новое четвертое поколение теоретических мультипараметрических формул. До недавнего времени эта формула была доступна лишь в качестве платного программного приложения, но сейчас она интегрирована в диагностический планировщик Verion (Alcon). Формула Olsen вводит параметр C-константы, характеризующей положение ИОЛ в капсульном мешке, а эффективное положение ИОЛ определяется, исходя из фактора линзы (LP) — физической величины, которая рассчитывается по формуле LP = ACD + C x LT. Формула Olsen так же, как и Holladay II, не зависит от длины глаза и доступна в приборе LenStar LS900, а также в качестве платного приложения для ПК. Относительно новая формула Barrett Universal II работает по схожему принципу с формулами SRK/T и Olsen, но для большей точности требуется значение диаметра передней камеры (WTW). Отличительной особенностью ее является учет кривизны задней поверхности роговицы за счет использования двусферической модели глаза. И не случайно на базе этой формулы разработан калькулятор для торических линз Barrett Toric Calculator. Формула Barrett Universal II доступна с оптическим биометром LenStar LS900 и бесплатно на сайте Азиатско-Тихоокеанской ассоциации катарактальных и рефракционных хирургов (APACRS).
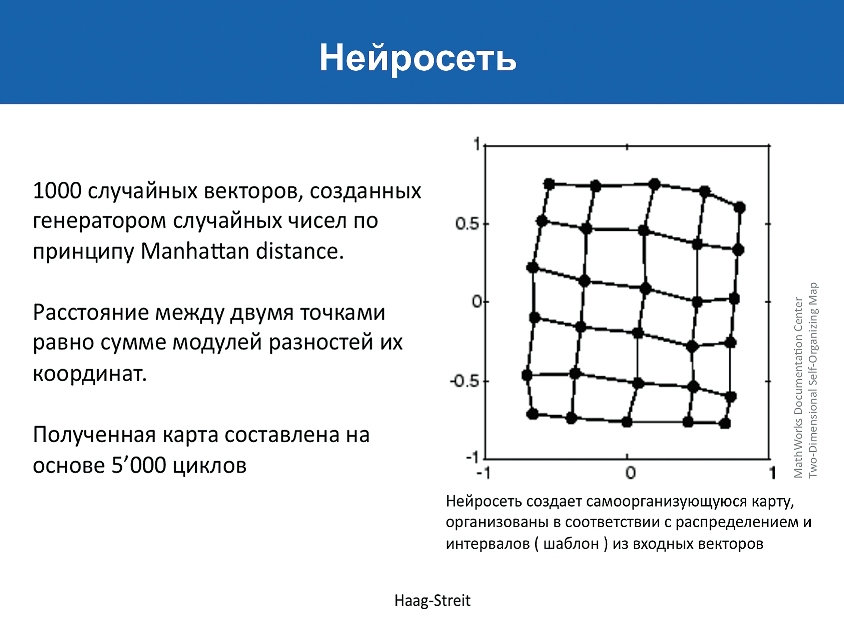
RBF Hill calculator — это в корне иной метод расчета линз, который, по своей сути, представляет расчет ИОЛ на основе имитации искусственной нейросети (слайд 2, 3). Здесь не применяются такие промежуточные этапы расчета, как определение ELP. На основе выведенного коэффициента влияния каждого из измеренных параметров глаза, программой делается комплексный анализ по данным более чем 3500 случаев и предлагается диоптрийность линзы. Данные рекомендации основаны не на расчетах по математической модели глаза, а на анализе послеоперационных результатов. Таким образом, исключается несколько промежуточных этапов расчета, которые могут в свою очередь внести погрешность. Формула RBF будет доступна с последней версией ПО для LenStar LS900, а также в виде бесплатного он-лайн приложения.
Собственные рекомендации
В своей практике мы практически полностью ушли от использования теоретических формул третьего поколения. Для пациентов с короткой и нормальной длиной глаза мы применяем формулу Olsen. Barret Universal II, по нашему опыту, прекрасно работает в диапазоне нормальных и средне длинных значений длины глаза. У пациентов с длиной глаза 26 мм и более мы применяем формулу SRK/T с поправкой Wang-Koch (слайд 4).
Важно отметить, что при анализе протокола биометрии мы обращаем внимание не только на длину глаза, но и на анатомию переднего отрезка глаза. К примеру, если у пациента имеется мелкая передняя камера или толстый хрусталик, то независимо от показателя длины глаза, мы отдадим предпочтение формуле Olsen, т.к. она более чувствительна к этим параметрам. Что касается биометрии, то, безусловно, в большинстве случаев мы используем оптические методы. Если же возникает необходимость применения УЗ А-сканирования, то мы отдаем предпочтение только иммерсионному методу.