Недостаточный эффект операции является следствием неточных предоперационных расчетов объема резекции кожи или отсутствием обязательных дополнительных элементов – например, пластики мышечного слоя век, тарзоорбитальной фасции, апоневроза леватора. Не следует путать низкий эффект операции с ранним появлением рецидивов изменений век (блефарохалазиса или орбитальных грыж) при неадекватном поведении пациента, пренебрегающего рекомендациями хирурга по сохранению достигнутого результата операции и профилактике новых деформаций век.
Изменения послеоперационного рубца в условиях нормального рубцевания включают отклонения его цвета и формирование гранулем. Цвет рубцовой ткани определяется количеством сосудов в ней или нарушением локального пигментного обмена (рис. 4).
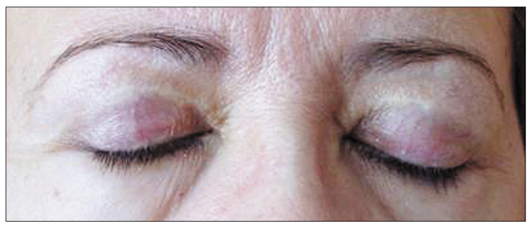
Рис. 4. Осложнение эстетической блефаропластики – деколорация после-
операционного рубца (собственное наблюдение)
При злоупотреблении стероидными препаратами в послеоперационном периоде возможна стойкая вазоконстрикция и недостаточная васкуляризация рубца. Рекомендовано использование физиотерапии для регулирования васкуляризации.
Формирование микрогранулем вдоль рубца может быть следствием реакции на шовный материал или излишне долгого пребывания швов. Необходим правильный выбор шовного материала и соблюдение правил послеоперационного периода пациентами (ежедневная антисептическая обработка швов).
Послеоперационный энофтальм и связанные с ним изменения размера и даже формы глазной щели являются следствием чрезмерной резекции орбитальной клетчатки. Современная офтальмология указывает на необходимость использования новых методов в лечении орбитальных грыж для предупреждения энофтальма как проявления патологической топографии в орбите, нарушающей нормальный орбитальный кровоток.
Послеоперационный лимфостаз трудно прогнозируется, существенно отягощает пациентов, так как может продолжаться до 6-12 месяцев после операции. Одно из его проявлений – хемоз конъюнктивы, другое – отек нижнего века. На верхнем веке проявления лимфостаза редки. Послеоперационный лимфостаз формируется при одномоментном выполнении пластики верхних и нижних век, когда линии разрезов почти смыкаются, оставляя лишь небольшой «перешеек» интактной кожи, чего явно недостаточно для полноценного крово- и лимфооттока.
Соблюдение технологических требований блефаропластических операций позволяет избежать указанных осложнений и достичь максимального косметического результата при сохранении нормального функционального статуса век как части придаточного аппарата глаза.
За последние десятилетия в клинике глазных болезней объединения ФГБУ «НИИГБ» РАМН и кафедры глазных болезней Первого МГМУ им. И.М. Сеченова накоплен немалый опыт выполнения реконструкции век при возрастных изменениях мягких тканей орбитальной области.
Показаниями для блефаропластики являются не только инволюционные изменения тканей век, но и связанные с ними конкретные заболевания придаточного аппарата глаза (рис. 5а, б) – птоз верхних век, птоз нижних век (активно нарушающий функцию слезоотведения), птоз ресниц верхнего века (вплоть до органических изменений роговицы).
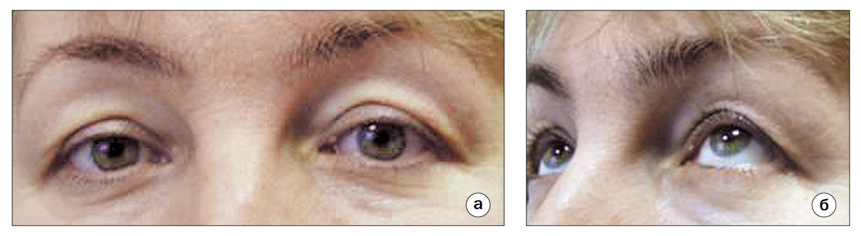
Рис. 5. Больная В. с блефарохалазисом до операции: а) избытки кожи
верхних век; б) формирование птоза ресниц верхнего века при контакте
складки кожи с ресницами
Блефаропластика верхних и нижних век всегда в нашей клинике выполняется раздельно с целью профилактики патологического рубцевания и послеоперационного лимфостаза. Срок между операциями должен составлять не менее 4 месяцев, согласно иммунологическому контролю рубцевания (Кугоева Е.Э., 1997).
Обязательным в выполнении блефаропластических операций является микрохирургическая техника, обеспечивающая минимальную травматизацию тканей во время операции.
Резекция кожи определяется объемом избытков кожных покровов, рассчитанных непосредственно перед операцией при соблюдении обязательного полного смыкания век. Иссечение кожи выполняется по заранее размеченным линиям с учетом положения брови. Для профилактики патологического рубцевания нами используется косметический разрез кожи с косым профилем, выполняемый кристаллическим лезвием. Ушивание кожи осуществляется всегда кожными швами (узловыми, непрерывными). Наложение внутрикожного шва является для кожи века менее физиологичным, учитывая очень малую толщину кожи (меньше 1 мм). Положение век относительно глазного яблока постоянно контролируется во время операции, для нижнего века особенно важным является сохранение адаптации к глазному яблоку. Во время операции также оценивается смыкание век, что является необходимым во всех без исключения случаях.
Для ушивания кожи предпочтительным является монофиламентная шовная нить 6/0-7/0-8/0 в зависимости от нагрузки на швы и степени риска гранулематозного воспаления (например, в участках толстой кожи).
Снятие швов осуществляется на 6-7 день после операции, в индивидуальных случаях возможно более длительное сохранение швов для профилактики расхождения раны у пациентов с выраженным синдромом гиперэластичности соединительной ткани.
Реконструкция век при эстетической блефаропластике захватывает все слои века, кроме конъюнктивы – кожные покровы, мышечный слой, тарзоорбитальную фасцию и даже надкостницу орбитального края (при пластике нижних век). Вопрос о необходимости фиксации брови решается индивидуально. Нами используется щадящая методика фиксации брови без дополнительных кожных разрезов.
Особо сложную задачу в блефаропластической хирургии представляет лечение орбитальных грыж. Появление грыж нижнего века означает разрушение орбитальной фасции, смещение орбитальной клетчатки кпереди и одновременное погружение глазного яблока вглубь орбиты. Как правило, орбитальные грыжи формируются особенно легко у людей с признаками гиперэластичности соединительной ткани (истонченная тарзоорбитальная фасция) и/или под действием повышенного внутриорбитального давления, нередко на фоне венозного застоя в орбите. Изменения топографии в орбите не остаются без последствий (Луцевич Е.Э., 2006): вторичный или сенильный энофтальм может служить одной из причин развития оптической нейропатии (посттравматической, глаукомной, ишемической). С другой стороны, коррекция сенильного энофтальма может способствовать улучшению зрительных функций при оптической нейропатии (Луцевич Е.Э., 2003). Эти факты не позволяют подходить к решению вопроса о лечении орбитальных грыж с позиции простой резекции дистопированной орбитальной клетчатки. Технически это просто, но последствия не прогнозируются. Мы наблюдали ухудшение течения глаукомного процесса после пластики нижних век с резекцией орбитальной клетчатки, выполненной с гиперэффектом в одной из косметологических лечебниц.
В связи с вышеизложенным, в нашей клинике были предложены методы репозиции орбитальной клетчатки, которые используются не только при эстетической блефаропластике, но и при реконструкции деформированных орбит для коррекции посттравматического энофтальма и лечения посттравматической оптической нейропатии.
Для профилактики избыточного рубцевания после блефаропластических операций используются по показаниям все известные методы физиотерапевтического лечения. Особенно успешной становится послеоперационная реабилитация пациентов на фоне проведения гипербарической оксигенации (ГБО), позволяющей нормализовать центральную гемодинамику, активизировать микроциркуляцию, что является надежной профилактикой послеоперационных осложнений (рис. 6а, б).
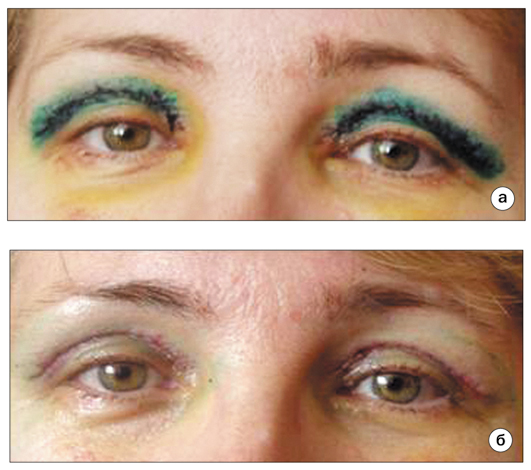
Рис. 6. Больная В. после операции на фоне проведения ГБО: а) 5 день
после операции; б) 7 день после операции (швы удалены)
Число физиотерапевтических процедур заметно снизилось после проведения ГБО – отмечена нормализация рубцевания послеоперационных разрезов, быстрое рассасывание гематом, исчезновение послеоперационных отеков мягких тканей орбитальной области (рис. 7а, б), что особенно важно для пациентов с масштабными реконструкциями век вследствие значительных возрастных изменений всех тканей век.
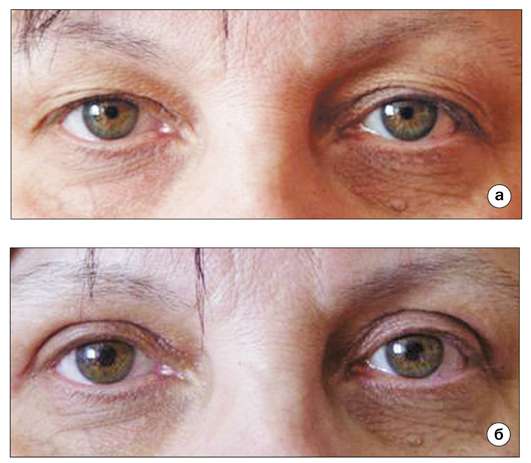
Рис. 7. Больная Ш. с возрастными изменениями век: а) до операции; б) после
операции реконструкции верхних век с одномоментной резекцией избытков
кожи, пластикой круговой мышцы век и формированием складки верхних век
Таким образом, использование анатомо-физиологического подхода в определении показаний и объема хирургического вмешательства, соблюдение щадящей микрохирургической техники операции, предоперационное прогнозирование результатов операции (прежде всего, рубцевания) позволяют моделировать индивидуальный прогноз операции на основе сохранения функций придаточного аппарата глаза и безопасности органа зрения.
Страницы: 1 2






