
Заведующий отделением микрохирургии глаза Ленинградской областной детской клинической больницы О.В. Дискаленко
«При лечении ретинопатии недоношенных может быть важен каждый день, каждый час… Необходимо проводить тщательное наблюдение за новорожденными детьми, чтобы в необходимых случаях вовремя произвести хирургическое вмешательство и не допустить «перетекание» болезни в более тяжёлые стадии», — с этих слов началась наша беседа с заведующим отделением микрохирургии глаза Ленинградской областной детской клинической больницы (ЛОДКБ), главным детским офтальмологом Ленинградской области, заслуженным врачом Российской Федерации, действительным членом Европейского витреоретинального общества Олегом Витальевичем Дискаленко.
Офтальмохирург, врач высшей категории Олег Витальевич Дискаленко – один из наиболее опытных детских глазных врачей в Санкт-Петербурге и Ленинградской области. Отделение микрохирургии глаза в Ленинградской областной детской клинической больнице было создано в 1966 году. О.В. Дискаленко возглавляет его с 1994 года. До этого в течение нескольких лет он занимал аналогичную должность в Псковской областной клинической больнице и являлся главным детским офтальмологом Псковской области.
В отделении на сегодняшний день развёрнуто 48 коек. В настоящее время решается вопрос о его расширении до 60 коек. Здесь работают шесть врачей высшей категории и три врача первой категории, а также пять медицинских сестёр. Основным направлением деятельности отделения является хирургическое лечение детей с различными врожденными и приобретенными заболеваниями стекловидного тела и сетчатой оболочки глаза.
Каждый год увеличивается число маленьких пациентов, которым областные офтальмологи оказывают квалифицированную помощь. В 2011 году здесь было пролечено 2384 ребёнка. 1323 пациента являлись жителями Ленинградской области. 363 малыша – юные петербуржцы. 698 детей – иногородние. В прошлом году были представлены 64 субъекта Федерации (почти вся Россия!), а также многие страны ближнего и дальнего зарубежья.
Подавляющее большинство детей проходит лечение за счёт системы ОМС, а также других федеральных и региональных бюджетных источников. «Из регионов к нам направляют, в основном, самых тяжёлых пациентов, которым требуется высокотехнологичная медицинская помощь, – поясняет О.В. Дискаленко. – В каждом регионе такую помощь оказывать невозможно и, вероятно, нецелесообразно. Ленинградская областная детская клиническая больница гордится тем, что за последние полтора десятка лет вошла в ряд ведущих детских офтальмологических центров федерального и международного масштаба».
Ретинопатия недоношенных – не приговор!
С Олегом Витальевичем Дискаленко хотелось поговорить на разные темы, касающиеся развития детской офтальмологии и медицины в целом. Но в этот раз мы решили сосредоточиться на теме лечения и профилактики ретинопатии недоношенных. «Мне представляется очень важным, чтобы средства массовой информации, и не только медицинские, обращали внимание на тему ретинопатии недоношенных. Не надо забывать, что эта тема имеет не только научное, но и огромное социальное значение. Именно ретинопатия недоношенных практически во всех развитых странах мира, в том числе и в России, является главной причиной слепоты и слабовидения у детей», – подчёркивает О.В. Дискаленко.
К нашей беседе присоединяются сотрудники отделения: врач-офтальмолог высшей категории Марина Витальевна Гайдар, врач-офтальмолог первой категории Елена Сергеевна Петрова и врач-офтальмолог первой категории Александр Евгеньевич Горкин. «Ретинопатия недоношенных – это не приговор, как об этом ошибочно думают многие родители, – подчёркивает Александр Евгеньевич. – В подавляющем большинстве случаев при правильно проведённом лечении пациенты сохраняют хорошее зрение на долгие, долгие годы».
А.Е. Горкин видит задачу врачей и средств массовой информации в том, чтобы, с одной стороны, успокоить родителей, уберечь их от паники. А с другой стороны – показать серьёзность этой болезни и необходимость неукоснительно следовать рекомендациям медиков.
Ранние роды, недостаточный вес…
Чтобы понять особенности такой болезни, как ретинопатия недоношенных, необходимо представить все пять её стадий. «Как можно понять из названия, это заболевание возникает, в первую очередь, у недоношенных детей, – поясняет А.Е. Горкин. – Риску подвергаются все дети, которые появились на свет раньше 34 недель с весом менее 2,5 килограммов. Особенно риск возрастает, когда речь идёт о детях, родившихся раньше 30 недели с весом менее одного килограмма. Приведу такие цифры: болезни подвержены до 68% детей с массой при рождении менее одного килограмма. При весе менее 750 грамм – 75-90% детей. Вместе с тем имеются также единичные случаи, когда ретинопатией недоношенных страдают и доношенные дети, родившиеся с нормальным весом».
Почему об этой болезни в последние годы стали говорить чаще? И не только в специализированных медицинских изданиях, но и в массовой периодической печати, на радио и телевидении… Ответ на этот вопрос очевиден. Медицинская наука движется вперёд.
В настоящее время врачи научились выхаживать малюток, которые родились даже с полукилограммовым весом. И речь идёт не о каких-то экспериментах, а о массовой практике российских и зарубежных медицинских учреждений.
Ещё десять-двадцать лет назад такое развитие медицины могло бы показаться чудом. В настоящее время его уже воспринимают как обыденность. Успехи неонатологии, позволяющие выхаживать новорожденных, ранее считавшихся «безнадёжными», ставят новые задачи перед офтальмологами. Совершенно естественно, что с увеличением числа недоношенных детей, в том числе и, как говорят медики, «экстремально недоношенных» (т.е. рождённых с весом менее одного килограмма), увеличивается и число детей, страдающих ретинопатией недоношенных.
Эта болезнь, также известная как ретролентальная фиброплазия, поражает сетчатку глаза недоношенных детей. Даже людям, далёким от медицины, легко понять, что недоношенные дети часто рождаются с неразвитой сетчаткой глаза. Именно неразвитость сетчатки и является главной причиной болезни.
Медицинские инструкции предписывают, что осмотр недоношенных детей должен производиться на 36-38 неделе развития ребёнка. «Существует три варианта развития событий, три возможных заключения после первого обследования, – рассказывает А.Е. Горкин. – В самом благоприятном случае мы можем констатировать, что, несмотря на раннее рождение, сетчатка у младенца уже успела полностью сформироваться. Такому малышу ретинопатия недоношенных, к счастью, не грозит».
Второй вариант (его можно назвать более тревожным): врач констатирует незрелость сетчатки. Что же он видит, осматривая крошечного пациента? Незрелая сетчатка ещё не обладает сетью сосудов, снабжающих её кислородом и питательными веществами. Эти сосуды ещё не успели прорасти. Незрелость сетчатки сама по себе не является признаком ретинопатии недоношенных. Но в этом случае болезнь, к сожалению, со значительной долей вероятности может развиться.
И третий вариант: диагностика ретинопатии недоношенных. О появлении болезни говорят в том случае, когда у пациента сетчатка не просто незрелая, а с патологическими изменениями. «У разных детей болезнь развивается с различной скоростью. Но могу сказать, что в большинстве случаев на 36-38 неделе речь может идти только о первой или второй стадии болезни. Более тяжёлые стадии развиваются позже…», – поясняет А.Е. Горкин.
Первая и вторая стадии болезни
Чтобы разобраться в особенностях лечения ретинопатии недоношенных необходимо представить все пять стадий болезни. Первая стадия характеризируется появлением так называемой «демаркационной линии». Что это такое? Обычно при рождении недоношенного ребёнка часть сетчатки глаза покрыта сосудами, а часть – свободна от сосудов. При идеальном развитии событий сетчатка продолжает развиваться и кровеносные сосуды в течение нескольких недель или месяцев покрывают весь объём сетчатки. Если так происходит – то ребёнок полностью здоров.
Но часто случается, что нормальный рост сосудов останавливается. Возникает аномальное скопление клеток на границе двух частей сетчатки: зоны, покрытой сосудами, и зоны, свободной от сосудов. Это скопление при взгляде в офтальмоскоп действительно выглядит как «демаркационная линия».
При второй стадии можно наблюдать уже более сильные изменения сетчатки. Врачи-офтальмологи говорят об образовании вала (гребня) и проминенции. «Если переводить эти медицинские термины на бытовой язык, то можно сказать, что аномальное скопление клеток стало более выраженным и привело к отёку сетчатки, к её «вспучиванию»: в офтальмоскопе можно наблюдать образование своеобразного вала, гребня…», – рассказывает М.В. Гайдар.
Первые две стадии ретинопатии недоношенных не требуют специального офтальмологического лечения. «Больным выписывают местный противовоспалительный препарат дексаметазон. Также применяются различные сосудоукрепляющие и трофические (способствующие питанию сосудов) препараты. Эти лекарственные средства благоприятствуют правильному развитию сетчатки, имеют общеукрепляющее значение и практически не обладают побочными эффектами. Но их эффективность нельзя преувеличивать… К сожалению, они не могут предотвратить перетекание болезни в третью и последующие стадии», – поясняет Марина Витальевна.
На первых двух стадиях болезни главной задачей врачей является наблюдение за пациентами. К счастью для пациентов и врачей, в большинстве случаев – до 85% всех пациентов, страдающих ретинопатией недоношенных – болезнь проходит сама.
Третья стадия ретинопатии недоношенных
Примерно у 15% всех пациентов болезнь сама не проходит, процесс выздоровления не наступает. При этом сценарии ретинопатия недоношенных переходит в третью стадию. Для третьей стадии характерна экстраретинальная пролиферация. Если переводить этот медицинский термин на бытовой язык, то экстраретинальная пролиферация означает сосудистую активность на месте вала (гребня). Т.е. сосуды не прорастают внутрь сетчатки, снабжая её кислородом и питательными элементами, а, наоборот, начинают расти внутрь стекловидного тела.
Зоны экстраретинальной пролиферации (третьей стадии заболевания) могут быть локализованы на одном-двух меридианах глаза или одном секторе глазного дна. В этом случае врачебное вмешательство не требуется, так как возможен (и весьма вероятен!) самопроизвольный регресс заболевания. В случаях, когда экстраретинальная пролиферация распространилась на пять последовательных меридианов глаза или восемь суммарных секторов глазного дна, речь идёт о так называемой «пороговой» фазе.
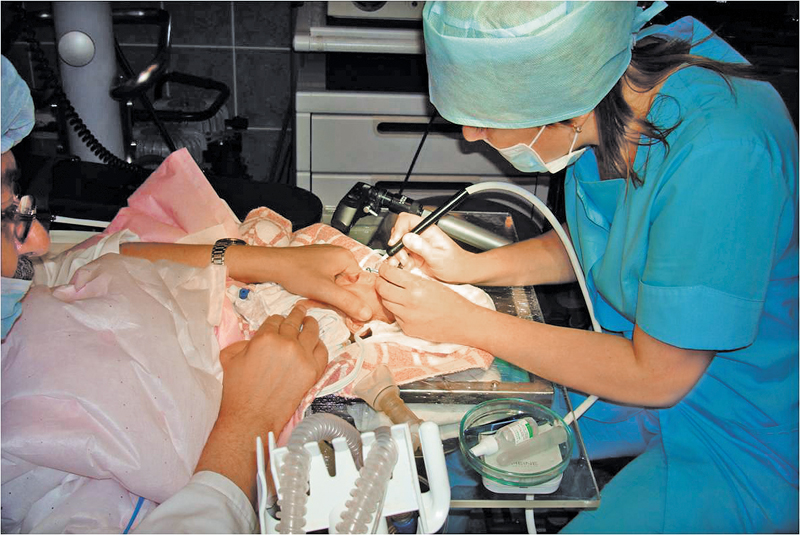
Проведение криокоагуляции
В этой ситуации самопроизвольный регресс заболевания уже невозможен и требуется срочное хирургическое вмешательство. «При наступлении пороговой фазы заболевания необходимо провести лазерную или криокоагуляцию. Операцию необходимо провести в течение 72 часов. Если хирургическое вмешательство не состоялось, то с огромной долей вероятности болезнь перейдёт в четвёртую, а потом и в финальную пятую степень… Малышу грозит полная слепота», – поясняет М.В. Гайдар.
Врач подчёркивает, что лазерная или криокоагуляция не является сложной операцией. В большинстве случаев она способна остановить заболевание и сохранить пациенту хорошее зрение на долгие годы. Проблема заключается именно в соблюдении сроков проведения хирургического вмешательства. Нельзя упустить время!
«К сожалению, в силу различных причин многим детям диагноз ставится слишком поздно, уже на четвёртой или пятой стадии, когда провести лазерную и криокоагуляцию уже невозможно», – рассказывает Марина Витальевна.
Страницы: 1 2






