Когда и почему Вы заинтересовались витреоретинальной офтальмохирургией?
Эта тема заинтересовала меня в 1977 году, ещё до окончания института. И, как видите, продолжаю ей заниматься до сих пор! Причин для этого интереса было несколько. Во-первых, появилось понимание, что в тогдашней офтальмохирургии практически не проводились хирургические вмешательства на заднем отделе глаза. Это была такая «неоткрытая Америка», в которой шла своя, совершенно нам непонятная и очень важная жизнь.
Во-вторых, несмотря на «железный занавес» в политической сфере, в Советском Союзе существовали некие зачатки обмена научно-технической информацией с внешним миром. Выписывались, пусть и в единичных экземплярах, зарубежные профильные журналы. И при большом желании они были, в принципе, доступны. В том числе для студентов и ординаторов. Никто не мешал мне посещать Центральную научную медицинскую библиотеку в Москве, куда приходили, в том числе, и американские офтальмологические журналы. Я приезжал туда дня на 2-3, как минимум, раз в месяц. В Горьковской областной научной медицинской библиотеке о нужных мне книгах и журналах даже и не слышали.

Педальный гидравлический витреотом производства Института сверхтвердых материалов АН УССР (Киев)
В США в то время уже велись исследования в этой сфере?
Да. Но американцы тоже находились в самом начале пути. В мире и в Советском Союзе на поток фактически была поставлена только одна операция на заднем отделе глаза ‒ по поводу отслойки сетчатки. При отслойках использовались, так называемые, эписклеральные пломбы. В Горьком такие операции тоже проводились, но на весьма примитивном уровне. Не было современных силиконовых материалов для эписклеральных пломб. Не было средств контроля положения пломбы (офтальмоскопов Скепенса). Всё это приходилось изобретать из подручных материалов самим.
В 1978 году, сразу после окончания медицинского института, под руководством профессора В.Л. Коссовского Вы начали заниматься разработкой первого оригинального отечественного витреотома – аппарата для проведения витреоретинальных операций.
Было разработано несколько вариантов аппарата. В 1980 и 1981 годах инженер В.А. Думенек, Л.В. Коссовский и я получили два авторских свидетельства.
Вы не только разработали витреотом, но и стали его активно использовать в клинической практике.
Разумеется, я стал использовать в операционной практике витреотом ещё до того, как он был запатентован. Ещё до того, как эта технология получила признание. Но это не были эксперименты над пациентами! Я использовал витреотом только в том случае, когда речь шла о спасении зрения, спасении глаза и других вариантов помочь пациенту просто не существовало.
Например, если хрусталик «тонет» в стекловидном теле, то применение витреотома – единственно возможный вариант, позволяющий достать хрусталик, спасти глаз.
Кроме того, я входил в группу разработчиков первого отечественного ультразвукового офтальмофрагментатора (факоэмульсификатора). Он пошёл в серийное производство под «народным» именем «аппарат Коссовского», получил высокую оценку С.Н. Фёдорова. Разработчики (и я в их числе) в 1985 году были удостоены премии Ленинского комсомола в области науки и техники.
Ультразвуковой офтальмофрагментатор также в течение определённого времени использовался для удаления стекловидного тела. Но потом мы отказались от его применения в этом качестве, сосредоточившись на работе в стекловидном теле с механическим витреотомом.
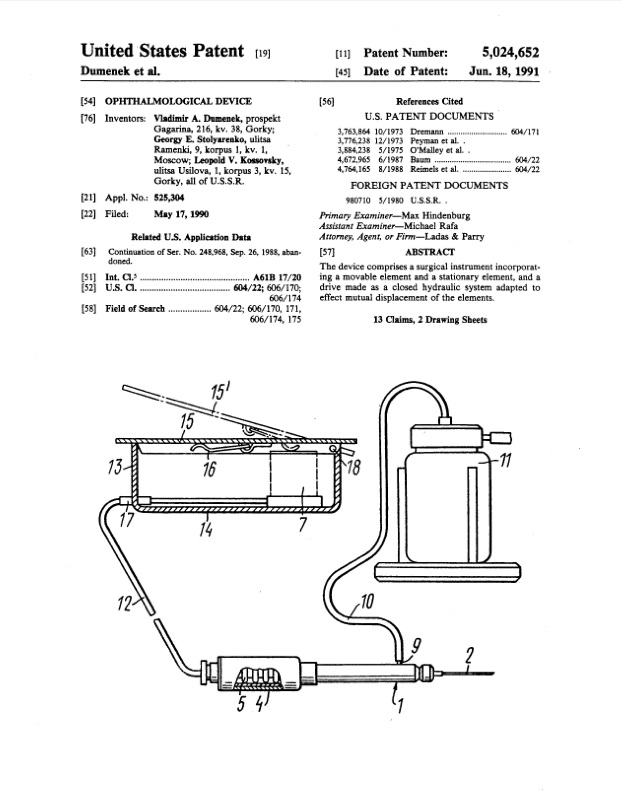
Патент США на педальный гидравлический витреотом
В каких случаях необходимо удалять стекловидное тело? Почему это важно для пациента?
Стекловидное тело играет важную роль в патогенезе множества заболеваний глазного яблока. Например, при развитии регматогенной отслойки сетчатки стекловидное тело выступает в роли механически рвущего сетчатку фактора. При пролиферативной диабетической ретинопатии оно способствует развитию пролиферативной ткани по поверхности сетчатки с возникновением тракционной отслойки сетчатки, рецидивирующих кровоизлияний. Убирая это патологически изменённое стекловидное тело из глаза, мы прерываем развития патологического процесса, спасая зрение человеку.
Какова роль стекловидного тела в органе зрения? Не опасно ли его удалять?
Любая составная часть организма играет свою функциональную роль. Стекловидное тело необходимо для формирования глаза во время внутриутробного развития. Оно необходимо для развивающегося глаза. Но для сформировавшегося органа зрения оно не играет никакой роли и никак не участвует в обеспечении зрительных функций. Более того, с возрастом или под воздействием каких-либо негативных воздействий, стекловидное тело может опасно воздействовать на сетчатку, способствовать деформациям сетчатки, отслоению её и т.д.
Поэтому можно только приветствовать тот факт, что появился витреотом, позволяющий в клинических условиях удалить стекловидное тело. Это, без преувеличения, произвело революцию в офтальмологии.
Как именно работает витреотом? Думаю, что этот вопрос будет особенно интересен нашим читателям, особенно начинающим докторам.
Существуют различные конструкции витреотомов, отличающиеся в деталях друг от друга. Но если отбросить технические подробности, то каждый витреотом имеет наконечник, представляющий собой две тонкие трубочки (одна в другой). Дальний конец наружной трубочки наглухо закрыт, а вблизи этого глухого кончика есть боковое отверстие с острыми краями. У внутренней же трубки, наоборот, дальний конец открыт и тоже имеет острые края. В просвете трубок создают отрицательное давление, благодаря которому стекловидное тело затягивается в боковое окошко наружной трубки и движениями вперед-назад внутренней трубки отрезается мелкими фрагментами. Удаление стекловидного тела называется витреоэктомией. На сегодняшний день она применяется в самых разных операциях: при отслойках сетчатках, травмах, офтальмологических осложнениях сахарного диабета и т.д.
Моя кандидатская диссертация, защищённая в 1984 году, носила название «Механическая и ультразвуковая витреоэктомия в лечении некоторых осложнений экстракции катаракты», т.е. научная работа была посвящена одному из актуальных на тот момент направлений применения этой методики.
Почему Вы решили переехать из Горького в Москву? Вам как учёному и врачу стало «тесно» в приволжском городе?
Я не могу так сказать. В значительной степени переезд в Москву был связан с личными обстоятельствами, с интересами и планами нашей семьи. Как учёному и врачу мне в Горьком ничего не мешало.
Работа в Областной клинической больнице стала прекрасной школой. Эта работа позволила мне стать универсальным хирургом, выполняющим операции и на переднем, и на заднем отделах глаза, на придатках глаза.
Когда встал вопрос о переезде в Москву, то, конечно, надо было определяться с трудоустройством. И здесь мне помогло личное знакомство с академиком М.М. Красновым, директором Института глазных болезней РАМН, состоявшееся несколькими годами ранее, в 1982 году.
Тогда в Горьком проходила выездная сессия Академии медицинских наук СССР. В этом мероприятии приняли участие М.М. Краснов и С.Н. Фёдоров. Лев Владиславович Коссовский познакомил меня и с Михаилом Михайловичем, и со Святославом Николаевичем.
Во время личной встречи академик Краснов проявил большой интерес к витреоретинальным исследованиям, которыми я занимался. С 1982 по 1985 годы мы только один раз лично пообщались. Но всё-таки встречу в Горьком Михаил Михайлович не забыл, и 1985 году взял меня на работу, причем не старшим лаборантом, как это было принято в то время, а сразу младшим научным сотрудником.
Как развивалась Ваша работа в столице?
Я никогда не входил в ближний круг М.М. Краснова, у нас не было с ним какого-то тесного взаимодействия. Но всегда, когда мне нужно было с ним встретиться, он меня принимал, пусть и после длительного ожидания в приёмной. Я благодарен Михаилу Михайловичу за то, что он видел перспективность витреоретинальной хирургии, стремился её поддержать.
В Институте глазных болезней занимались этим направлением до Вашего прихода?
Да, там был швейцарский витреотом. И в течение года проводилось какое-то мизерное число операций. То ли двенадцать, то ли двадцать. А я стал проводить по двадцать операций в неделю. Дальше больше.
Такие перемены, признаться, удивили многих коллег. В середине восьмидесятых годов была распространена точка зрения, что потребность в витреоретинальных хирургических вмешательствах весьма небольшая, нет пациентов.
На самом деле пациентов не было именно потому, что технология была ещё не отработана. Нет предложения – нет спроса. А когда появилось предложение – оказалось, что спрос огромный!
Георгий Евгеньевич, Вы одним из первых в мире разработали методику удаления субретинальной неоваскулярной мембраны. Эта методика подробно изложена в Вашей докторской диссертации «Хирургическое лечение транссудативных макулопатий». Именно работы в этой сфере привели к избранию Вас членом Американского общества витреоретинологов?
Если говорить простым языком, то методика удаления субретинальной неоваскулярной мембраны – это возможность с помощью специального инструмента залезть под сетчатку. При этом субретинальная неоваскулярная мембрана поражает именно центральную зону сетчатки, отвечающую за центральное зрение.
В конце восьмидесятых – начале девяностых годов это была мировая новость, т.к. любые хирургические манипуляции непосредственно на сетчатке были редкостью. А тут молодой доктор из России лезет под сетчатку!
Вероятно, международный успех вдохновил Вас на дальнейшую работу, в том числе на создание собственной клиники.
В первую очередь, этот успех дал мне возможность на равных общаться с ведущими витреоретинальными офтальмохирургами мира. Приезжать в их клиники, учиться у них, передавать им свои приёмы. Возникло ощущение «своего среди своих» в мировом масштабе.
У Вас появилась возможность ездить по миру.
Возможность ездить по миру появилась не только у меня. После распада Советского Союза в 1991 году международные научные контакты существенно расширились. Я прекрасно помню, как в семидесятые и восьмидесятые годы приходилось на фотоплёнку переснимать научные статьи в медицинской библиотеке. Потом я читал их с помощью микроскопа или распечатывал на фотобумаге с помощью фотоувеличителя. Вот такая экзотика! О возможности лично принять участие в международных конгрессах в те позднесоветские годы я даже не мечтал. А потом такой шанс появился!
Что изменилось в Вашей жизни после открытия собственной клиники?
В Институте глазных болезней, также как и в других крупных клиниках, витреоретинальная офтальмохирургия – это только одно из направлений деятельности. Для нашей клиники подобные операции являются профильными, хотя мы осуществляем и другие виды терапевтического и хирургического лечения органа зрения.
Что это означает на практике? Все члены операционной бригады, в том числе анестезиолог-реаниматолог и операционные медсёстры, прекрасно понимают специфику витреоретинальных операций, их технологические особенности. Это облегчает работу хирургов и служит благу пациентов.
Для витреоретинальных офтальмохирургов у Вас созданы более комфортные условия?
Конечно. Это начинается с обустройства операционной. Например, для операций на заднем отделе глаза целесообразно работать с затемнением. Однако в НИИ глазных болезней в то время создать подобные условия было невозможно, т.к. это считалось моей персональной блажью. Но М.М. Краснов отправил меня работать в филиал института, в московскую больницу №52, где подобные оргвопросы решать было гораздо легче.
Частная клиника, организованная врачами для врачей, даёт совершенно иные степени свободы в выборе оборудования, расходных материалов, выстраивания взаимоотношений персонала между собой и с администрацией. Как говорил в своё время Президент России Д.А. Медведев: «Свобода лучше несвободы». В настоящее время у нас в клинике работают 55 сотрудников, их них – 12 врачей, 4 хирурга. За год мы проводим около двух тысяч полостных глазных операций.
Не могли бы Вы рассказать о какой-либо наиболее запомнившейся операции?
Однажды у нас на приёме оказалась двадцатилетняя пациентка. Её сопровождала старшая сестра. У девушки были тяжёлые офтальмологические осложнения сахарного диабета. Один глаз уже погиб. На втором глазу мы диагностировали диабетическую быстро прогрессирующую тракционную отслойку сетчатки. С хирургической точки зрения ситуация была крайне тяжёлой. Психологическое состояние девушки было ужасным. Вплоть до суицидальной настроенности. В успех операции она совершенно не верила.
Единственный глаз мы этой пациентке спасли! Сейчас острота зрения на нём составляет пятьдесят процентов. Она свободно читает, активно работает! Живёт в одном из городов Поволжья, вышла замуж, растит здоровую дочку. Регулярно приезжает в нашу клинику на консультации. Сейчас – это совсем другой человек, ведущий полноценную жизнь. Такие примеры не могут не вдохновлять! Это как допинг для хирурга.






