Тактика офтальмохирурга при проникающих ранениях глазного яблока
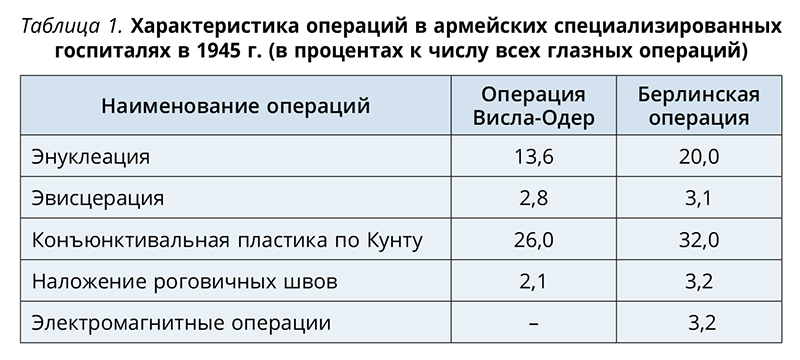
В первый период войны среди окулистов не было единой хирургической тактики при проникающих ранениях глазного яблока. Например, в армейских специализированных госпиталях Белорусского фронта в 1945 г. конъюнктивальная пластика по Кунту составляла от 26,0 до 32,0% к числу всех глазных операций; наложение эписклеральных и роговичных швов — 2,1-3,2%. Фактически до конца войны конъюнктивальная пластика производилась окулистами ОРМУ примерно в 10 раз чаще, чем наложение роговичных и склеральных швов, что объяснялось недостатком опыта и отсутствием оснащения, сложностью проведения операции (характеристика операций в армейских госпиталях представлена в табл. 1).
Кроме того, многие авторитетные отечественных ученые во время войны являлись сторонниками конъюнктивального покрытия проникающих ран глазного яблока. (М.И. Авербах, В.П. Филатов, С.Ф. Кальфа, А.Я. Самойлов, Ф.И. Юзефова). В «Указаниях по глазной помощи в Красной Армии» (1943) при проникающих ранениях роговицы с выпадением радужки, а также при ране роговицы более 5-6 мм без выпадения радужки рекомендовалась операция по Кунту.
Э.Ф. Левкоева и А.Б. Кацнельсон остро критиковали конъюнктивальную пластику, поскольку конъюнктивальный лоскут не обеспечивает полного и правильного смыкания краев раны. На большом патологоанатомическом материале Э.Ф. Левкоева показала (1942—1945 гг.), что после операции по Кунту нередко образуется или широкий рубец в роговице и склере, или же рубец, узкий в переднем отделе и расширяющийся в виде треугольника кзади. В дальнейшем глаз может погибнуть вследствие образования шварт и рубцов. По мнению Э.Ф. Левкоевой, избежать этого можно только путем плотного соединения краев роговичной или склеральной раны с помощью глубоких швов. Предложенный ею метод первичной хирургической обработки ран — наложение швов на роговичную рану — поначалу был встречен медицинской общественностью неоднозначно и подвергся критике ведущими офтальмологами страны. Академик М.И. Авербах на очередной сессии Института глазных болезней им. Гельмгольца (Свердловск, 1942) в полемическом порыве заявил: «Я пригрел на своей груди змею». Эмилия Федоровна, — отметила профессор И.Н. Хорошилова-Маслова, — глубоко переживала такое отношение, но была настойчива в своих рекомендациях. В 1943 г. в экспериментах на кроликах Б.Л. Поляк доказал полную безопасность наложения сквозных роговичных швов на зияющие раны.
Они хорошо адаптируют края раны, передняя камера восстанавливается уже на следующий день, заживление идет лучше, чем после конъюнктивальной пластики, рубец гораздо уже и раньше покрывается эпителием.
В «Указаниях по военной офтальмологии» (1944) предлагалось следующее: «При проникающих ранениях роговицы на значительном протяжении (5-6 мм), если рана имеет неровные зияющие края, рекомендуется покрытие раны конъюнктивой по Кунту или наложение роговичных швов». Техника наложения швов на роговицу была следующая. Анестезия. Троекратное введение в конъюнктивальный мешок 0,5% дикаина или 3% кокаина с 5-минутными промежутками. Ретробульбарная инъекция 2% новокаина в количестве 2 см3. Тонкой иглой прокалывают или передние две трети краев роговичной раны, причем на одной губе иглу вводят спереди со стороны эпителия, а на противоположной стороне, наоборот, со стороны собственно ткани в сторону ее эпителия, или же через всю толщу роговицы. Иглу вкалывают и выводят на расстоянии 0,5-1 мм от края раны. Концы нитей (тонкий шелк или тонкий кетгут) завязывают после наложения швов и коротко обрезают. Вводят атропин или пилокарпин по показаниям, 3% колларгол и накладывают монокулярную повязку. Однако из табл. 1 мы видим, что наложение швов проводилось лишь в самом конце войны и в незначительном количестве.
Внутриглазные инородные тела и их извлечение
Во время Великой Отечественной войны примерно у трети раненых (30,9%) с проникающими ранениями были обнаружены инородные тела внутри глаза. Для диагностики внутриглазных инородных тел при проникающих ранениях применялись все исследования, необходимые для их обнаружения, уточнения и локализации: фокальное освещение; осмотр с бинокулярной лупой; биомикроскопия; офтальмоскопия; гониоскопия; просвечивание в проходящем свете; трансиллюминация.
Анализ историй болезни, проведенный в клинике офтальмологии Военно-медицинской академии 873 раненых, которым были произведены электромагнитные операции в различных госпиталях армейского, фронтового и внутреннего района, показал, что в 85,0% ранения были осколочные (чаще всего осколками мин — 46,2%), осколки имели шероховатую поверхность, неправильную форму и зазубренные края (П.Я. Болгов, Б.Л. Поляк). Приблизительно в 75,0% случаев металлические осколки оказались магнитными, в 25,0% — немагнитными. Осколки мин, артиллерийских снарядов, гранат и авиабомб удавалось извлечь с помощью электромагнита в 70,0% случаев.
В отношении удаления немагнитных инородных тел также проводилось удаление осколка через цилиарное тело. Однако на единственно зрячем глазу, в связи со сложностью извлечения, офтальмохирурги тех лет руководствовались принципом «noli nocere — не навреди» и часто оставляли осколок в глазу. В 1944 г. академик М.И. Авербах писал: «Однако, ввиду того, что часто невозможно получить благоприятные результаты и что многие инородные амагнитные тела все же недурно переносятся глазом в течение долгого времени, при амагнитных инородных телах нужно прибегать к операции тогда, когда глаз раздражается и ему угрожает гибель в результате воспаления. Если же глаз спокоен, то лучше до поры до времени его не трогать, особенно при инородных телах, залегающих далеко в заднем отрезке глаза». В 1950 г. заместитель начальника кафедры клиники офтальмологии Военно-медицинской академии М.Б. Чутко защитил диссертацию на соискание ученой степени доктора медицинских наук на тему: «Осколки камня и стекла в глазу», в которой он подвел итоги своим многолетним наблюдениям по удалению амагнитных осколков из глаза. Он предложил следующие практические рекомендации по рациональной тактике офтальмолога при ранениях с наличием внутриглазных осколков стекла или камня: «Если осколки оказывают в глазу не химическое, а преимущественно механическое воздействие, то нет надобности всегда стремиться к их удалению; если осколок фиксирован на неподвижной радужке или лежит неподвижно в камерном углу, не касаясь радужки и не раздражая ее богатейшие рецепторные приборы, то глаз остается спокойным, и нет показаний к извлечению инородного тела». Основанием для таких заключений послужило наблюдение над более чем 150 больными, которых пролечил автор. Среди них наблюдался летчик с осколком стекла в передней камере глаза от фонаря кабины. Через год после опубликования «Офтальмологических очерков» М.И. Авербаха и в год защиты М.Б. Чутко своей докторской диссертации Г. Ридли провел первую имплантацию искусственного хрусталика. Основанием для проведения такой операции послужили его наблюдения, осуществленные им уже в послевоенное время над английскими летчиками, у которых во время войны в переднюю камеру глаза внедрились осколки плексигласа.







