Блок тканей длиной 4 мм, содержавший участок шлеммова канала и трабекулу, иссекали с помощью катарактального ножа, зубчатого пинцета Барракера и ножниц Ваннаса. Не являясь сторонником иридэктомии, первым 10 больным Cairns не проводил иссечения радужки. Однако позже, отметив развитие ее пролапса, автор рекомендовал выполнение иридэктомии.
Склеральный лоскут герметично фиксировали 6 узловыми швами (вирджинский шелк), два из которых накладывали на вершины лоскута заблаговременно. Конъюнктивальный разрез ушивали, а переднюю камеру восстанавливали физиологическим раствором. В конъюнктивальную полость закладывали мазь с сульфатом полимиксина Б, закапывали 0,5% атропин и накладывали бандажную повязку, которую снимали спустя 24 часа. В послеоперационном периоде закапывали только 0,5% атропин 1 раз в сутки в течение 2 недель.
Нормализация ВГД была достигнута во всех 17 случаях, но только в 6 наблюдали развитие фильтрационной подушки. В одном случае отмечали развитие инфекционного процесса, что потребовало дополнительной местной антибиотикотерапии, в 4 — появление мелкой передней камеры, нормализовавшейся при назначении таблетированного диамокса.
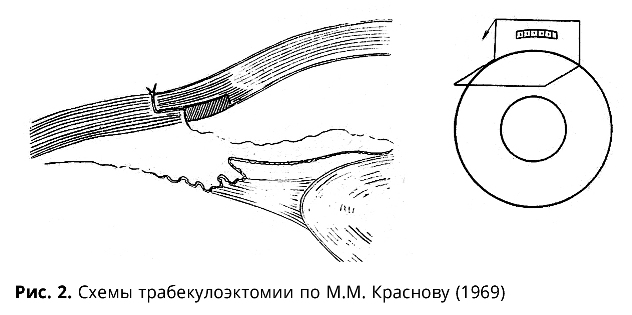
М.М. Краснов, являясь автором системы патогенетически ориентированной хирургии глауком (избирательное иссечение ретенционного участка пути оттока ВГЖ), опубликовал работу, определяющую показания к новому вмешательству, предложив собственную модификацию (рис. 2) [15].
Переведя «trabeculectomy» как «трабекулоэктомию», Краснов отмечает, что сама трабекулярная ретенция в чистом виде встречается в 10-20%, а комбинированные формы ретенции (трабекулярная + склеральная) — в 1/3 случаев. «Таким образом, хирургическое вмешательство на трабекулярной зоне (изолированно или в комбинации с другими воздействиями) показано примерно у трети больных».
Основные отличия модификации операции по Cairns в исполнении Краснова заключаются в следующем:
- местная инъекционная анестезия 2% раствором новокаина (Cairns оперировал под наркозом);
- поверхностный склеральный лоскут основанием к лимбу (по Cairns — основанием к своду);
- ширина лоскута — 6-7 мм (5 мм по Cairns);
- глубина лоскута — 2/3 толщины склеры (½ толщины);
- ширина иссекаемого участка — во всю ширину склерального лоскута (4 мм по Cairns);
- восстановление передней камеры стерильным воздухом (Cairns применял солевой раствор);
- фиксация лоскута 2 узловыми швами (полная герметизация лоскута необходимым количеством швов по Cairns).
Иридэктомию М.М. Краснов рекомендовал проводить в случае пролапса радужки, выявленного на операционном столе. В после-операционном периоде назначали постельный режим на 2-3 суток, местно — кортизол и атропин.
В том же 1969 году Краснов опубликовал статью «Микрохирургия глауком. Показания и выбор техники» в «American journal of ophthalmology». Однако, освещая раздел трабекулярной хирургии, он сослался на работу Cairns, не упоминая о своей модификации [16].
Публикуемые с 1969 года статьи P. Watson, коллеги Cairns по клинике в Кембридже, описывают опыт применения его собственной модификации трабекулэктомии (90 случаев), в целом напоминающей вариант Краснова [17, 18]. Именно модификация по Watson признана в международной литературе в качестве родоначальника современной вариации трабекулэктомии (рис. 3).
Ее отличия от операции по Cairns:
- инстилляции 4% пилокарпина за 30 минут до операции;
- инстилляционная анестезия аметокаином в комбинации с ретробульбарным введением 2% лидокаина (при наличии противопоказаний к наркозу);
- парацентез в секторе 10-00 – 14-00;
- формирование склерального лоскута основанием к лимбу, расслаивание до прозрачной роговицы;
- толщина лоскута — 2/3 толщины склеры;
- каутеризация склеральных выпускников;
- формирование и иссечение глубоких слоев склеры от цилиарного тела до роговицы (по типу глубокой склерэктомии);
- иридэктомия при пролапсе радужки;
- число узловых швов при ушивании поверхностного склерального лоскута продиктовано не достижением герметизации, а сопоставлением краев лоскута с границами склерального ложа (от 3 швов, вирджинский шелк 8/0 или этилон 10/0);
- восстановление передней камеры раствором Рингера;
- по окончании операции инстиллировали 1% атропин и 0,5% хлорамфеникол (левомицетин);
- после операции — постельный режим на 1 сутки, выписка на 4-е сутки, местно — атропин и преднизолон (при признаках увеита).
В раннем послеоперационном периоде нормализация ВГД была достигнута в 84% без дополнительной гипотензивной терапии.
В 1971 году в «Казанском медицинском журнале», а в 1972 — в «British journal of ophthalmology» А.П. Нестеров опубликовал результаты применения собственной модификации — «синустрабекулэктомии» (СТЭ) на 100 случаях [19]. Ссылаясь на работы Cairns, Краснова и Watson, А.П. Нестеров указал на ряд недостатков вмешательства: сложность поиска шлеммова канала, учитывая возможность его различного положения (переднее, заднее), и неэффективность трабекулэктомии при облитерации полости шлеммова канала. В данной работе Нестеров привел 2 модификации: простую и фильтрующую СТЭ.