3.3. Интраокулярная коррекция афакии у пациентов с двухсторонней катарактой
Последние достижения фармакологического и технического оснащения факоэмульсификации во многом способствуют снижению риска развития операционных и послеоперационных осложнений при экстракции односторонней катаракты. Вместе с тем у большинства пациентов пожилого возраста помутнения хрусталика носят двухсторонний характер (Астахов Ю.С., 2001).
Традиционно хирургическое лечение катаракты на втором глазу проводится через один и более месяцев после первой операции, что считается безопасным в связи с завершением всех репаративных процессов (Федоров С.Н., Егорова Э.В., 1992), но увеличивает сроки медицинской и социальной реабилитации больного. Для их ускорения дискутируется вопрос одномоментной хирургии катаракты при показаниях на обоих глазах (Зубарева Л.Н., 2009; Smith G.T., 2000; Lindstrom M., 2006; Ramsay A.L., 2009), однако большинство офтальмологов не рекомендуют ее к широкому применению в связи с возможной индивидуальной реакцией на хирургическое вмешательство (Ainsworth G., 2006). Потенциально более безопасным может быть проведение оперативного лечения на парном глазу не одновременно, но в ранние сроки после первой операции, за «одну госпитализацию», что способствует получению качественного, в том числе бинокулярного зрения.
Для выработки рекомендаций по срокам между операциями наблюдались 486 пациентов (972 глаза) с двухсторонними катарактами.
Основой для выбора безопасного срока между операциями на двух глазах стали экспериментальные исследования, которыми ранее было доказано, что любая операционная травма сопровождается иммунным ответом (ИО), который выражается в накоплении антител в слезной жидкости и сыворотке крови к S-антигену сетчатки, роговице и хрусталику как на оперируемом, так и на парном глазу (Егорова Э.В., Слепова О.С., Иошин И.Э., Толчинская А.И., 1992—1996). Анализ динамики тканеспецифических антител после операции показал, что иммунный ответ характеризуется медленным развитием в первые дни после операции и более выраженным накоплением антител к 7-му дню, максимальным накоплением на 18-й день и последующим постепенным уменьшением к 1 месяцу, а окончательным снижением – к 3 месяцам после операции. При этом максимальные уровни антител, которые выявляются на 7-18 дни после операции, позволяют безопасно решать вопрос о хирургическом лечении катаракты на парном глазу в ранние сроки после экстракции катаракты на первом глазу.
Эти данные послужили экспериментальным обоснованием выбора безопасного интервала удаления катаракты (через 2-4 дня) на парном глазу в основной группе. Дополнительными аргументами в решении сократить до минимального срок между операциями стали, во-первых, неосложненное течение раннего послеоперационного периода после первой операции и, во-вторых, адекватная периоперативная антибактериальная профилактика на обоих глазах согласно общепринятым стандартам (Малюгин Б.Э., 2010; Иошин И.Э., 2012; Barry P., 2006).
Данным стандартам придается в этом вопросе принципиальное значение. Кроме соблюдения правил асептики, внедрение периоперационной профилактики инфекционных осложнений современными фторхинолонами позволило в нашей рутинной практике, наряду с адекватными технологическими параметрами факоэмульсификации и качественными расходными материалами, свести к минимуму воспалительную реакцию с первых часов до окончания срока репаративных процессов к первому месяцу после операции (средняя частота иридоциклита при факоэмульсификации катаракты различной этиологии не превышает 1-2%).
В большинстве случаев (454 пациента, 93,4%) хирургическое лечение катаракты сначала проводилось на худшем глазу. У ряда пациентов (32 человека, 6,6%) при выраженных дистрофических изменениях в переднем отрезке глаза, перезревании катаракты с перерождением капсулы, бурой катаракте (cataracta nigra), сублюксации хрусталика, а также с учетом грубых изменений зрительного нерва и сетчатки проведение факоэмульсификации признано невозможным. Исходя из неочевидной функциональной перспективы хирургии с большим разрезом, интраокулярной коррекции с возможной внекапсульной фиксацией и необходимостью дополнительных манипуляций, было решено поменять последовательность операций, и в итоге первая операция – факоэмульсификация – была выполнена на лучше видящем глазу. Полученные при этом высокие результаты создали предпосылки для согласованного решения пациента и хирурга об операции на худшем глазу.
Подготовка больных перед операцией, ведение во время и после факоэмульсификации, а также в послеоперационном периоде с использованием антибиотиков, противовоспалительных препаратов осуществлялись по принятой в клинике схеме: инстиляции антибиотиков-фторхинолонов до, в день операции и в течение 7 дней после хирургического вмешательства, комбинация инстилляций стероидов (до 2 недель) и нестероидов (до 4-6 недель).
По срокам проведения хирургического вмешательства на парном глазу больные были разделены на две группы.
Первую основную группу составили 114 пациентов, которым при неосложненном послеоперационном течении на первом глазу в ранние сроки (через 2-4 дня) проводили экстракцию катаракты на парном глазу.
В качестве контроля проанализированы результаты экстракции катаракты у 372 пациентов, которым хирургическое лечение на парном глазу выполнено в сроки позже 1 месяца после операции первого глаза.
Сравнительный анализ двух групп больных с двухсторонней катарактой проводился для определения безопасности и эффективности предложенного минимального интервала между операциями.
Для этого оценивались:
• частота послеоперационных осложнений;
• выраженность клинической реакции первого и второго глаза на непосредственное вмешательство и на хирургию парного глаза;
• функциональные результаты операции на первом и втором глазу с учетом интервала между операциями;
• удовлетворенность пациентов качеством зрения и их оценкой полноты реабилитации.
Безопасность минимального интервала между операциями на двух глазах также доказана отсутствием увеличения частоты или появления дополнительных осложнений как на первом глазу после операции на втором, так и на втором в короткие сроки после операции на первом. Явления преходящего послеоперационного ирита, транзиторной гипертензии и локального отека роговицы зафиксированы не более чем в 2,6-2,7% случаев как в основной, так и в контрольной группах и на первом, и на втором глазу.
В послеоперационном периоде у всех больных на первом и парном глазу оценивали остроту зрения вдаль, вблизи (при имплантации псевдоаккомодирующей ИОЛ), бинокулярные функции.
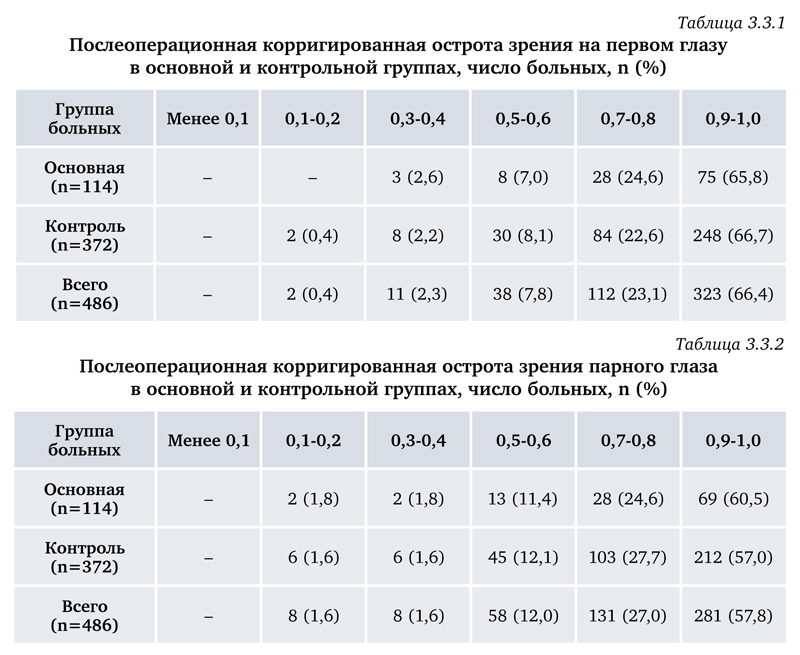
Зрительные функции после операции были улучшены у всех 486 пациентов. Максимальная корригированная острота зрения 0,7-1,0 в первый послеоперационный день на первом глазу в основной группе достигнута в 90,4% случаев, в контрольной – в 89,3% (табл. 3.3.1), на парном глазу – в 85,1% в основной и в 84,7% – в контрольной группе (табл. 3.3.2). Исходя из полученных данных, очевидно, что по данному показателю отрицательного влияния сокращения сроков между двумя операциями не выявлено.
В 96,8% случаев (470 больных) после хирургического лечения парного глаза было получено бинокулярное зрение, отсутствие его объяснялось невысокой остротой зрения (менее 0,3) при сопутствующей патологии сетчатки. Однако есть определенная разница в качестве зрения, в первую очередь бинокулярного, у пациентов в группах. Значительная часть пациентов с двухсторонней катарактой после операции на первом глазу уже на следующий день сообщали о «снижении зрения на другом, до операции лучшем глазу», а также «чувстве зрительного дискомфорта и улучшении зрения при закрывании неоперированного глаза». Данные ощущения манифестировались при сопутствующей аметропии, когда пациенты были сбиты с толку – как им пользоваться исходными очками при большой разнице между глазами на фоне комфортной рефракции на оперированном глазу и исходной аметропии – на парном. У пациентов уже в первые 1-2 суток формировалась мотивация на хирургию парного глаза, которая и осуществлялась при условии адекватного течения послеоперационного периода на первом глазу.
Отказ от второй операции проанализирован по следующим причинам (по мере убывания):
• неудовлетворенность пациента результатами первой операции по субъективным или объективным (низкая острота зрения в связи с сопутствующей патологией сетчатки и зрительного нерва) причинам;
• более выраженная реакция глаза на первую операцию (густой феномен Тиндаля, неадекватный отек роговицы, значительная гипертензия), требующая интенсивного лечения больше 1-2 дней;
• сопутствующая катаракте патология с высоким риском осложнений (увеит, cornea guttata, вторичная глаукома, инсулинозависимый диабет);
• эмоциональная неустойчивость и нежелание пациента подвергаться еще одному хирургическому вмешательству в течение короткого промежутка времени;
• немедицинские обстоятельства (финансовые, организационные, временные);
• комбинированные операции, операции, выполненные с осложнениями, даже при условии адекватно устраненных на первом глазу;
• высокий риск повторного анестезиологического вмешательства при сердечно-сосудистой патологии с учетом гемодинамической реакции на первую операцию.
При бинокулярной имплантации мультифокальной ИОЛ высокая некорригированная осторота зрения вдаль (0,7-1,0) и на близком расстоянии (0,6-1,0), а также фокусная адаптация вдаль и вблизи получены в ранние сроки после операции. Однако разница в возможности чтения без очков при различных сроках между операциями была значительна. Как правило, в случаях с интервалом в 2-4 дня такая возможность наступала практически на следующий день после второй операции, в то время как при длительном (более месяца) интервале между операциями второй (интактный) глаз, лишенный возможности аккомодации в связи с возрастом, создавал определенные сложности при чтении, несмотря на качественные монокулярные показатели оперированного глаза с мультифокальной ИОЛ. Это соответствует множеству рекомендаций о максимальной эффективности бинокулярной имплантации мультифокальных ИОЛ (Тахтаев Ю.В., 2005). И нужно заметить, что безопасное сокращение интервала до нескольких дней между бинокулярной имплантацией у наблюдаемых пациентов создало условия не только для качественной, но и быстрой реабилитации.
Выбор хирургом сроков проведения операции на парном глазу при двухсторонней катаракте, как это неоднократно было подчеркнуто в данной главе, нарямую связан с выбором метода коррекции пресбиопии для достижения полного реабилитационного эффекта в кратчайшие сроки после операции. Высокие функциональные результаты позволили получить бинокулярное зрение в основной группе в 98% случаев в первые дни после операции, в то время как у большинства больных контрольной группы бинокулярные функции ожидаемо улучшались лишь после операции на парном глазу через 1 и более месяцев.
Возможность проведения операции на двух глазах с минимальным интервалом закономерно расширяет возможности к восстановлению не только монокулярного, но и бинокулярного зрения за счет технологии миопической анизокоррекции или имплантации мультифокальных ИОЛ. Бинокулярная имплантация мультифокальных ИОЛ позволила получить высокую остроту зрения и быструю фокусную адаптацию как вдаль (0,7-1,0), так и вблизи (0,6-1,0) уже через неделю после операций у больных основной группы, что способствовало их ранней реабилитации. Таким образом, собственные результаты демонстрируют не только возможность, но и преимущества раннего проведения экстракции катаракты на парном глазу при двухсторонней катаракте.
Итак, возможный благоприятный интервал между операциями при двухсторонней катаракте – не позднее 5 дней после проведения операции на первом глазу при условии неосложненного течения хирургического вмешательства и послеоперационного периода на первом глазу, что достигается адекватной технологией факоэмульсификации и периоперативной антибактериальной профилактикой.
Рекомендованные на основе ранее проведенных экспериментальных исследований и положительных клинических результатов сроки операции на парном глазу в основной группе позволили получить высокие функциональные результаты, что способствовало восстановлению бинокулярных функций в кратчайшие сроки. Выбранные сроки хирургического лечения катаракты на двух глазах с учетом общей и сопутствующей патологии глаза позволили сократить эмоциональные издержки, время и организационные проблемы при подготовке к операции, добавив преимущества качественной ранней реабилитации при операции на обоих глазах.
В заключение главы по интраокулярной коррекции афакии у пациентов с пресбиопией представлены правила, которым автор следует в собственной практике:
• самый простой и безопасный способ коррекции пресбиопии при будущей артифакии – имплантация монофокальной ИОЛ с расчетом на эмметропию или минимальную миопию (0,5 дптр), и при необходимости – очки для чтения;
• если есть сомнение в способностях (эмоциональных, интеллектуальных) пациента оценить последствия операции – имплантация монофокальной ИОЛ и очки для чтения;
• идеальный пациент для имплантации мультифокальных ИОЛ – тот, который просит о подобной имплантации;
• наиболее подходящий пациент для имплантации мультифокальных ИОЛ – менеджер или руководитель среднего звена, не проводящий много времени за компьютером, театрал или киноман, имеющий персонального водителя и крепкий сон;
• наиболее подходящий пациент для моновизуальной коррекции – пенсионер старшей возрастной группы, в том числе и с близорукостью, имеющий дачу и любящий телевизор;
• библиофилу больше подойдет монофокальная коррекция и очки для чтения;
• все остальные кандидаты должны быть тщательно проанализированы с учетом множества индивидуальных анатомических, функциональных, социальных, материальных и др. особенностей.