В собственной практике под наблюдением находилось 58 пациентов в возрасте 73,5±1,6 года с катарактой на фоне ПОУГ. Всем больным была выполнена неосложненная факоэмульсификация в амбулаторных условиях.
Пациенты с ПОУГ имели различную стадию заболевания: начальную (16 — 27,6%), развитую (37 — 63,8%) и далеко зашедшую (5 — 8,6%). У всех больных до операции была нормализация офтальмотонуса (в среднем 15,6±0,07 (от 9 до 22) мм рт.ст.).
Использовались различные АПГ — травопрост 0,004%, латанопрост 0,005%, тафлупрост 0,0015%. В зависимости от режима инстилляций пациенты были разделены на 3 группы: первая группа (14 пациентов) получала лечение АПГ в качестве монотерапии. Вторую группу составили 24 больных, которые в качестве гипотензивной терапии использовали АПГ и β-адреноблокаторы (β-АБ). У 20 больных третьей группы компенсация ВГД поддерживалась, кроме АПГ, назначением комбинированных препаратов фиксированных комбинаций, содержащих β-АБ и ингибиторы карбоангидразы (ИКА). Все гипотензивные препараты (АПГ, β-АБ, ИКА) продолжали закапывать в течение всего послеоперационного периода.
Стандартная схема инстилляций после операции в течение недели включала антибиотики (антибиотики, стероиды, НПВС). Далее инстилляции НПВС после операции были продолжены с учетом потенциального риска в течение 6-8 недель.
Течение раннего послеоперационного периода проходило спокойно без клинически выраженных признаков воспаления. Зрительные функции в первый день после операции были улучшены у всех пациентов. Средняя острота зрения в первый день составила в среднем 0,69±0,05, а через 6-8 недель она улучшилась до 0,85±0,05.
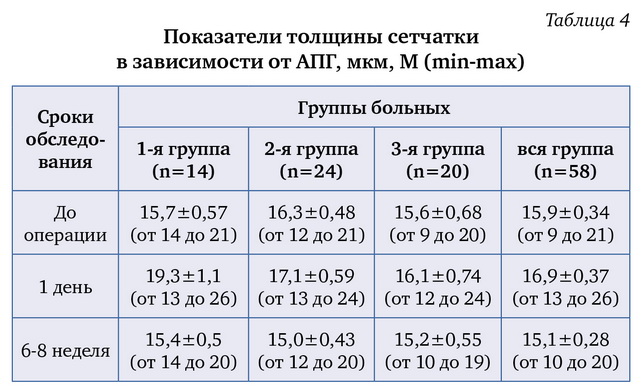
ВГД во всей группе больных в первый день после операции на фоне гипотензивной терапии составило в среднем 16,9±0,42 мм рт.ст., что было недостоверно выше, чем до операции — 15,8±0,05 (р>0,05). Показатели ВГД в первый день несколько отличались друг от друга в соответствующих группах больных (табл. 4). Так, во второй и третьей группах различия ВГД между дооперационным уровнем и первым днем после операции были статистически недостоверны (p>0,05). В то же время в группе с монотерапией АПГ различия были статистически значимы (p<0,005).
Через 6-8 недель после операции на фоне продолжающейся гипотензивной терапии ВГД в общей группе больных было сравнимо с дооперационном уровнем — 15,1 и 15,8 мм рт.ст. (различие было статистически незначимо p>0,05). Похожие результаты имели место и в каждой группе больных (табл. 4).
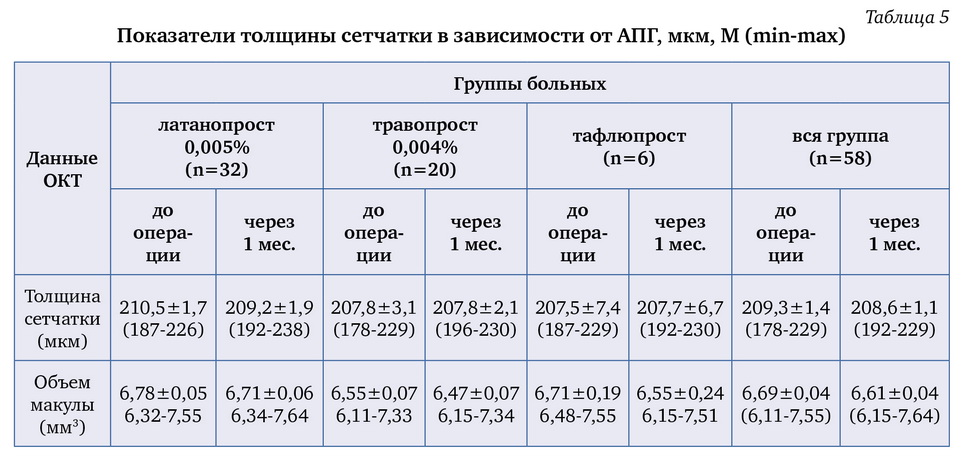
Исследования сетчатки до операции в общей группе больных показали средние числовые значения ее толщины в зоне 1 мм — 209,3±1,4 мкм, объема сетчатки в зоне 6 мм — 6,69±0,04 мм3 (табл. 5, рис. 27).
Продолжение инстиляций различных АПГ не сказалось отрицательно на состоянии сетчатки макулярной области после операции. Недостоверное изменение в показателях толщины и объема до операции и через 6-8 недель после нее расценивалось как возможные погрешности метода измерения.
Использование АПГ у больных глаукомой накануне операции, а также далее в послеоперационном периоде эффективно предотвращает развитие послеоперационной гипертензии: среднее ВГД в первые сутки составляло 19,3±1,1 мм рт. ст. в группе монотерапии и 16,9±0,37 мм рт.ст. во всей группе пациентов.
Через 6-8 недель послеоперационное ВГД не отличалось от дооперационного уровня, составив в среднем 15,1±0,28 мм рт. ст.
Прием АПГ был привычен для пациентов с глаукомой с длительным стажем их использования, а короткий (недельный) период активной противовоспалительной терапии не вносил серьезных нарушений в режим амбулаторного лечения. Такой подход создает преемственность в ведении пациентов с глаукомой до операции, на момент хирургического лечения катаракты и в отдаленном послеоперационном периоде.
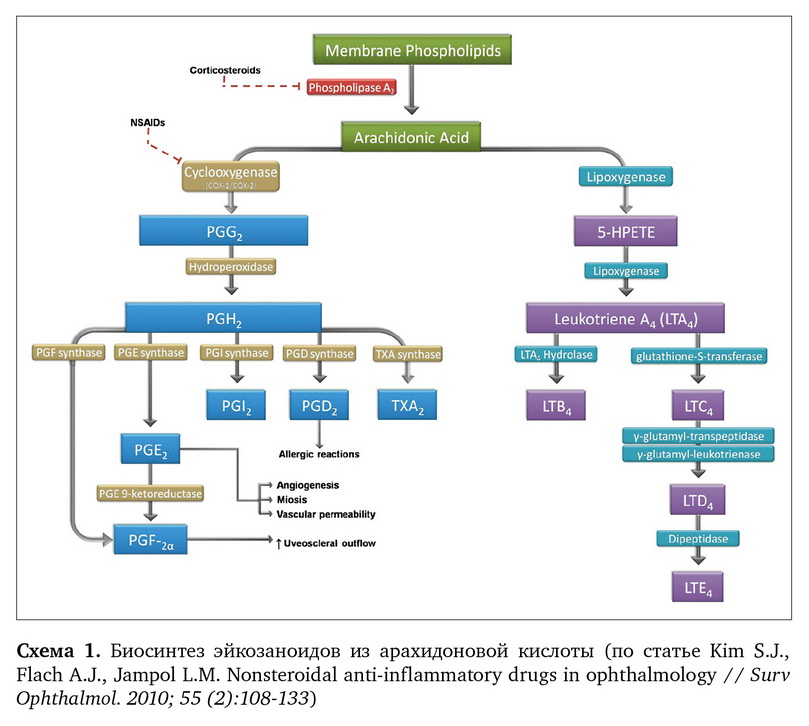
Современная схема патогенеза послеоперационного воспаления определяет ПГ ключевым фактором, поэтому в качестве его профилактики назначаются НПВС, которые блокадой фермента циклооксигеназы снижают избыточный синтез эндогенных простагландинов, в том числе ПГЕ2, ПГD2, ПГF2α, ПГI2 (схема 1). Результаты многочисленных исследований показывают, что местное использование любого из имеющихся действующих веществ (1% indometacin, 0,4-0,5% ketorolac, 0,1% nepafenac, 0,09% bromfenac) позволяет уменьшить послеоперационное воспаление после хирургического лечения катаракты без выраженных побочных эффектов при соблюдении режимов дозирования (Walters M., 2007).
Установлено, что семейство ПГ имеет различия в патофизиологическом механизме, а именно: ПГЕ2 приводит к вазодилятации, повышает проницаемость гематоофтальмического барьера, увеличивает экссудацию и таким образом повышает ВГД. В то же время считается, что производные ПГF2α влияют лишь на уровень ВГД, усиливая увеосклеральный отток внутриглазной жидкости, и таким образом снижают его. Поэтому НПВС, ингибируя выработку всех ПГ, актуально снижают уровень в первую очередь основного провоспалительного ПГЕ2.